老年急性脑梗死后非溶栓患者出血转化的相关因素研究
2022-01-10唐世容罗忠杨瀚杰唐雪莲徐亮季遥鹰
唐世容,罗忠,杨瀚杰,唐雪莲 ,徐亮,季遥鹰
急性脑梗死是指各种原因引起的局部血管狭窄或闭塞,从而引起脑内相应血流供应障碍,局部脑组织缺血、缺氧、坏死,进而导致相应神经功能受损的一组临床综合征[1]。急性脑梗死是神经系统常见病、多发病,也是目前人类三大致死疾病之一,其中50%~70%的幸存者可能遗留瘫痪、失语等严重残疾,严重影响患者的健康和生活品质,也给社会和家庭带来沉重的负担,已引起社会的极大关注[1-3]。老年人是发生急性脑梗死的高危人群,其病死率较高、预后较差,静脉内溶栓是早期治疗急性脑梗死的一种非常有效的手段[4],但出血性转化是急性脑梗死最主要、最危险的并发症,会加重神经功能缺损症状,造成患者病情急剧恶化和死亡,极大地增加了急性脑梗死的死亡率[1,5]。因此研究老年急性脑梗死出血转化的相关因素显得尤为重要,其中静脉溶栓治疗可能是出血转化最主要的因素[4,6],此外,目前国内外研究发现肥胖、肌钙蛋白升高可能与出血转化相关[7-8]。目前已有较多关于出血转化危险因素的研究,但针对老年患者的研究相对较少,且大多数研究包含溶栓患者,而在临床实践中老年急性脑梗死非溶栓患者居多。因此,若能有效预测老年急性脑梗死非溶栓患者出血转化风险、早期识别具有极高危险出血转化可能的患者、提前评估患者可能预后,对于临床医生而言是十分必要的,对于患者及其家庭乃至社会有着重要的意义。
1 资料与方法
1.1 一般资料
回顾性分析2015年1月至2019 年12月于重庆市第十三人民医院住院治疗的268例老年急性脑梗死患者的临床资料,其中男148例,女120例,年龄65~98岁,平均( 79.9±6.35)岁,入院时美国国立卫生研究院卒中量表(NIHSS)评分0~20分,有吸烟史者124例,饮酒史者88例,既往史中糖尿病81例、高血压143例、脑卒中30例、冠心病101例、房颤35例,大面积脑梗死48例。根据患者有无出血转化分为两组,其中出血转化组20例,非出血转化组248例。
1.2 纳入标准和排除标准
纳入标准:①年龄≥65岁;②发病7 d内入院;③符合中国急性脑梗死诊治指南2010 诊断标准[9];④入院24 h内经头颅MRI和(或)CT 证实为急性脑梗死,并未见出血。
排除标准:①入院时头颅CT或MRI诊断为脑出血;②住院2周内未复查CT、MRI者;③有导致出血倾向的其他疾病者;④临床资料不完整,无法进行相关危险因素研究。
1.3 方法
整理两组患者的一般临床资料,如性别、年龄、NIHSS评分、吸烟史、饮酒史、既往史(糖尿病、高血压、脑卒中、冠心病、房颤)、脑梗死面积、检验指标(入院24 h内送检),如血糖、血小板、白蛋白、肌酐、国际标准化比值、凝血酶原时间、活化部分凝血酶时间、总胆固醇、甘油三酯和低密度脂蛋白等。入院治疗方法:抗血小板聚集(阿司匹林单抗、阿司匹林联合氯吡格雷双抗、其他抗血小板药:潘生丁、吲哚布芬)、抗凝(低分子肝素、华法林、达比加群酯、利伐沙班)。大面积脑梗死定义:梗死面积直径≥3 cm2,累及两个及以上解剖部位的大血管主干供血区。出血转化定义:急性脑梗死发生后首次头颅CT检查无出血,而2周内复查头颅CT或MRI时发现有颅内出血(复查头颅CT显示在血管分布低密度区出现散在的高密度影或头颅MRI在长T1信号内混杂短T1信号)。赋值:自变量中房颤、大面积脑梗死、抗凝,无赋值为0,有赋值为1。NIHSS评分(10分以下赋值为0,以上赋值为1);血糖(10.0 mmol/L以下赋值为0,以上赋值为1);因变量为出血转化,无赋值为0,有赋值为1。
1.4 统计学方法

2 结果
2.1 老年急性脑梗死后非溶栓患者出血转化的单因素分析
单因素分析结果显示,两组患者的房颤、脑梗死面积、NIHSS评分、血糖、抗凝数据比较,差异有统计学意义(P<0.05);两组患者的年龄、性别、吸烟史、饮酒史、既往史(糖尿病、高血压、脑卒中、冠心病)、血小板、白蛋白、肌酐、国际标准化比值、凝血酶原时间、活化部分凝血酶时间、总胆固醇、低密度脂蛋白、甘油三酯、抗血小板聚集比较,差异无统计学意义(P>0.05)。结果详见表1。
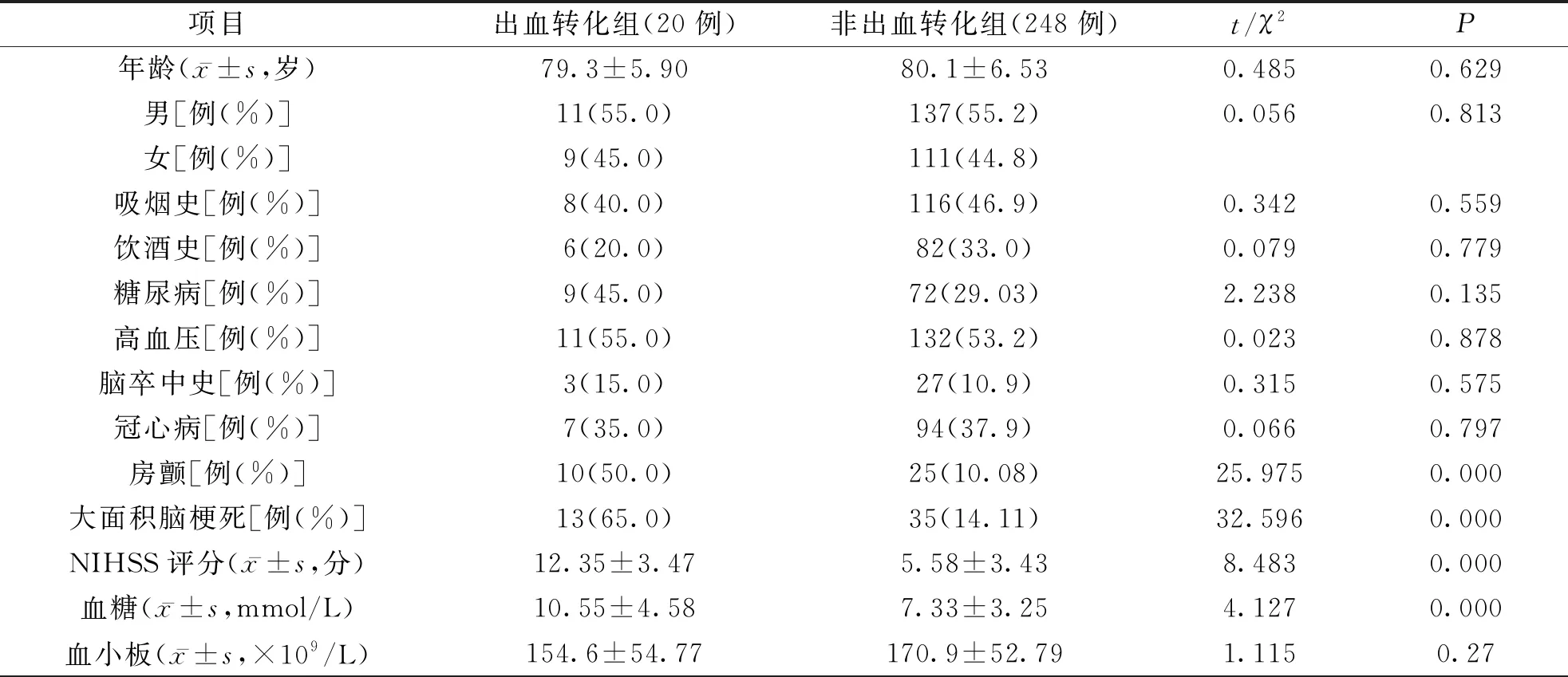
表1 两组患者的临床基线资料比较

(续表1)
2.2 老年急性脑梗死后非溶栓患者出血转化的多因素分析
以出血转化为因变量,以单因素分析中有统计学差异的因素作为自变量,进行二元Logistic回归分析,结果显示,大面积脑梗死、脑卒中严重程度(高NIHSS评分)、高血糖是出血转化发生的独立危险因素(P<0.05)。结果详见表2。
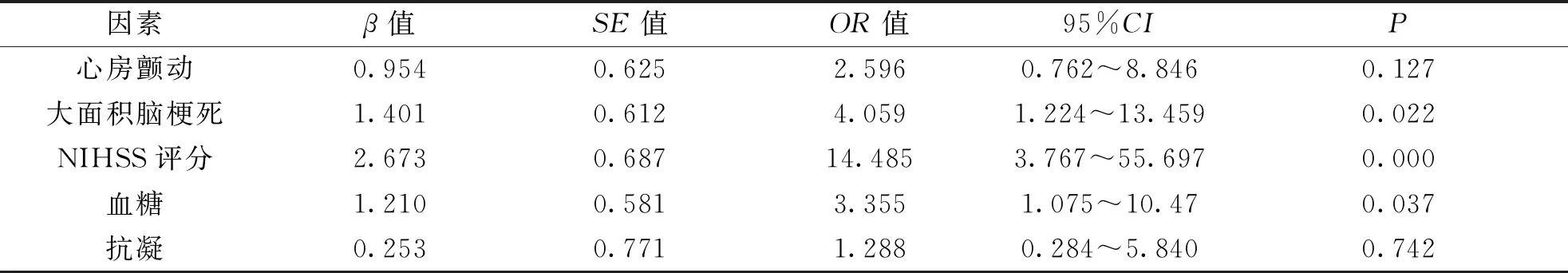
表2 多因素Logistic回归分析
3 讨论
出血转化是指急性脑梗死后梗死区及其周围组织继发性出血,是急性脑梗死常见的并发症,也是导致患者病情恶化的重要原因,而对于老年患者则可能直接增加其死亡率[10]。但当前针对老年患者的研究相对较少,且大多数研究包含溶栓患者,而在临床实践中老年急性脑梗死非溶栓患者居多,如能及早识别老年非溶栓患者急性脑梗死后出血转化的危险因素,并对危险因素及早干预,则可能降低其发生率,改善预后,减少死亡率。故我们开展本研究以探讨老年非溶栓患者急性脑梗死后出血转化的相关危险因素。本研究结果显示,大面积脑梗死、高NIHSS评分及高血糖水平是老年非溶栓患者急性脑梗死后出血转化的独立危险因素。
本研究发现,大面积脑梗死是老年非溶栓患者急性脑梗死后出血转化的显著危险因素之一。大面积脑梗死多见于脑部主干血管闭塞,导致大范围的脑组织缺血缺氧坏死,血管通透性增加,红细胞渗出而发生出血转化;同时梗死灶周围水肿的脑组织挤压区域内小血管,导致其缺血缺氧、通透性增加,梗死灶周围继发性出血;此外,大面积脑梗死后血脑屏障广泛遭到破坏,随着侧支循环的开通,脑组织再灌注损伤会更加严重,从而导致继发性出血[11-13]。谢启约等[14]报道大面积急性脑梗死后出血转化率可高达36.17%,本研究结果与之一致。高NIHSS评分是本研究发现的另一相关危险因素。作为评估神经缺损功能严重程度的量表,NIHSS评分是评估急性脑梗死严重程度的常用指标,与梗死病灶的大小及脑水肿的严重程度密切相关。当神经功能缺损越重,评分也相应增高,出血转化风险进一步增加。Emberson等[15]进行了一项系统评价(9个随机对照试验,6 756例急性脑梗死患者),结果发现:入院NIHSS评分≤4分的急性脑梗死患者中0.9%出现了致死性症状性出血转化;而入院NIHSS评分≥22分的患者,其出血转化风险可增至6.8%。高血糖水平是本研究发现的第3个老年非溶栓患者急性脑梗死后出血转化的相关危险因素。高血糖促使糖原无氧酵解,梗死病灶及周边组织乳酸大量堆积出现酸中毒,进而抑制各种生物酶的活性、线粒体的功能,并诱导氧自由基和基质金属蛋白酶9(MMP-9)的产生,导致血脑屏障遭受破坏,增加出血转化风险[16-17]。国际卒中溶栓注册组织的研究显示,血糖大于10 mmol/L时,可明显增高急性脑梗死后出血转化的发生率[18]。
此外,既往研究报道,房颤可导致心源性脑栓塞,病情极其危重,发生梗死后出血转化的风险更大[11]。同时抗凝药物的使用也可增加出血转化的发生率[19]。本研究单因素分析结果发现两组患者的房颤、抗凝数据比较差异有统计学意义,但二元Logistic回归分析结果显示房颤、抗凝并非出血转化的独立危险因素,可能是本研究样本量相对不足,回顾性小样本、单中心临床资料,难以避免选择性偏倚。
综上所述,大面积脑梗死、高NIHSS评分及高血糖水平是老年急性脑梗死后非溶栓患者出血转化的独立危险因素。临床应充分重视老年非溶栓患者急性脑梗死后出血转化的相关危险因素,并及早加以干预,以改善患者的预后。
