外泌体介导的药物递送系统在肿瘤免疫治疗中的应用
2022-01-07孙榕泽李佳欣余杨王思邈滕乐生
孙榕泽,李佳欣,余杨,王思邈,滕乐生
(吉林大学生命科学学院,吉林 长春 130012)
肿瘤是指在各种致瘤因素的影响下,局部组织中的某种细胞异常增殖所形成的赘生物[1]。目前,手术治疗、化疗、放疗等常用治疗肿瘤的方法存在对患者自身伤害大、易复发等问题[2]。肿瘤免疫治疗指利用某种方法,使被抑制的免疫系统重新获取对肿瘤细胞的识别与杀伤能力[3]。目前,肿瘤免疫治疗主要分为以下类型:1)使用抗体阻断免疫系统抑制性受体的免疫检查点阻断疗法;2)使用自然杀伤细胞(NK)、淋巴因子激活的杀伤细胞、树突状免疫细胞、细胞因子诱导的杀伤细胞、细胞毒T淋巴细胞、肿瘤浸润淋巴细胞、细胞受体嵌合细胞、嵌合抗原受体细胞的过继细胞疗法和癌症疫苗[4]。在正常情况下,免疫细胞在识别出肿瘤细胞信号后,会以肿瘤抗原呈递、激活免疫细胞等免疫应答方式启动针对肿瘤细胞的防御机制[5]。肿瘤细胞通过与机体内其他细胞之间的物质与信息传递,构建动态维持肿瘤进展与扩散所需要的特异性信号网络,形成复杂的肿瘤微环境,进而抑制免疫系统,从而达到免疫逃逸的目的[6]。因此,治疗肿瘤的关键在于如何激活被抑制的免疫系统并加强其对肿瘤细胞的防御。
纳米制剂递送药物被广泛应用于肿瘤免疫治疗。常见的纳米药物载体包括脂质体、胶束、聚合物纳米凝胶、磁性纳米粒和纳米胶囊等,它们通常在纳米尺度空间内生产,以增加其在肿瘤组织中的渗透性和摄取效率。然而,这些纳米制剂药物载体会被机体确定为“非自身”,从而被免疫系统迅速清除。另外,纳米制剂递送药物通常无法主动感知疾病环境,不能有效地在肿瘤部位积聚,无法达到准确靶向的效果,对生物内源性药物递送载体的研究引起广泛关注,例如,细胞介导的药物递送系统如中性粒细胞、巨噬细胞、自然杀伤细胞等,以及细胞外微囊泡介导的药物递送系统。
外泌体是一种直径为30 ~ 150 nm的微囊泡,与微囊、凋亡小体统称为细胞外微囊泡[7]。外泌体具有典型的磷脂双分子层膜结构以及低免疫原性,可更高效地穿过血脑屏障和胎盘屏障,将来自于源细胞的蛋白质、遗传物质等生物信息传递到受体细胞中,改变其生理病理状态或激活下一步信号通路,有作为天然药物载体的巨大潜力。外泌体作为细胞间信号传递的主要载体,在肿瘤细胞与免疫细胞的复杂通讯网络中起至关重要的作用,一方面帮助免疫细胞之间进行信号交流,从而激活下游效应细胞[8],另一方面将肿瘤细胞特异性抗原呈递给免疫系统,抑制肿瘤细胞的免疫逃逸[9]。本文重点介绍外泌体介导的药物递送系统在肿瘤免疫治疗中的应用。
1 外泌体简介
1.1 外泌体的组成
外泌体由细胞质膜向内出芽形成,依次形成早期内涵体、腔内囊泡(ILV)、多囊泡体(MVB),最终通过质膜内陷释放到细胞外基质中[10]。在此过程中,细胞溶质蛋白、核酸和脂质等被选择性地包裹在外泌体中。外泌体包含热休克蛋白、膜运输蛋白、细胞骨架蛋白、组织相容性复合体(MHC)蛋白、表面黏附蛋白等多种非特异性蛋白[11]。在各种对外泌体的研究中,通常通过鉴定多泡小体蛋白(TSG101)、四跨膜蛋白(CD63、CD81、CD8、CD9)和热激蛋白70(HSP70)等蛋白的表达来证明外泌体是否提取成功。此外,外泌体内还发现有细胞来源的特异性蛋白,如来自于结肠上皮细胞分泌外泌体上的A33蛋白[12]和不成熟的树突状细胞分泌外泌体中的乳凝集素蛋白[13],这些蛋白的存在与源细胞的种类和生理状态有关,而其多样性与细胞来源和细胞生理病理状态有关,例如结肠上皮来源的A33蛋白和不成熟的树突状细胞来源的乳凝集素。外泌体内还含有胆固醇、鞘磷脂和神经酰胺等,虽然这些脂质的含量相对较低,但它们既可以维持外泌体形态稳定,也可以使外泌体内容物免受细胞外酶类的降解[14]。外泌体内也含有DNA、mRNA和非编码RNA等核酸分子[15],其组成如图1所示。因此,由于细胞来源和生理病理状态的差异,外泌体的组成成分具有高度的异质性。外泌体的生物组分也不完全与源细胞相同,外泌体内容物的募集被认为是一个有特定分子机制的主动过程。
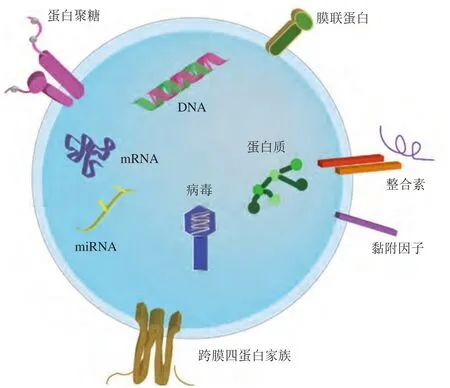
图1 外泌体的组成Figure 1 Composition of exosomes
1.2 外泌体功能
外泌体最初被认为是细胞内的“垃圾”而被排出,近年来发现外泌体具有功能活性并可以进行细胞间信息传递。Fang等[16]研究发现,脐带间充质干细胞来源的外泌体可以介导其所携带的特异性miRNA在细胞间转移,通过抑制转化生长因子β2(TGF-β2)/SMDA 蛋白家族同源物 2(SMAD2)信号通路影响皮肤纤维化进程。外泌体不仅可以调控靶细胞的生理过程,还在肿瘤发生发展中起重要作用。肿瘤细胞产生和分泌的外泌体数量远高于非肿瘤细胞,且其生物组分和功能也更为复杂[17]。肿瘤来源的外泌体能够参与肿瘤细胞的发生、发展、侵袭和转移,以及细胞凋亡、血管新生、免疫抗原呈递、免疫逃逸、肿瘤微环境重塑等进程[18]。Rong等[19]研究发现,肿瘤细胞外泌体中TGF-β可以抑制T细胞增殖,诱导辅助T细胞产生免疫耐受,从而导致肿瘤免疫逃逸。
2 肿瘤免疫治疗中的外泌体
2.1 天然的外泌体
2.1.1 免疫细胞分泌的外泌体 来源于免疫细胞的外泌体作为一种重要的媒介,在抑制肿瘤增殖方面的作用不容忽视,不同的免疫细胞之间通过信号交流与物质传递而诱导产生更强的免疫响应,有助于肿瘤的免疫治疗。常见的免疫细胞包括B细胞、T细胞、树突状细胞、巨噬细胞、自然杀伤细胞等[20];来源于树突状细胞的外泌体可以由其他抗原呈递细胞进一步加工处理[21]。将MHC肽复合物和细胞间黏附分子1(ICAM-1)呈递到其他无免疫响应的免疫呈递细胞中,可间接在体内增强免疫反应[22]。免疫细胞分泌的外泌体可以结合Toll样受体配体并激活周围无响应的树突状细胞,从而间接在体内放大免疫反应[23]。另有研究显示,来自B细胞的外泌体与MHC-Ⅱ结合后,可以直接刺激CD4+T细胞产生免疫反应[24]。
另外,免疫细胞分泌的外泌体可以抑制肿瘤细胞正常生长。Munich等[25]研究证实,树突状细胞分泌的外泌体(DC-Exos)可以通过存在其表面的肿瘤坏死因子(TNF)、凋亡相关因子配体(FasL)及肿瘤坏死因子相关凋亡诱导蛋白配体(TRAIL)触发caspase的活化并诱导癌细胞凋亡。研究表明,树突状细胞分泌的外泌体可抑制肺癌小鼠肿瘤的生长[26]。另有研究显示,来自肺泡巨噬细胞(AMs)的外泌体囊泡(EV)通过转移细胞因子信号3(SOCS3)抑制因子来抑制肺腺癌细胞的增殖和存活[27]。免疫细胞分泌的外泌体与肿瘤微环境的变化关系密切,可以直接对肿瘤细胞产生免疫抑制作用,或通过其他免疫细胞间接影响肿瘤免疫通路,从而抑制肿瘤进展。
2.1.2 肿瘤细胞分泌的外泌体 肿瘤细胞分泌的外泌体表面具有特异性抗原或携带了源细胞的部分基因与分泌物。这些“特殊”的外泌体可以与免疫细胞进行信息交流和物质传递,并且能够刺激免疫细胞改变其生理状态与功能,以达到激活下游免疫反应、促进抗炎症因子的分泌及抑制肿瘤细胞增殖等作用。研究显示,肿瘤来源的外泌体表面所携带的HSP70可与NK细胞膜上的膜整合蛋白BCL2与抗凋亡蛋白4(Bag-4)配体相互作用,选择性激活NK细胞,达到激活下游信号通路的作用[28]。另外,外泌体上表达的BCL2结合抗凋亡蛋白6(BAG6)会与激活的NK细胞的表面受体NKp30结合,从而触发NK细胞介导的细胞因子释放和细胞毒性,诱导NK细胞中颗粒酶白细胞介素2(IL-2)、γ干扰素(IFN-γ)、肿瘤坏死因子α(TNF-α)的上调,促进NK细胞对肿瘤细胞的杀伤,达到激活信号通路,增强肿瘤免疫的作用[29]。研究表明,在肺癌中携带核小RNA(snRNA)的外泌体可以激活肺上皮细胞中的跨膜蛋白Toll样受体3,诱导肺中趋化因子的分泌并促进中性粒细胞的募集与极化[30-31]。另有研究显示,将辐射后的神经胶质瘤细胞分泌的外泌体用于疫苗接种可以增加细胞毒性T淋巴细胞对肿瘤组织的浸润,以达到促进抗肿瘤免疫反应的效果[27]。
此外,由于外泌体包载的内容物并不单一,造成了其功能的复杂性,肿瘤来源的外泌体具有相互矛盾的双重免疫作用,在呈递肿瘤抗原,刺激免疫细胞的活化,激活免疫反应的同时会促进免疫抑制因子的释放,帮助肿瘤细胞增殖与逃逸[32]。研究显示,源于黑色素瘤和大肠癌中的外泌体膜表面的HSP72和HSP105能诱导树突状细胞分泌大量IL-6,从而激活下游蛋白酶活性,在肿瘤微环境中降解正常细胞的细胞外基质和基底膜,为肿瘤侵袭创造有利条件[33]。因此,如何根据其自身特点正确的利用肿瘤来源的外泌体,发展其在肿瘤免疫治疗中的优势仍需深入研究。
2.2 作为载体的外泌体
外泌体作为一种潜在的理想型药物递送载体,可以利用化学和基因工程等方法对其进行内部及膜表面工程化改造,将化学药物、功能短肽、小干扰RNA等多种生物活性物质包载到外泌体中,可实现特定类型的细胞或组织的靶向药物递送。目前,最常用的实现外泌体包载药物方法有膜融合法、电穿孔法及基因工程法等。
2.2.1 膜融合法 利用外泌体具有磷脂双分子层膜结构这一特性,可使用共孵育、聚碳酸酯膜挤压等外源性方法使外泌体与其他类型膜结构或药物融合[34-35]。与其他方法相比,膜融合法操作简单,能够解决外泌体在体内极易被降解,半衰期短等问题,提高外泌体的生物利用度,并能够赋予其靶向性。另外,不同来源的外泌体递送药物时会因其自身特性产生不同的抗肿瘤效果。Xu等[36]研究发现,M1型巨噬细胞分泌的外泌体会提供一个促炎环境,用共孵育的方法包载紫杉醇(PTX)后会在乳腺癌细胞中通过caspase-3途径增加PTX抗肿瘤能力。另有研究显示,利用氨基乙基茴香酰胺-聚乙二醇修饰的巨噬细胞来源的外泌体具有高PTX负载能力,全身给药后PTX在癌细胞中积累的能力增强,治疗效果比直接包载PTX的未修饰外泌体和PTX更好[37]。Li等[38]开发了一种巨噬细胞衍生的外泌体包被的聚(乳酸-乙醇酸共聚物)纳米粒,用于三阴性乳腺癌的靶向化疗:首先,利用连续离心和膜过滤的方法去除外泌体内容物,再利用聚碳酸酯膜挤压的方法将包载药物的纳米粒与外泌体融合,工程化的外泌体包覆纳米粒显著提高了阿霉素(DOX)的细胞摄取效率和抗肿瘤功效,同时明显延长了DOX的释放时间。β-榄香烯是一种对多种肿瘤均有疗效的天然化合物。研究显示,包载了β-榄香烯的外泌体可通过下调P糖蛋白(P-gp)的表达,降低乳腺癌的耐药性,提高人体对β-榄香烯的敏感度[39]。抗癌药的大剂量使用通常伴随着不可避免的全身毒性,而利用膜融合的方法使外泌体包载疏水性或两亲性化疗药物,可降低药物对正常细胞的毒性,从而提高细胞摄取效率。
2.2.2 电穿孔法 电穿孔也叫电转染,是一种新型外泌体包载核酸药物的生物技术[40]。在外加脉冲电场的作用下,外泌体的磷脂双分子层膜结构发生改变、渗透性增加,形成贯穿膜内外亲水性的微孔,核酸药物(如miRNA、siRNA、lncRNA、circRNA等)由于带有负电荷,在电场作用下可穿过膜上的通道进入,从而实现外泌体对核酸药物的包载。
在肿瘤免疫治疗中,可以通过电穿孔法介导基因药物的递送。外泌体具有内源性的CD47蛋白,能与巨噬细胞上的信号调节蛋白α(SIRP-α)受体相互作用,稳定存在于血液中并具有更高效地通过血脑屏障的能力,保护核酸片段的完整性和有效性[41-42]。Kobayashi等[43]通过电穿孔法将合成的miR-199a-3p装载到外泌体中,该miR-199a-3p-Exo显著抑制了破骨细胞小鼠模型的腹膜扩散,并降低了肿瘤中肝细胞生长因子受体(c-Met)、细胞外调节蛋白激酶(ERK)磷酸化和基质金属蛋白酶2(MMP2)的表达,加速了肿瘤细胞死亡。Wahlgren等[44]采用电穿孔法将丝裂原蛋白激酶(MAPK)-1siRNA包载入外泌体中,进而实现了选择性沉默淋巴细胞中的MAPK。Khani等[45]将 miRNA(Let-7i、miR-142和miR-155)包载进肿瘤衍生的外泌体,这些外泌体被免疫系统识别后能促进树突状细胞成熟和抗原呈递功能的增强,并且诱导了细胞毒性T细胞的产生。与膜融合方法相比,电穿孔法不仅打破了仅用于包载疏水药物分子的局限性,还显著提高了对基因药物的包载效率[46]。Zhou等[47]研究发现了一种基于外泌体的双重递送生物系统,用于增强胰腺导管腺癌(PDAC)的免疫治疗以及逆转M2样肿瘤相关巨噬细胞(M2-TAM)的肿瘤免疫抑制:该递送系统由骨髓间充质干细胞(BM-MSC)外泌体、电穿孔加载的galectin-9 siRNA构建,并用奥沙利铂(OXA)前药进行表面修饰作为免疫原性细胞死亡(ICD)触发器,这种联合疗法(iEXO-OXA)通过促进肿瘤抑制性巨噬细胞极化、细胞毒性T淋巴细胞募集和Tregs下调而引发抗肿瘤免疫。这些研究进一步证实了介导药物递送的外泌体可协同抗癌药物,激活体内先天性与适应性免疫反应,抑制肿瘤的生长,从而在癌症治疗中发挥疗效。
2.2.3 基因工程法 外泌体的基因修饰是将目的基因转入供体细胞,使外泌体膜上功能配体过表达的一种可行策略。通过基因工程改造供体细胞,使配体或归位肽与外泌体表面表达的跨膜蛋白融合,随后被编码融合蛋白的质粒转染的供体细胞会分泌表面带有靶向配体的外泌体,应用于肿瘤的靶向治疗[48]。基因工程化的外泌体在多种疾病中均可达到高效靶向治疗的效果,是现阶段开发的具有较高生物利用度的给药载体。Liang等[49]将软骨细胞亲和肽(CAP)与外泌体表面的溶酶体相关膜糖蛋白2b(Lamp2b)融合构建了CAP-Lamp2b质粒,获得了能有效包载miR-140、能特异性进入并将其运送到软骨细胞的CAP-外泌体,包载miR-140的外泌体能成功归巢于软骨细胞中,用于骨关节炎治疗;与未修饰的外泌体囊泡相比,CAP-外泌体在关节内注射后仅发生小范围的体内扩散,从而实现了最大程度地将其保留在关节内。
表面表达抗原的外泌体也可以用作抗癌疫苗。将编码外泌体膜基因和抗原基因的质粒转入供体细胞后,分泌携带抗原的外泌体注射后被巨噬细胞内化,通过巨噬细胞的免疫功能发挥作用,增强机体对于抗原的免疫原性,也可作为治疗性疫苗抑制肿瘤的生长。Rountree等[50]证实,靶向前列腺癌的前列腺特异性抗原(PSA)和前列腺酸性磷酸酶(PAP)的外泌体疫苗成功抑制了前列腺癌小鼠的肿瘤生长。外泌体疫苗与其他载体介导的癌症疫苗相比,可提高DNA疫苗的免疫原性,增强疫苗的效价。在黑色素瘤模型中,M1型巨噬细胞分泌的外泌体与脂质磷酸钙(LCP)纳米粒包裹的端粒结合蛋白2(Trp2)疫苗混合后,经皮下注射给荷瘤C57BL/6黑色素瘤小鼠,外泌体被巨噬细胞和树突状细胞吸收后诱导Th1细胞分泌细胞因子,Trp2疫苗在外泌体辅助下引起强烈的抗原特异性细胞毒性T细胞应答,抑制了肿瘤增殖与侵袭[51]。另一项研究采用了转染Ras相关蛋白RAB27a的A549肺癌细胞的外泌体,BALB/c肺癌裸鼠在注射A549细胞前2周皮下注射了含有RAB27a蛋白的外泌体进行治疗,结果表明,外泌体激活了机体的免疫细胞活化,达到了预免疫的效果,这可能是由于它们富含有助于诱导免疫激活的分子,抑制了移植瘤的生长[52]。上述这些研究共同强调了工程外泌体在癌症环境免疫调节中的重要作用,可用于疾病治疗。
基因工程化外泌体针对特定靶基因具有高特异性,可有效改善基因治疗中容易脱靶的问题,且将免疫细胞作为供体细胞分泌外泌体时,外泌体本身具有呈递肿瘤抗原、激活下游信号通路、诱导免疫细胞极化等作用,可协同包载基因药物,从而对肿瘤细胞起到杀伤效果,但大部分转染试剂对细胞有一定的毒副作用,未来研究中需要进一步探究其可能存在的问题,以及开发更有效更安全的导入质粒方法。
2.2.4 其他方法 除了上面介绍的3种较为常见的包载方法,还包括一些其他外泌体与药物的结合策略。超声加载方法[53]通过超声波的机械振动使外泌体膜破裂产生缝隙,使亲水性药物进入囊泡内;超声后,外泌体和药物的混合溶液在37℃孵育60 min,可以恢复外泌体膜。研究显示,超声介导的外泌体膜微黏度显著降低,进而降低了外泌体膜的硬度,可获得比电穿孔法更多的载药量,提高载药效率[54]。静电相互作用指通过静电相互作用使高价阳离子与外泌体膜表面的负价官能团相连接,增强受体细胞对外泌体的结合与吸收作用[55]。然而,有些阳离子材料可能具有细胞毒性,且阳离子材料随着外泌体进入细胞后会导致溶酶体降解,降低外泌体的装载效率[56]。另有研究显示,可以通过使用蓝光将细胞内蛋白主动装载到外泌体中,即利用光学可逆的蛋白质-蛋白质相互作用来装载蛋白质[57]。这种方法无需蛋白纯化步骤,可提高治疗性蛋白的装载和递送效率。
3 外泌体载药系统在肿瘤免疫治疗中的问题
3.1 影响外泌体包载效率的因素
3.1.1 外泌体的分离与纯化 目前,准确和标准的外泌体纯化方法较少,使用不同方法获得的外泌体其收率与纯度差别较大,因此有关外泌体的质量标准无法统一评价。通常研究人员会根据研究目的不同选择适当的分离方法:外泌体作为载体介导药物递送系统时,由于其膜上的蛋白质等物质可能起到靶向的作用,所以对外泌体膜结构的完整性有较高的要求。超速离心法是外泌体纯化最常用的手段,低速离心和高速离心交替进行的方法通常用于从大量样品中分离外泌体,但获得的外泌体纯度不高[58]。当外泌体用于癌症疫苗进行免疫治疗时,需要获取大量的外泌体,因此,必须选择产量高的分离方法。超滤通过截留不同相对分子质量的物质可以选择性地分离外泌体,相对节省时间和花费,但分离的外泌体数量有限、纯度低[59]。其他提取方法还包括磁珠免疫法[60]和多聚物沉淀法[61]。这2种方法操作简单,收率高,但普遍存在杂质污染问题,污染源主要包括蛋白质、蛋白质聚集体和其他脂溶性颗粒。研究显示,外泌体对siRNA等基因药物的包载效率约25%[62]。外泌体的收率过低与低纯度会影响其对药物包载效率,难以实现大批量生产,未来需要研究出速度快、成本低且可以从较大的样本中提取外泌体的方法,为实验研究及临床应用提供充足的用药保障。
3.1.2 包载方法 外泌体包载药物的方法中比较被认可的有膜融合、电穿孔法和基因工程法等。应该根据包载药物的分子极性、相对分子质量及自身所带电荷等性质选择不同的包载方法。不同包载方法对于同一种药物的包载效率可能完全不同。Hettich等[63]研究表明,对于亲水性小分子化合物荧光黄染料的包载中,渗透压法和冻融法的包载效率最高,其次是膜融合法。当外泌体与含有可溶性物质的脂质体进行膜融合后,会改变自身形态结构和生理状态,使得靶细胞对外泌体的摄取数量增加,药物递送效率提高[64-65]。Yang等[66]成功开发了一种细胞纳米穿孔技术(cellular nanoporation,CNP),该技术是将单层培养的细胞置于直径500 nm纳米孔道的芯片上,将整个装置孵育在目标质粒DNA的缓冲液中,然后通过定向电流使细胞膜受到损伤,从而使带负电的核酸质粒顺着电势差从纳米孔道中进入细胞内。与电穿孔法相比,纳米电穿孔对细胞的损伤集中在孔道附近,对细胞膜整体影响小,该方法可以在短时间内近乎无损地将质粒导入细胞,同时增加内源性mRNA在外泌体中的转录;与传统的电穿孔法相比,CNP产生的外泌体数量多出50倍以上,外泌体中mRNA转录效率增加了1 000倍。目前,没有一种方法能够完全适用于不同药物的包载。研究显示,与转染方法相比,电穿孔法对于很多药物具有更高的包载效率,但用电穿孔法进行基因药物如siRNA的包载时,会诱导吸附作用,产生核酸沉淀,导致包载效率降低[67]。后续研究将进行包载效率的验证以及包载方法的优化,以最小的载体与药物的比例将药物有效地装载到外泌体中,以达到所需的剂量和释放曲线。
3.2 影响外泌体药物递送的因素
3.2.1 靶向性 未做膜修饰的工程化外泌体作为药物递送载体,具有天然归巢能力,但外泌体的来源与组成成分决定了其优先靶向的细胞与组织。例如,含淀粉样蛋白β(A4)蛋白的外泌体优先靶向神经元[68];而表达四跨膜蛋白8(Tspan8)复合物的外泌体最容易被内皮细胞和胰腺细胞吸收[69]。然而,由于其他组织非特异性摄取外泌体而导致的内在脱靶效应仍然是临床应用的一大障碍[70],如何使外泌体在参与体内复杂的代谢反应后仍能够准确递送药物是后续研究的重点。
3.2.2 稳定性 体液中的稳定性是影响运载工具功效的另一个关键因素。外泌体因其内源性生物发生机制,显示出高度的生物相容性与低免疫原性,使其在与宿主细胞的融合中可以避开内溶酶体途径,决定了它们在体内具有高度稳定性,显示出更加高效的药物运输能力。然而,研究显示,外泌体在体内的代谢周期较短[71],而且选择缓冲液种类的不同,包载基因药物的外泌体稳定性也有所不同,如RNA有可能从外泌体中释放或在电穿孔后降解[72-75],所以外泌体介导的药物递送系统在运输过程中其包载的药物发生损失或降解的动态过程无法确定。
4 结语与展望
外泌体为一种新型药物递送载体,具有低免疫原性、天然靶向性等优点,在肿瘤免疫治疗方面具有较好的效果。由于外泌体可以在血液、尿液、唾液和脑脊液中检测到,因此,它们可以作为一种理想的用于癌症诊断的生物标志物;另外,外泌体中包含的蛋白、核酸分子等物质也可作为诊断肿瘤发生与否的标志分子。然而,如何将外泌体从实验室引入临床应用中,还存在巨大的挑战:1)产量问题是有待解决的问题之一[75]。现有的分离技术收集的外泌体产量无法达到投入临床使用的标准,如大规模生产需要投入的成本也难以估算。2)已经包载药物的外泌体如何运输和储藏也是亟需研究和解决的问题。研究发现,保存外泌体样本的最佳温度是-80℃[76];另一种途径是在室温下采用冻干粉保存[77]。3)储存引起外泌体生物活性变化的机制仍不清楚。对这种机制的进一步研究可能有助于合理设计改进策略,以防止外泌体在储存中丧失功能,这将显著拓宽外泌体的潜在治疗应用。因此,如何储存对外泌体功能的实现至关重要,另外修饰或载药的外泌体稳定性和毒性也需要进一步探索,特别是作为癌症纳米药物的载体,不同来源的外泌体可能会参与不同细胞间相互作用,引发体内复杂的生理反应。相信随着科学技术的发展,在不远的将来对外泌体作为递药系统在肿瘤免疫治疗中的作用的研究将更加完善。
