IL-8、IL-12评估急性呼吸窘迫综合征患者预后的价值
2022-01-04程俐黄健
程俐 黄健
山东省滕州市中医医院重症医学科 277599
急性呼吸窘迫综合征(acute respiratory distress syndrome,ARDS)是由于肺内与肺外因素引发的感染、休克等造成的危重症疾病。ARDS 具有起病急、病情进展迅速、预后差等特点,报道显示ARDS 的病死率高达40.0%~60.0%[1-2]。内源性炎症介质大量释放是ARDS的重要特点,炎症介质是造成继发性肺损伤的原因。白细胞介素(IL)-8是远端的细胞因子,巨噬细胞被刺激后大量分泌,高IL-8 水平被认为是引起瀑布样炎性反应的主要原因[3];IL-12是B 细胞及抗原细胞所产生的一类免疫细胞因子,其在ARDS 炎症的发生与进展的关联尚未明确。本研究探讨了IL-8、IL-12 与ARDS 患者预后的关联,旨在为临床治疗与预后判断提供参考。
1 资料与方法
1.1 一般资料 回顾性分析2019 年1 月至2021 年2 月滕州市中医医院ICU 接收的ARDS 患者67 例的临床资料,以ARDS 起病28 d 内的结局作为分组标准,存活组48 例、死亡组19 例。患者及家属知情同意并签署知情同意书;本研究经滕州市中医医院医学伦理委员会批准。纳入标准:(1)均符合2011年欧美重症医学会专家制定ARDS 的“柏林标准”[4];(2)年龄≥18 周岁;(3)临床资料完整。排除标准:(1)患者原因放弃治疗者;(2)伴严重心、肝、肾脏器官病变;(3)恶性肿瘤;(4)妊娠或哺乳期妇女;(5)自身免疫系统疾病;(6)未能明确结局者;(7)入院36 h内死亡者。
1.2 临床资料收集 (1)基础资料收集。收集患者入院时年龄、性别、体质量指数(BMI)、基础疾病(糖尿病、高血压、冠心病)、不良生活习惯(饮酒、吸烟)等资料;(2)收集患者入院时的白细胞计数(WBC)、血小板(PLT)、中性粒细胞(N)及氧合指数(OI),OI=动脉氧分压(PaO2)/吸入氧浓度(FiO2)×100%;(3)入院4 h 内(入院时)、入院24~36 h(第2 天)采集患者外周静脉血5 ml 送检验科,双抗体夹心酶联免疫吸附法(ELISA)检测患者血清中IL-8及IL-12水平,检测试剂购自美国TPI公司。
1.3 治疗方法及预后判断治疗方法 参考2006 年中华医学会重症医学分会制定的《急性肺损伤/急性呼吸窘迫综合征诊断和治疗指南》[5]及2019 年法国重症医学学会(SRLF)发布的《成人早期急性呼吸窘迫综合征管理指南》[6]的相关建议,给予抗感染、纠正水电解质、酸碱平衡、加强吸痰,并结合呼气末正压(PEEP)、OI,行通气支持。预后判断:参考文献标准[7],预后情况统计至发病28 d,期间出院或转院的患者经电话随访,仍在滕州市中医医院住院经院内信息系统核实后确认。
1.4 统计学处理 数据处理采用SPSS 22.0 统计学软件,计数资料采用例(%)表示,行χ2检验;符合正态分布的计量资料采用(±s)表示,组间行独立样本t检验,组内行配 对t检验;IL-8、IL-12 与ARDS 患者预后的关联采用Spearman 相关性分析;采用受试者工作特征曲线(ROC)分析IL-8、IL-12 对ARDS 患者预后的预测价值,以P<0.05 为差异有统计学意义。
2 结 果
2.1 基线资料 两组患者性别、BMI、吸烟史、饮酒史、高血压、糖尿病、冠心病比例比较,差异均无统计学意义(均P>0.05);死亡组的年龄、WBC 及N 计数均高于存活组,死亡组的OI 低于存活组,差异均有统计学意义(均P<0.05)。详见表1。

表1 两组急性呼吸窘迫综合征患者基线资料比较
2.2 IL-8、IL-12 水平 死亡组入院时及第2 天的IL-8、IL-12 水平均高于存活组,差异均有统计学意义(均P<0.05)。详见表2。
表2 两组急性呼吸窘迫综合征患者入院时及入院第2天的IL-8、IL-12水平比较(ng/L,±s)
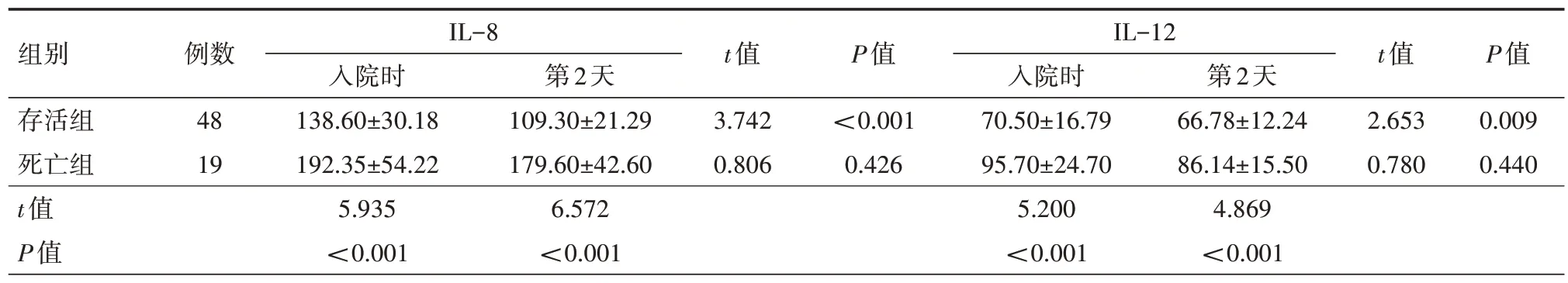
表2 两组急性呼吸窘迫综合征患者入院时及入院第2天的IL-8、IL-12水平比较(ng/L,±s)
注:IL为白细胞介素
2.3 相关性分析 入院时及第2天的IL-8、IL-12均与ARDS患者的预后呈正相关性(均P<0.01),详见表3。

表3 67例急性呼吸窘迫综合征患者IL-8、IL-12与预后的相关性分析
2.4 ROC 分析 ROC 分析显示,入院时及第2 天的IL-8、IL-12 对预后均有一定的预测价值,其中第2 天的IL-8预测效能最佳,曲线下面积(AUC)为0.815,以第2天的IL-8≥148.00 ng/L 作为ARDS 患者死亡标准,灵敏度为84.21%,特异度为81.25%。详见表4及图1。

表4 IL-8、IL-12预测67例急性呼吸窘迫综合征患者结局的ROC分析

图1 IL-8及IL-12预测67例ARDS患者结局的ROC
3 讨 论
ARDS 是以肺泡上皮及肺毛细血管内皮通透性增加所引起的非心源性肺水肿为基本的病理改变,由于存在肺泡塌陷及肺泡水肿,导致肺容积下降、肺顺应性不足,诱发通气功能下降,导致严重的通气/血流比失衡,继而诱发低氧血症。ARDS受到内源或外源性因素的影响,体内N可黏附在损伤的血管内皮表面,造成炎性细胞调节失控,大量的炎症介质将随N 在肺间质与肺泡腔移行,释放大量的过氧化物、蛋白酶、炎性细胞因子、活化因子等炎症介质,这些炎症介质可参与、加重N 介导的肺损伤,加速机体损伤,形成恶性循环,导致炎性反应更为严重[8-9]。
细胞因子在ARDS 患者肺组织炎性反应的发生、进展中扮演了重要角色,促炎性因子如肿瘤坏死因子-α(TNF-α)、IL-1、IL-6、IL-8,抑炎因子如IL-4、IL-10、IL-12 相互作用介导了炎症的发生和进展。IL-8 主要由单核-巨噬细胞所产生,在抗原刺激下,亦可由上皮细胞、内部细胞及纤维细胞所分泌。TNF-α被认为是炎性反应的启动因子,TNF-α 可诱导IL-4 及IL-10 的合成,影响炎性反应进程;IL-10 还可影响其他炎性因子的mRNA 水平[10],介导转录过程影响IL-6、IL-8 及IL-12 等炎性因子水平,继而维持炎性因子平衡。干瑶等[11]诱导了大鼠ARDS 模型,ARDS 大鼠早期即存在IL-8 水平的高表达,且N 与IL-8 有良好的趋同性。IL-8的高表达不仅参与了ARDS的炎性反应,还与N有趋化及激活作用,高表达的IL-8将延长N的作用时间,继而在N 移行过程中引发更严重的组织损伤。IL-8 引起的N延迟凋亡,还可加重肺泡上皮细胞及肺毛细血管内皮损伤,并释放炎症介质作用于巨噬细胞及内皮细胞,继而引起瀑布样的炎性反应,造成不可逆的脏器官损伤,导致多器官功能障碍综合征(MODS),造成死亡[12]。IL-12 是由B 细胞及抗原细胞所产生,IL-12 可刺激活化型T 细胞增殖,诱导Th0 细胞向Th1 细胞分化,亦可促进自然杀伤细胞的增殖,发挥更强的免疫作用。IL-12 可作用于N,提升其吞噬与抗炎能力。研究认为IL-4 与IL-10 有弱的调节IL-8 与IL-12 表达的作用,IL-4 与IL-10 的上升可抑制IL-12 的受体表达,降低IL-12 水平[13];IL-10 还可经抑制IL-8 mRNA表达途径,下调IL-8 的水平。机体正是在促炎与抑炎因子的动态平衡及互相牵制的变化中实现复杂的免疫反应,实现维持内环境稳定的目的。
相关研究显示,ARDS 患者血清中IL-8 水平与患者的病情程度呈正相关性,重度ARDS 患者的IL-8 显著高于轻症与中度的ARDS 患者[14-15]。本研究发现,死亡组ARDS 患者入院时及第2 天的IL-8 水平高于存活组,与文献报道一致。桑智慧等[16]的研究发现,ARDS患者的呼出气冷凝液的IL-8水平与急性生理学与慢性健康状况Ⅱ(APACEH Ⅱ)评分、心血管通透性(PVPI)、血管外肺水指数(EVLWI)均呈现了良好的正相关性;与PaO2/FiO2呈现负相关性。本研究显示,无论是入院时及入院第2天的血清IL-8水平均与ARDS患者的预后呈明显的正相关性,相关系数分别为0.444、0.491。这提示血清中IL-8 水平与ARDS 患者预后密切相关。IL-12 是抑炎因子,在ARDS 患者中随促炎因子的上升而上升,随促炎因子水平的下降而下降,由于IL-12 不仅受到炎症刺激而分泌,其水平可受到其他炎症因子的负反馈调节效应影响,ARDS 患者的IL-12 多维持较高水平。本研究发现,死亡组ARDS 患者入院时及入院第2 天的血清IL-12 水平均高于存活组,且IL-12 水平与ARDS 患者预后呈明显的正相关性。这说明IL-12 亦与ARDS 患者预后密切相关。
持续过度的炎性反应及肺纤维化是诱发ARDS 患者病危的重要因素,长时间的高炎性反应还将加重ARDS 患者治疗难度,导致抗感染失败[17-18]。本研究进一步分析了IL-8与IL-12在预测ARDS 患者预后的价值,结果发现入院时及第2 天的IL-8、IL-12 在预测ARDS 患者预后均有一定的价值,其中第2 天的IL-8 预测效能最佳,AUC 为0.815,以第2 天的IL-8≥148.00 ng/L 作为ARDS 患者死亡标准,灵敏度为84.21%,特异度为81.25%。进一步说明了IL-8 及IL-12 与ARDS 患者的预后密切相关。研究发现,IL 抗体可下调IL 表达水平,预防高IL 水平导致的严重组织损伤,降低ARDS 病死率[19]。因而,结合本研究发现IL-8、IL-12 在预测ARDS 患者预后的价值,采取积极措施调节其水平,有助于改善ARDS患者预后。
综上,IL-8 及IL-12 水平与ARDS 患者预后密切相关,加强IL-8、IL-12的监测可预测ARDS的预后结局。
利益冲突:所有作者声明无利益冲突。
