基于倾向性评分匹配分析入院时中性粒细胞与淋巴细胞比值、血小板与淋巴细胞比值水平与中青年股骨颈骨折患者预后的关系研究
2021-12-27李泽平朱治同董立明
李泽平,朱治同,董立明
(遵义医科大学第一附属医院关节外科,贵州 遵义 563000)
股骨颈骨折是骨科与急诊科常见的一种骨折类型,占髋部骨折的50%左右,通常伴有髋部剧烈疼痛、腿部活动受限、下肢畸形等症状,若未及时接受治疗,可能会到导致骨折不愈合或股骨头坏死等并发症[1]。中青年股骨颈骨折患者多由高能暴力事件引起,骨折移位大,且周围软组织损伤严重,导致其股骨头坏死概率明显高于老年患者[2]。目前临床上主要通过影像学检查结果来评估中青年股骨颈骨折患者的预后,虽然准确性较高但及时性较差,不利于早期干预[3]。若能在患者入院早期对其预后进行评估,便可及早进行干预,最大程度提高患者预后。本研究采用倾向性评分匹配(propensity score matching,PSM)分析不同预后情况股骨颈骨折患者的特征,并探讨患者入院时中性粒细胞/淋巴细胞(NLR)与血小板/淋巴细胞(PLR)对其预后的影响情况,为早期发现预后不良患者提供参考。
1 资料与方法
1.1 一般资料选取2018年1月至2020年1月在我院接受治疗的162例中青年股骨颈骨折患者,纳入标准:①年龄30~49岁;②经影像学检查确诊为股骨颈骨折并在我院接受手术治疗[4];③临床资料或随访资料完整。排除标准:①伴其他部位骨折或病理性骨折;②伴恶性肿瘤、血液疾病或重大免疫疾病;③生存时间不足12个月。根据预后情况将患者分为预后良好组与预后不佳组。本研究经我院医学伦理委员会审批同意,所有患者均知情同意并自愿参与。
1.2 资料收集与随访收集的患者资料,包括性别、年龄、体质量指数(BMI)、损伤程度(Garden分型)、手术方法、既往骨折史、受伤至手术时间、手术时间、术中出血量、住院时间及入院时NLR、PLR、白蛋白和血红蛋白。对所有患者均进行12个月随访,随访期间每3个月复诊一次,记录患者不良反应的发生情况,包括坐骨神经损伤、下肢深静脉血栓、感染、骨折不愈合、股骨头坏死等。将收集到的患者临床资料采用PSM的方法按1∶1的比例进行均衡配比,并比较匹配前后不同预后情况患者的临床资料。
1.3 预后判断方法在随访结束时采用Harris髋关节评分量表评估患者的预后情况,从关节活动、功能、疼痛以及畸形4个方面综合评估髋关节恢复情况[5]。总分100分,分数在90分以上表示髋关节功能优良,80~89分表示髋关节功能较好,70~79分表示髋关节功能尚可,小于70分表示髋关节功能较差。将12个月内未出现再发骨折或明显并发症,且Harris得分超过70分的患者评估为预后良好,其余患者判定为预后不佳。
1.4 统计学方法采用SPSS 25.0与GraphPad Prism 8.2统计学软件处理数据。计数资料以n(%)表示,采用χ2检验;等级资料比较采用秩和检验;计量资料比较采用t检验。通过SPSS中的PS matching模块完成倾向性评分匹配。P<0.05为差异有统计学意义。
2 结果
2.1 随访情况及PSM前患者的特征分布随访结束时,被判定为预后良好者111例(68.52%),预后不佳者51例(31.48%)。预后不佳组Ⅳ型(Garden分型)与有骨折史比例明显高于预后良好组,受伤至手术时间与手术时间明显长于预后良好组(P<0.05),见表1。

表1 PSM前两组一般特征比较
2.2 PSM后患者的特征分布进行PSM后,两组人数达到了平分,预后良好组与预后不佳组各有42例患者。两组一般特征比较,差异均无统计学意义(P>0.05),见表2。

表2 PSM后两组一般特征比较
2.3 PSM前后的两组NLR与PLR水平比较PSM前,预后不佳组NLR与PLR均高于预后良好组(P<0.05);PSM后,预后不佳组NLR与PLR仍高于预后不佳组(P<0.05),见表3。
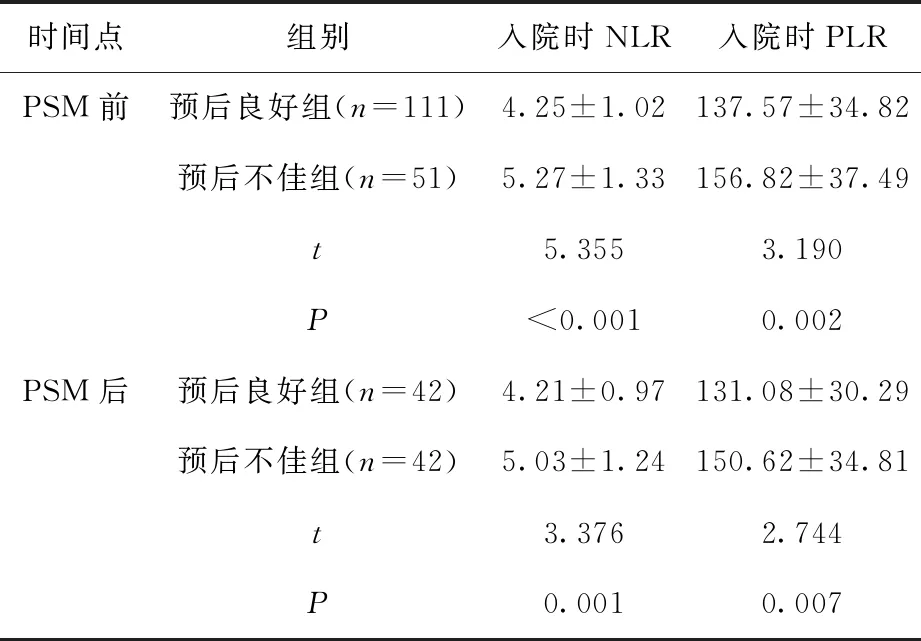
表3 PSM前后两组入院时NLR与PLR水平比较
3 讨论
股骨颈骨折的发生多与骨质疏松引起的骨质量下降有关,多见于50岁以上老年群体。但导致股骨颈骨折的直接因素多为外部暴力作用,随着交通事故、高空坠落、暴力碰撞等意外事件的频发,中青年股骨颈骨折的发病率呈逐年上升趋势。同时,因建筑业、机械制造业、开采业等重工行业的高速发展,对中青年劳动力的需求不断增大,也在一定程度上导致中青年股骨颈骨折的发生率上升[6]。手术是治疗股骨颈骨折的主要手段,多数患者通过螺旋钉复位与固定骨折部位可获得良好效果,部分年龄偏大或合并严重内科疾病的患者需要进行人工关节置换术[7]。暴力事件引发的股骨颈骨折多伴有软组织与血管损伤,术后易发生感染、坐骨神经损伤、下肢深静脉血栓等并发症,严重影响患者的预后[8]。此外,中青年患者术后进行工作与运动的需求高于老年患者,更易导致预后不良。
早期发现高危患者有利于及早进行干预,对提高患者预后具有重要意义。血常规作为临床上最基础的检查项目,能够通过对血液中有形成分的检测和分析来为疾病的诊断、治疗以及随访提供参考。与X射线、CT以及MRI的影像学检查手段相比,利用患者入院时血常规的相关指标对患者预后进行评估价格低廉与出结果快的优点,更利于在早期对患者进行干预[9]。人体中中性粒细胞及血小板与淋巴细胞的相对稳定对维持集体平衡具有重要意义,NLR与PLR升高提示机体炎症状态与免疫反应状态的失衡。杜靓在研究中表示,NLR水平高的髋关节骨折患者术后切口感染风险高于NLR水平低的患者[10]。另有研究显示,术前高NLR与高PLR的骨肉瘤患者预后普遍较差[11]。因此,NLR与PLR有望成为预测股骨颈骨折患者预后的指标。但研究报道表明骨折患者的预后受到年龄、肥胖、合并其他损伤、手术时期、术前白蛋白、CRP等多种因素的影响,且不同因素之间可能存在协同作用[12,13]。因此,直接分析NLR或PLR对股骨颈骨折患者预后的影响可能会使研究结果存在较大偏倚。PSM是一种用于减少数据偏差和混杂因素的统计学方法,能够消除不同组别之间的干扰因素,使两组间的比较更趋于合理化[14]。本研究采用PSM的方法对不同预后情况的中青年股骨颈骨折患者进行匹配,在减少混杂与干扰因素的前提下对患者NLR与PLR水平进行比较,旨在探究NLR与PLR对股骨颈骨折患者预后的影响,并探讨其可能的相关机制。
本研究结果显示,PSM前,预后不佳组Garden分型为Ⅳ型与有骨折史的比例明显高于预后良好组,这是因为Ⅳ型患者骨折严重程度最重,且骨折部位完全移位,增加了手术难度与术后创面不愈合率,因此更易出现预后不良的情况。有骨折史的患者由于骨结构发生变化,导致再骨折的风险明显上升。同时,预后不佳组受伤至手术时间与手术时间明显长于预后良好组,这是因为暴力引起的股骨颈骨折属于急危重病症,不及时进行处理会引发创伤性关节炎、骨折端缺血甚至坏死,进而影响治疗与预后效果。手术时间越长在一定程度上说明该患者病情越复杂,风险越高,导致预后不良。在进行PSM后,两组各暴露特征均无明显差异,表明匹配后两组一般资料已经均衡。对PSM前后两组患者的NLR与PLR进行比较,发现在PSM前,预后不佳组的NLR与PLR均明显高于预后良好组,并且在PSM后,预后不佳组的NLR与PLR仍明显高于预后不佳组。这表明在均衡预后良好组与预后不佳组的一般特征后,NLR与PLR仍能够有效预测患者预后情况,究其原因得出:NLR水平升高表明该患者集体淋巴细胞数量减少,可能存在免疫功能低下或已发生感染的情况,因此在术后更易出现预后不良[15]。PLR升高导致血小板活性增加并大量聚集与骨折部位,刺激骨折部位炎症递质的释放,进而诱发机体炎症反应,影响预后[16]。因此,医护人员对于入院时NLR与PLR水平较高的患者要予以重点关注,尽早采取积极措施进行干预,降低中青年股骨颈骨折患者预后不良发生风险。但本研究样本量较小,且为单中心研究,可能会使研究结果存在一定偏倚,望今后扩大样本量进行多中心研究,增强结果的可靠性。
综上所述,中青年股骨颈骨折患者NLR与PLR水平会影响其预后情况,关注股骨颈骨折患者入院时的NLR与PLR,有助于早期判断患者预后情况,对及时干预提高患者预后具有积极意义。
