针灸联合中药天麻钩藤饮加减治疗眩晕的临床效果分析
2021-12-10赵丽天津市北辰区中医医院天津300400
赵丽(天津市北辰区中医医院,天津 300400)
眩晕是神经系统常见病症,在多因素的联合作用和推动下,该病也发展成为临床常见、高发性疾患。该病的发生和发展,与年龄、外伤、劳损及日常姿势等多因素密切相关。随着疾病的进一步加重,患者头、肩以及颈部均会出现相应症状,但X线片并没有明显的退行性改变。病情发展至后期会有诸多并发症,极易对患者身心健康、日常生活产生严重威胁[1]。近年来随着生活节奏的加快和工作压力的增加,眩晕发病人群逐渐向中青年过渡,继而对其健康生活和日常工作产生严重影响,因此需对此类患者采取科学、有效的治疗措施,旨在提高治疗效果的同时改善患者预后。
1 资料与方法
1.1 一般资料 回顾性方式展开此次研究,将天津市北辰区中医医院脑病科2020年1月-2021年3月收治的66例眩晕患者纳入研究,遵从“计算机随机分组法”将其分为对照组(33例):男、女分别为15例、18例,年龄33-66岁,平均为(49.41±6.22)岁;病程1-10年,平均为(5.56±1.78)年;体质量指数(23.85±2.33)kg/m2。观察组(33例):男、女分别为20例、13例,年龄33-65岁,平均为(49.56±6.58)岁;病程2-10年,平均为(6.26±1.56)年;体质量指数(23.23±2.12)kg/m2。对此研究所纳入的两组患者一般资料(性别、年龄、病程、体质量指数)通过SPSS22.0软件分析,其中性别数据纳入四格表开展卡方检验,χ2=0.5644(P>0.05);年龄、病程、体质量指数采用t检验,t=0.5644、0.5512、0.6325(P>0.05);两组患者一般资料数据对比无显著差异,P>0.05可进行下文中的数据对比。
纳入标准:①符合临床对眩晕的诊断标准;②临床资料齐全;③无感染征象、中毒症状者;④生命体征稳定。排除标准:①生命体征不平稳者;②无临床配合能力;③呼吸衰竭;④哺乳、妊娠期女性;⑤局部出现脓肿者;⑥精神异常;⑦神经功能障碍;⑧沟通障碍、意识障碍。
1.2 方法 对照组:中药天麻钩藤饮加减治疗:①基本方剂:牛膝20g、栀子20g、杜仲20g、益母草20g、朱茯神20g、石决明18g、天麻15g、桑寄生15g、黄芩15g、首乌藤15g、钩藤12g、甘草10g。以上药材加水750ml煎煮后服用,1剂/日,早晚分服。②加减治疗:夜不能寐+酸枣仁、丹参;耳鸣+磁石、炙远志;气血亏虚+党参、当归;颈项疼痛+葛根、白芍;头痛严重+牡蛎、龙骨。坚持用药20天。观察组:以对照组中药天麻钩藤饮加减为基准,联合针灸进行治疗:穴位选择“风池、崇骨、风府、大椎、肩井、脑户、外关、陶道”等穴;叮嘱患者取俯卧位,确保针刺部位充分暴露,穴位常规消毒;毫针选择3-4.5cm即可。向鼻尖方向斜刺风池穴和脑户穴,进针深度1.5-2cm即可。直刺崇骨穴和大椎穴,进针深度2-3cm即可。斜刺肩井穴,进针深度2.5-3cm即可。向下领方向斜刺风府穴,进针深度2-3cm即可。以上穴位以平补平泻法实施治疗,得气后留针30min。每天1次,每次30min,治疗10天为1个疗程,坚持治疗3个疗程。
1.3 观察指标 临床疗效[2]:显效(联合治疗后患者眩晕症状基本消失,日常工作和生活恢复正常,近三月内无复发),有效(与治疗前相比,眩晕症状显著改善,日常工作和生活基本恢复,但在劳累后眩晕会发作),无效(与治疗前相比,眩晕症状无明显变化,仍对患者日常工作和生活产生影响,部分患者病情加重)。
不良反应发生率:主要对比恶心、呕吐以及腹痛。
治疗前后血清炎症因子改善情况[3]:主要对比指标为C反应蛋白(CRP)、白细胞介素(IL-6)以及肿瘤坏死因子(TNF-α)。治疗前后清晨,患者空腹状态下采集3ml肘静脉血给予离心处理,后通过酶联免疫吸附法检测各指标水平。
治疗前后中医症状积分改善情况:主要对比头晕目眩、口苦口干、心悸气短以及胸闷脘痞症状。严格以《中医病证诊断疗效标准》为基准,每项症状分值为0-3分,分值越高代表患者症状越严重。
治疗前后脑血流动力学改善情况:主要对比左椎动脉、右椎动脉以及基底动脉的Vm;治疗前后借助经颅多普勒超声展开检查。
1.4 统计学资料 本次研究所涉及数据均通过Microsoft Office Excel设计表格并整理,然后借助SPSS22.0统计学软件录入数据资料并展开分析。文中计量资料借助(±s)表示且用t检验,计数资料借助%表示且用χ2检验,数据遵从正态分布原则,P<0.05时存在统计学意义。
2 结果
2.1 临床疗效和不良反应发生率 临床疗效和不良反应发生率分析:观察组分别为96.9%和6.0%,对照组分别为78.7%和24.2%,两组数据对比,差异明显,具有统计学意义,P<0.05。见表1。
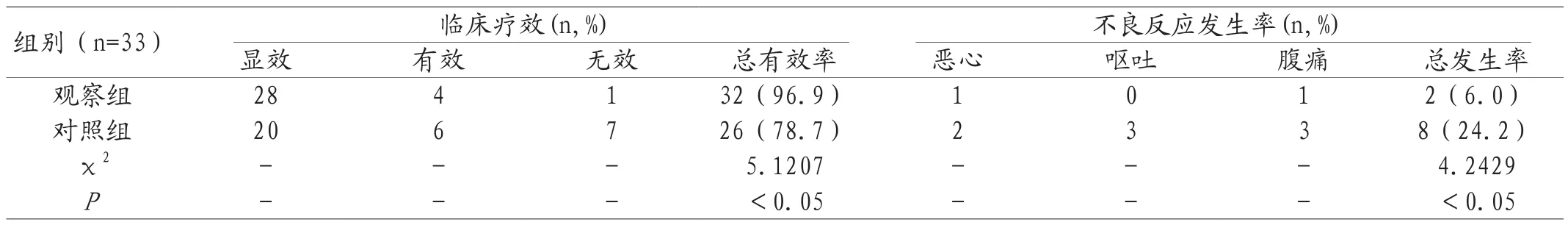
表1 两组临床疗效和不良反应发生率比较
2.2 治疗前后血清炎症因子改善情况 数据显示,实施联合治疗的观察组,患者CRP、IL-6以及TNF-α各指标水平较低,数据和治疗前、对照组相比,差异明显,具有统计学意义,P<0.05。见表2。
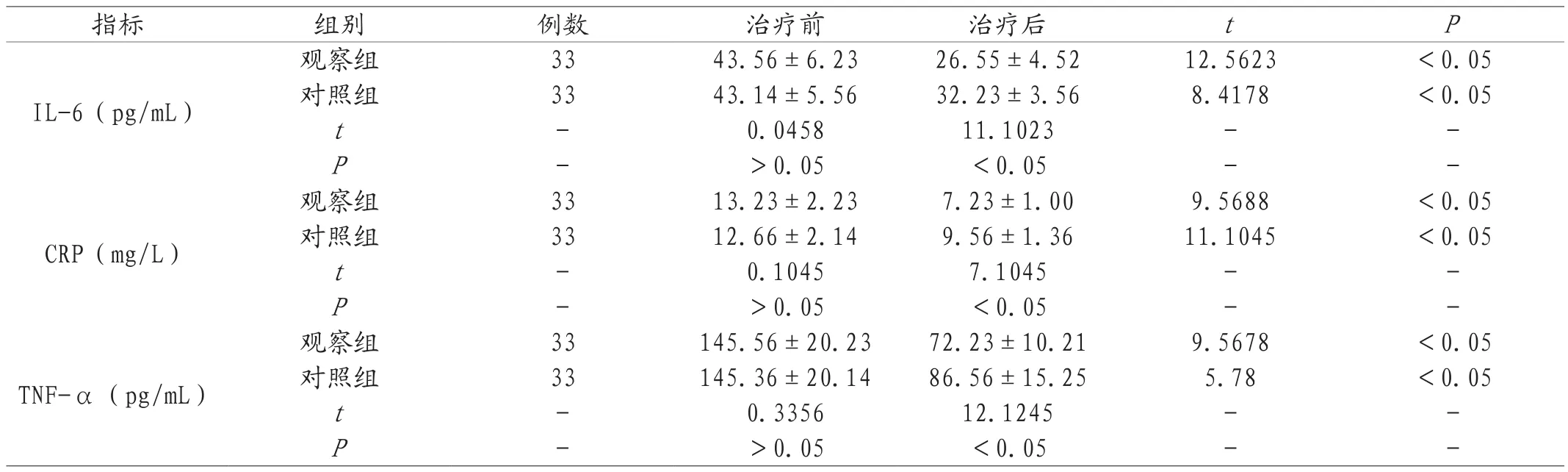
表2 两组治疗前后血清炎症因子改善情况
2.3 治疗前后中医症状积分改善情况 数据显示,实施联合治疗的观察组,患者头晕目眩、口苦口干等各指标分值较低,数据和治疗前、对照组相比,差异明显,具有统计学意义,P<0.05。见表3。
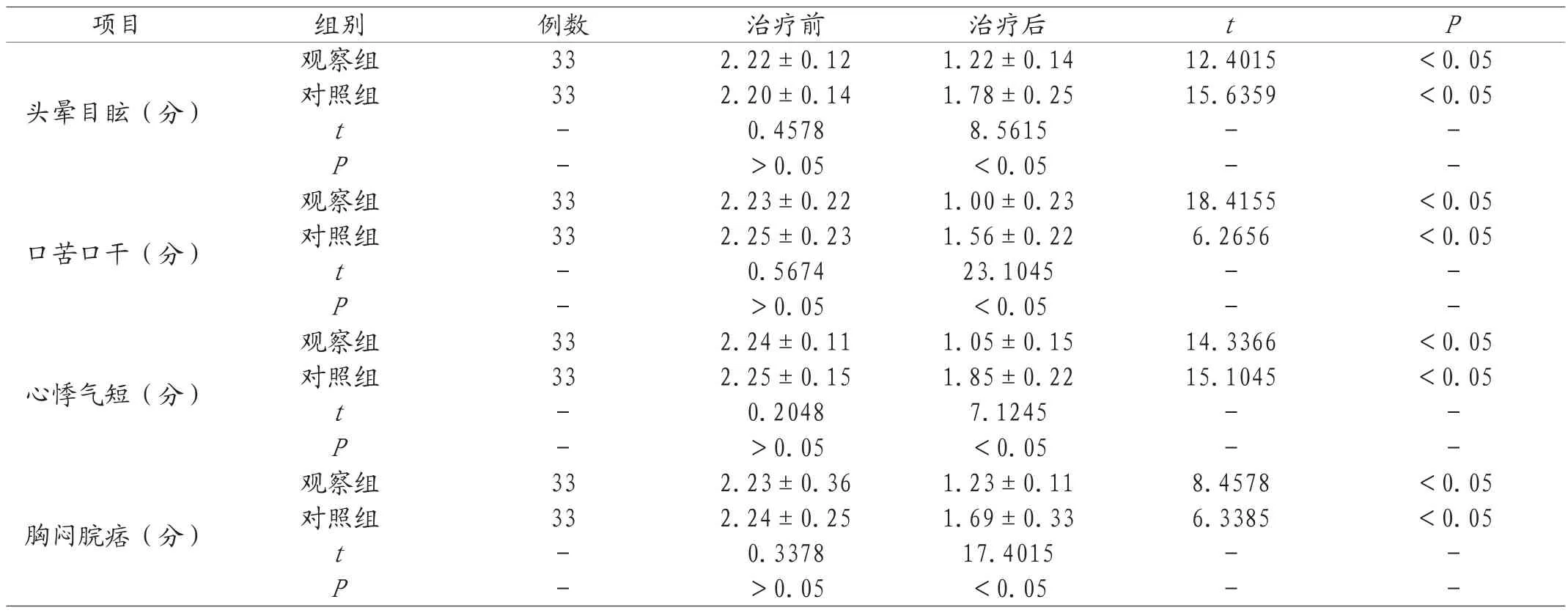
表3 两组治疗前后中医症状积分改善情况
2.4 治疗前后脑血流动力学改善情况 数据显示,实施联合治疗的观察组,患者左、右椎动脉以及基底动脉Vm明显较快,数据和治疗前、对照组相比,差异明显,具有统计学意义,P<0.05。见表4。
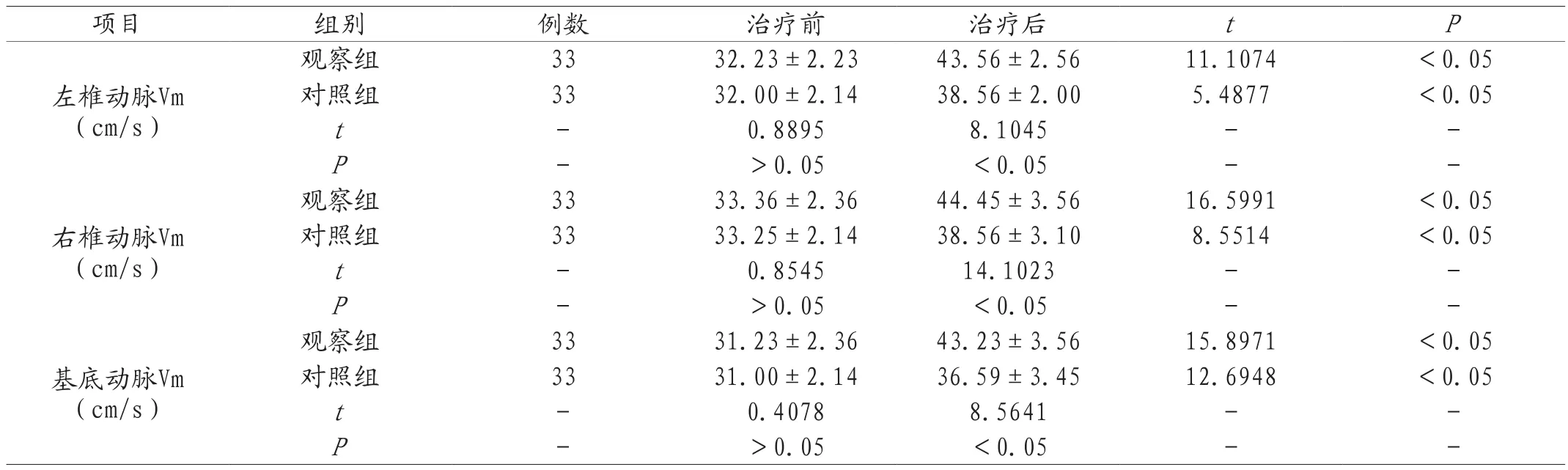
表4 两组治疗前后脑血流动力学改善情况
3 讨论
在诸多内外源因素的联合推动下,眩晕已发展成为门诊常见且高发的病症,发病人群也从中老年群体逐渐过渡至青年群体。眩晕可单独出现,亦可并发头痛,部分患者还伴有平衡障碍和空间障碍。而眩晕发病率高且治疗周期长,加之该病反复发作,极易对患者正常工作及生活产生严重影响。既往临床治疗眩晕,多以西药治疗为主,但是西药治疗的远期疗效甚微,且长期、大量使用西药会增加患者不良反应发生率,继而对其预后产生严重影响[4]。
中医学将眩晕归纳于“项痹”、“眩晕”范畴;早在《灵枢·海论》中就有记载,指出眩晕与“虚”、“肝”相关,《医宗己任编》明确指出眩晕病属肝胆,表明肝胆气机失衡最终诱发眩晕。随着中医学的不断发展和完善,医家认为眩晕是本虚标实之证,先天肝肾不足和后天的血瘀阻滞联合作用而发病,因此中医治疗眩晕,活血通络、补肝益肾至关重要[5]。天麻钩藤饮出自《中医内科杂病症治新义》,是中医治疗肝阳偏亢之良方,现在多被用于治疗头痛、眩晕等症。钩藤为君药,主治头旋目眩,平肝除热功效显著;石决明清肝明目,联合牛膝可以平肝潜阳,二者为臣药,逐瘀通经的同时活血通络。黄芩利湿凉血,联合栀子可以清肺泻火,加用益母草可以利水消肿的同时活血化瘀;杜仲联合桑寄生可以强筋壮骨,最后加用朱茯神可以宁心安神;以上诸药联合首乌藤,可祛风通络、活血化瘀,甘草调和诸药,共奏活血通络、平肝潜阳之功。
此研究结果示:观察组临床疗效高达96.9%,不良反应发生率仅有6.0%,对照组分别为78.7%和24.2%,P<0.05。经临床研究证实,针灸可以改善脑部供血不足,因此在中药汤剂常规基础上联合针灸治疗眩晕具有显著价值。针灸脑户、陶道穴,可补益精髓的同时疏通清窍;针刺风池穴可除晕止眩,联合风府穴可温经活血[6]。研究指出,氧化应激反应、炎性反应都参与了眩晕的发病;其中IL-6可抑制内皮细胞功能而诱发眩晕,CRP反映动脉粥样硬化,TNF-α破坏血脑屏障继而诱发眩晕。现代药理研究证实,使用天麻可降低TNF-α表达,此研究中的观察组,患者TNF-α、IL-6以及CRP各指标水平明显较低,两组数据对比,P<0.05。证实了天麻钩藤饮可抑制眩晕患者的炎性反应。眩晕症患者会出现脑供血不足而导致神经系统出现异常,最终影响预后。若患者劳累过度,极易导致脑血流量明显下降;因此治疗眩晕症,改善脑血流动力学至关重要。经临床研究证实,在天麻钩藤饮的基础上联合针灸治疗,可扩张血管的同时改善脑部血供,继而平肝潜阳的同时改善血液流变学,最终促进患者脑血液循环的同时改善预后[7]。此研究中观察组,患者左、右椎动脉以及基底动脉Vm明显较快,数据和治疗前、对照组相比,差异有统计学意义(P<0.05)。
综上所述,针灸+中药天麻钩藤饮加减治疗眩晕效果显著,值得临床推广并借鉴。
