健脾保肾利湿解毒汤结合肾脏替代疗法治疗急性肾衰竭少尿期临床观察
2021-12-04张嘉毅李福鑫
宗 玮 王 玲 张嘉毅 李福鑫 颜 玥
(青海省中医院,青海 西宁 810000)
急性肾衰竭为临床常见疾病,是由多种原因导致患者肾功能急速降低,少尿期患者血肿尿素氮及肌酐升高,水电解质紊乱,少尿,表现出急性尿毒症综合征,伴有恶心呕吐、水肿、心衰、休克等并发症,危害严重,若不及时治疗,危及患者生命安全[1-2]。目前临床治疗急性肾衰竭少尿期患者多采取补液、抗感染、纠正水电解质平衡、纠正酸中毒等常规疗法及肾脏替代疗法治疗,肾脏替代疗法属于血液净化法,替代受损肾脏功能的净化方法,治疗急性肾衰竭少尿期疗效显著[3-4]。健脾保肾利湿解毒汤具有较好的健脾补肾、利湿补气、清热解毒功效,治疗急性肾衰竭少尿期效果良好,值得深入研究。笔者纳入85例急性肾衰竭少尿期患者分组研究健脾保肾利湿解毒汤结合肾脏替代疗法的治疗效果。现报告如下。
1 资料与方法
1.1 病例选择 诊断标准:西医诊断参照《内科学》[5]中急性肾衰竭少尿期患者诊断标准,中医诊断参照《中医内科常见病诊疗指南》湿热蕴结证急性肾衰竭少尿期诊断[6]。纳入标准:患者符合急性肾衰竭少尿期诊断;患者近期无输血、出血、感染史;患者自愿加入研究;患者可接受健脾保肾利湿解毒汤、肾脏替代疗法治疗;本研究经医院伦理委员会审核,且患者或家属签署知情同意书。排除标准:合并恶性肿瘤患者;严重基础疾病患者;危重、生命危险患者;凝血功能异常患者;梗阻性急性肾衰竭患者;意识障碍与精神患者。
1.2 临床资料 选取本院心肾科2019年1月至2020年2月收治的85例急性肾衰竭少尿期患者作为研究对象,以随机数字表法将其分为两组。其中对照组42例,男性25例,女性17例;年龄22~73岁,平均(49.34±5.23)岁;病程10~41 d,平均(19.11±2.12)d;其中肾毒性急性肾衰竭患者24例,缺血性急性肾衰竭18例。观察组43例,男性26例,女性17例,年龄24~74岁,平均年龄(49.28±5.19)岁,病程11~42 d,平均病程(19.15±2.16)d,其中肾毒性急性肾衰竭患者23例,缺血性急性肾衰竭20例。两组临床资料差异无统计学意义(P>0.05)。
1.3 治疗方法 对照组:根据临床常规治疗经验,给予患者补液、抗感染、纠正水/电解质平衡、纠正酸中毒、抗休克等常规疗法,同时患者进行肾脏替代疗法治疗,患者中心静脉置管,采取费森尤斯血液透析机,置换液速度为3~5 L/h,治疗过程中不间断补液,置换液每日更换1次,血流量为200~250 mL/min,出血患者采取低分子肝素(40 U/kg)抗凝治疗,每小时追加15 U/kg;未出血患者采取肝素(0.4 mg/kg)抗凝,每小时追加3~11 mg,治疗时间每次8~10 h,每日1次[7]。观察组在对照组治疗基础上联合健脾保肾利湿解毒汤治疗,组方:白术15 g,薏苡仁20 g,鹿衔草10 g,怀牛膝15 g,楮实子15 g,女贞子15 g,制何首乌15 g,山茱萸15 g,芡实15 g,川牛膝15 g,土茯苓20 g,泽泻15 g,积雪草10 g,金银花 18 g,枳壳 10 g,黄芪 15 g,党参15 g,甘草6 g。水煎煮,每日1剂。两组均治疗1个月。
1.4 观察指标 肾功能指标[8]:采取全自动生化分析仪测定两组患者治疗前后血肌酐(Scr)、尿素氮(BUN)、尿酸(UA)水平。采取全自动血液流变仪测定两组患者治疗前后、血浆黏度、全血黏度[9]。采取酶联免疫吸附法[10]测定两组患者治疗前后MDA、GSH-Px、SOD及XOR等氧化指标水平。
1.5 疗效标准 计算治疗前及治疗后7、14、28 d两组患者血压及尿量症状积分,0分为无症状,2分为轻度,4分为中度,6分为重度,分值越高表示症状越严重。患者疗效标准[11]:显效为患者小便不通、腹痛腹胀、头晕、腰膝酸软、食少纳呆、大便干结等中医症状消失,肾功能显著改善;有效为患者小便不通、腹痛腹胀、头晕、腰膝酸软、食少纳呆、大便干结等中医症状改善,肾功能一定程度改善;无效为未达到以上标准。总有效率=显效率+有效率。
1.6 统计学处理 应用SPSS22.0统计软件。计量资料以(±s)表示,采用t检验;计数资料以百分比表示,采用χ2检验。P<0.05为差异有统计学意义。
2 结 果
2.1 两组临床疗效比较 见表1。观察组临床疗效为95.35%,高于对照组的80.95%(P<0.05)。
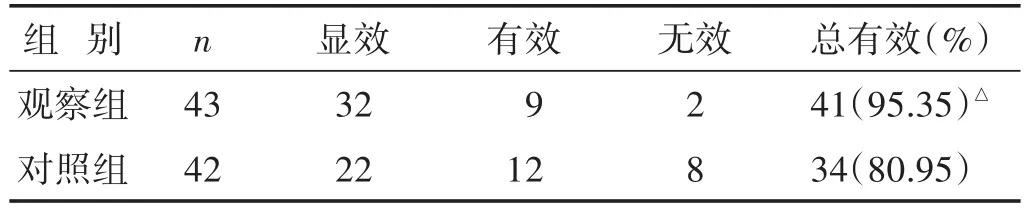
表1 两组临床疗效比较(n)
2.2 两组治疗前后肾功能指标比较 见表2。治疗后两组Scr、BUN、UA水平较治疗前均下降(P<0.05),且观察组均低于对照组(P<0.05)。
表2 两组治疗前后Scr、BUN、UA水平比较(±s)

表2 两组治疗前后Scr、BUN、UA水平比较(±s)
注:与本组治疗前比较,*P<0.05;与对照组同时段比较,△P<0.05。下同。
组别观察组(n=43)对照组(n=42)时间治疗前治疗后治疗前治疗后Scr(μmol/L)461.22±48.61 194.23±22.16*△461.25±48.66 233.24±25.64*BUN(mmol/L)21.38±2.37 15.13±1.90*△21.40±2.40 18.24±2.27*UA(μmol/L)450.45±90.19 244.36±70.61*△450.53±90.23 288.45±70.65*
2.3 两组治疗前后血液流变学指标比较 见表3。治疗后两组血浆黏度、全血黏度高切、中切及低切较治疗前均下降(P<0.05),且观察组均低于对照组(P<0.05)。
表3 两组治疗前后血浆黏度、全血黏度比较(mPa·s,±s)

表3 两组治疗前后血浆黏度、全血黏度比较(mPa·s,±s)
组别观察组(n=43)对照组(n=42)时间治疗前治疗后治疗前治疗后血浆黏度3.39±0.42 1.56±0.18*△3.38±0.41 2.31±0.25*全血黏度高切6.92±0.74 3.84±0.46*△6.94±0.73 5.20±0.61*全血黏度中切9.24±1.12 7.02±0.80*△9.22±1.13 8.21±1.00*全血黏度低切16.25±2.09 12.44±1.49*△16.23±2.10 14.24±1.67*
2.4 两组治疗前后MDA、GSH-Px、SOD及XOR水平比较 见表4。治疗后两组MDA、XOR等指标较治疗前均下降(P<0.05),SOD、GSH-Px水平上升(P<0.05),且观察组均优于对照组(P<0.05)。
表4 两组治疗前后氧化指标水平比较(±s)

表4 两组治疗前后氧化指标水平比较(±s)
组 别 时 间MDA(μmol/L)GSH-Px(U/L)SOD(U/L)XOR(U/L)观察组(n=43)对照组(n=42)治疗前治疗后治疗前治疗后8.25±0.90 4.81±0.55*△8.24±0.91 6.12±0.68*115.61±13.24 130.52±15.23*△115.63±13.26 120.24±14.55*62.12±8.02 87.64±8.77*△62.15±8.00 80.24±8.55*0.55±0.04 0.35±0.03*△0.54±0.05 0.42±0.06*
2.5 两组治疗前及治疗后7、14、28 d血压及尿量症状积分比较 见表5。治疗后两组患者血压及尿量症状积分较治疗前均下降(P<0.05),且观察组均低于对照组(P<0.05)。
表5 两组治疗前及治疗后7、14、28 d血压及尿量症状积分比较(分,±s)
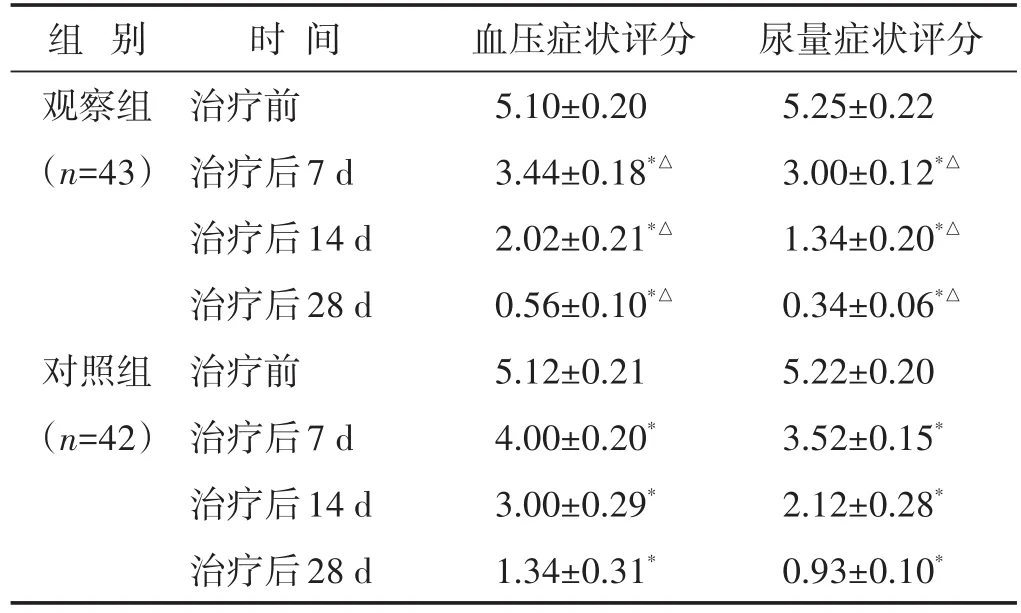
表5 两组治疗前及治疗后7、14、28 d血压及尿量症状积分比较(分,±s)
组别观察组(n=43)对照组(n=42)时间治疗前治疗后7 d治疗后14 d治疗后28 d治疗前治疗后7 d治疗后14 d治疗后28 d血压症状评分5.10±0.20 3.44±0.18*△2.02±0.21*△0.56±0.10*△5.12±0.21 4.00±0.20*3.00±0.29*1.34±0.31*尿量症状评分5.25±0.22 3.00±0.12*△1.34±0.20*△0.34±0.06*△5.22±0.20 3.52±0.15*2.12±0.28*0.93±0.10*
3 讨论
我国急性肾衰竭少尿期患者发病率不断上升,多数患者无肾脏病史,但该病病因明确,如外科手术、严重创伤、重度感染以及产科合并症、败血症等原因。临床治疗急性肾衰竭少尿期多采取积极治疗原发病或诱导因素,采用血管扩张药物、补液、改善钾平衡、纠正酸中毒、控制感染、注意饮食与营养、血液净化疗法等治疗,取得较好效果。本观察给予急性肾衰竭少尿期患者肾脏替代疗法治疗,取得显著治疗效果。肾脏替代疗法是模仿肾小球滤过原理,通过对流与弥散方法清除溶质,将静脉血/动脉血引入半透膜滤过器中,清除机体毒素,同时以置换液形式输入机体需要物质,维持机体内环境稳定。肾脏替代疗法可较好清除炎性介质,维持血流动力学稳定,给予患者营养支持,是治疗急性肾衰竭少尿期常用方法,疗效显著[12]。
中医将急性肾衰竭少尿期归属于“水肿”“癃闭”“关格”等范畴[13]。该病病机复杂,病变部位在膀胱,与患者脾、肾关系密切。古籍记载该病较多,《素问·逆调论》记载“肾者水脏,主津液”[14],《素问·至真要大论》记载“诸湿肿满,皆属于脾”[15]。肾虚则气化不利、血行不畅、瘀滞不行,脾主运化,摄取水液,脾虚则清阳不升,浊阴不降[16]。笔者认为急性肾衰竭少尿期之病本虚标实,脾肾虚为本,浊瘀阻肾络为标,患者多由外感湿热、毒药、久病体弱、情志内伤、饮食不节等因素诱发病情加重而发病。故临床治疗急性肾衰竭少尿期多采取补肾健脾、清热解毒、通利小便等法。健脾保肾利湿解毒汤方中白术可健脾益气;薏苡仁利水渗湿、健脾解毒;鹿衔草补肾强骨、益肺;怀牛膝活血通经、补肝肾、利尿通淋;楮实子滋肾、清肝、利尿;女贞子补肾滋阴、养肝;制何首乌补肝肾、益精血;山茱萸补益肝肾;芡实益肾固精、补脾、除湿;川牛膝活血通经、祛风除湿、利尿通淋;土茯苓解毒除湿;泽泻利水、渗湿、泄热;积雪草清热利湿、解毒;金银花清热解毒;枳壳理气宽中、散结消肿;黄芪补气固表;党参补中益气;甘草补气益脾、和中缓急、调和药性,诸药共行健脾补肾、利水渗湿、清热解毒、补气固表等功效,较好缓解急性肾衰竭少尿期患者临床症状。本次研究数据显示,观察组患者治疗总有效率(95.35%)高于对照组(80.95%)(P<0.05),提示健脾保肾利湿解毒汤结合肾脏替代疗法治疗急性肾衰竭少尿期临床疗效显著。Scr、BUN、UA为肾脏功能常用评估指标,健脾保肾利湿解毒汤结合肾脏替代疗法可较好改善急性肾衰竭少尿期患者肾脏功能,患者Scr、BUN、UA治疗后明显改善(P<0.05)。观察组患者治疗后血浆黏度、全血黏度高切、中切及低切显著优于对照组(P<0.05),MDA、GSH-Px、SOD及XOR等氧化指标均改善,且观察组优于对照组(P<0.05),提示健脾保肾利湿解毒汤结合肾脏替代疗法可较好改善急性肾衰竭少尿期患者血液流变学指标,促进血流,改善氧化应激反应。治疗前,两组患者血压及尿量症状积分比较差异无统计学意义(P>0.05),治疗后7、14、28 d观察组患者血压及尿量症状积分均优于对照组(P<0.05),提示健脾保肾利湿解毒汤结合肾脏替代疗法可较好改善急性肾衰竭少尿期患者尿量及血压急性症状,患者症状逐渐改善,恢复良好。
综上所述,健脾保肾利湿解毒汤结合肾脏替代疗法治疗急性肾衰竭少尿期疗效佳,患者症状及肾功能改善,安全性高。
