急性白血病合并ST 段抬高型心肌梗死临床病例报告及文献复习
2021-12-03王立娜雷警输卢长林
王立娜,雷警输,卢长林
1 临床资料
病例一:患者男性,63 岁,主因“阵发胸痛7 h”于2017 年10 月24 日入院,伴有胸闷、喘憋、乏力。骨髓穿刺术证实为急性髓系白血病(AML)M2 型,患者首次行阿糖胞苷+阿克拉霉素+重组人粒细胞集落刺激因子(AAG 方案)化疗,复查骨髓穿刺术提示AML 治疗后未缓解,遂行阿糖胞苷接续达沙替尼化疗,于AML-M2 病程2 个月化疗时发生上述胸痛症状;高血压病史20 年。入院体格检查:血压128/71 mmHg(1 mmHg=0.133 kPa),心率145次/min,呼吸52 次/min,体温36.3℃。神志淡漠,面色苍白,呼吸急促,四肢湿冷。双肺呼吸音粗,双肺可闻及湿啰音。心律齐,心音低钝,各瓣膜听诊区未闻及杂音。双下肢无水肿。查血常规:白细胞计数23.46×109/L,血红蛋白 86.00 g/L,血小板计数814.00×109/L;心肌梗死三项:心肌肌钙蛋白I(cTnI)1.21 ng/ml,肌酸激酶同工酶(CK-MB)54.33 ng/ml,肌红蛋白(MYO)>400.00 ng/ml;B 型利钠肽(BNP)319.99 ng/L(表1)。心电图初始表现为极高危deWinter 综合征,后演变为V1~5广泛导联ST段抬高。诊断“急性广泛前壁ST 段抬高型心肌梗死,冠状动脉粥样硬化性心脏病 Killip 心功能分级Ⅳ级,急性髓系白血病M2 型”。给予利尿、扩张冠状动脉后症状无缓解。血气分析结果:pH 6.94,氧分压(PO2)46 mmHg,二氧化碳分压(PCO2)46 mmHg,乳酸(Lac)8.10 mmol/L。超声心动图显示:左心室前壁运动幅度略降低,升主动脉稍宽,左心房稍大(左心房上下径 52 mm),主动脉瓣钙化伴轻中度反流,左心功能降低,左心室射血分数(LVEF)47%;胸片提示双肺渗出。入院后8 min 患者突发意识丧失,血压测不出,心电监测示逸搏心律,给予胸外按压、气管插管、替罗非班泵入抗栓,血管活性药物升压等抢救后,在呼吸机辅助通气情况下行急诊冠状动脉造影显示严重三支病变,于梗死相关血管左前降支置入2 枚支架,同时给予主动脉内球囊反搏(IABP)辅助循环。术后心电图:V1~5导联为rS 波,ST 段抬高0.05~0.40 mv,Ⅱ、Ⅲ、aVF、V6导联ST 段压低0.15~0.20 mV,aVR 导联ST 段抬高0.10 mV,心率132 次/min。心肌梗死三项:cTnI>50.00 ng/ml,CK-MB>80.00 ng/ml,MYO>500.00 ng/ml。患者持续呼吸机辅助通气,血管活性药物升压,利尿等治疗,但血流动力学持续恶化,术后次日再次抢救无效后死亡。

表1 三例患者辅助检查指标
病例二:患者男性,92 岁。主因“阵发性喘憋2 周,再发加重3 h 余”于2020 年3 月13 日收入院,伴有胸闷、气促。既往骨髓增生异常综合征(MDS),长期口服金薯叶,间断予促红细胞生成素(EPO)、成分输血治疗,于MDS 病程第4 年时发生上述喘憋症状;高血压病史16 年。入院查体:血压86/62?mmHg,心率117 次/min,呼吸27 次/min,体温36.5℃。神志清楚。双肺呼吸音粗,双肺底可闻及湿啰音。心律齐,各瓣膜听诊区未闻及杂音。双下肢中度水肿。查血常规:白细胞计数83.66×109/L,血红蛋白90 g/L,血小板计数151×109/L;血涂片:可见幼稚白细胞;心肌梗死三项:cTnI 0.73 ng/ml,CK-MB 11.11 ng/ml,MYO 329.15 ng/ml;BNP 3 906.94 ng/L(表 1)。心电图示,Ⅱ、Ⅲ、aVF、V1~3导联ST 段抬高0.10~0.40 mV,Ⅰ导联低电压,aVR 导联Q 波,心率117 次/min。超声心动图示,左心室舒张末期内径54 mm,LVEF 32%,节段性室壁运动异常,少量心包积液。诊断“急性下壁、前间壁ST 段抬高型心肌梗死,冠状动脉粥样硬化性心脏病Killip 心功能Ⅱ级,MDS 白血病转化可能性大”,给予多巴胺升压,利尿、扩张冠状动脉等治疗,行急诊冠状动脉造影:左前降支和右冠状动脉双支病变,于左前降支置入2 枚支架,右冠状动脉置入1 枚支架,同时IABP 辅助循环。术后5 min 患者突发意识障碍,血压、心率测不出。心电图示,Ⅱ、Ⅲ、aVF 导联ST段抬高0.45~0.70 mV;急诊床旁超声心动图未见心包积液,考虑右冠状动脉支架内血栓形成,遂给予血管活性药物升压、替罗非班抗栓、心脏按压、气管插管等抢救,抢救4 h 后复查心电图示Ⅱ、Ⅲ、aVF 导联ST段抬高回落>50%,心率107次/min,但患者始终无意识,双侧瞳孔对光反射消失,需血管活性药物维持血压,最终患者家属放弃有创抢救后当日死亡。
病例三:患者女性,55 岁,主因“突发胸闷7 h”于2019 年10 月20 日入院。7 h 前情绪激动时出现胸闷,位于胸骨后,无胸痛、心悸等伴随症状。cTnI 2.26 ng/ml;心电图示,Ⅰ、aVL、V4~6导联T波倒置,V2~3导联ST 段抬高0.20~0.30 mV。超声心动图:左心室舒张末期内径48 mm,LVEF 53%,节段性室壁运动异常,症状持续5 h 未完全缓解入院。既往骨髓穿刺证实为AML-M2,行地西他滨+AAG诱导和巩固化疗后4 个月行骨髓干细胞移植,患者移植后1 个月时发生上述胸闷症状;2 型糖尿病史1 年。入院查体:血压93/74 mmHg,心率124 次/min,呼吸22 次/min,体温37.1℃。神志清楚。右肺呼吸音清,左肺呼吸音低,双肺未闻及干湿啰音。心律齐,心率124 次/min,各瓣膜听诊区未及杂音。查血常规:白细胞计数4.48×109/L,血红蛋白65 g/L,血小板计数84×109/L;心肌梗死三项:cTnI 3.71 ng/ml,CK-MB<1.00 ng/ml,MYO <5.00 ng/ml;BNP 514.27 ng/L(表 1);诊断“急性前间壁ST 段抬高型心肌梗死,冠状动脉粥样硬化性心脏病 Killip 心功能Ⅰ级,急性髓系白血病M2 型”。急诊冠状动脉造影显示,左主干近、中段狭窄30%;左前降支中段狭窄100%,于左前降支行药物球囊扩张成形术。术后患者胸闷缓解,胸前导联V2~3ST 段抬高较前回落>50%,给予冠心病二级预防用药及间断输血治疗。复查超声心动图:节段性室壁运动异常(左心室前壁、室间隔、左心室心尖),二尖瓣轻度反流,心包少中量积液,左心室舒张末期内径 49 mm,LVEF 43%;胸部CT 和X 线胸片提示双侧胸腔积液,左侧为主,行胸腔穿刺提示渗出液,胸水病理可见轻度核异型。患者度过心肌梗死急性期,但最终在2 个月后因发生骨髓移植排斥反应和继发巨细胞病毒、结核分支杆菌、肺炎克雷伯菌感染而死亡(表 2)。
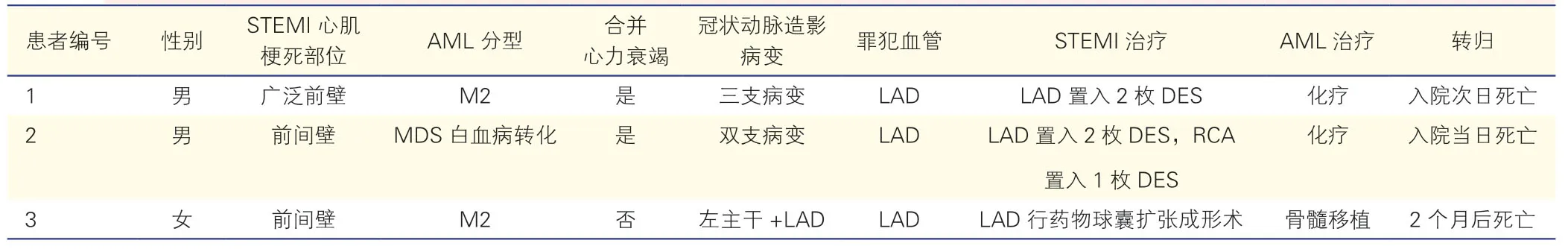
表2 三例患者临床状况及转归
2 讨论
急性白血病血小板减少和凝血异常导致的出血事件比较常见,血栓事件相对罕见。从1967 年到如今急性白血病合并急性心肌梗死(AMI)的病例,国内外文献仅散发报道。在白血病急性期起病的AMI病情凶险,预后极差[1],涉及学科交叉,心内科医生对其认识严重不足。
AMI 可为急性白血病的首发症状,也可发生在化疗缓解期[2]。目前报道的以AMI 首发起病的散发病例多数为有弥散性血管内凝血(DIC)背景的AML-M3 患者[3]。高白细胞血症(白细胞计数>100×109/L)的急性白血病患者AMI发生率增加[4]。
急性白血病并发AMI 与经典动脉粥样硬化所致AMI 机制不同[5]。国外报道1 例以AMI 为首发表现的AML-M3 患者行急诊冠状动脉造影,可见冠状动脉内血栓,但并无斑块破裂证据[6];国内报道的1 例AML-M4 合并下壁STEMI 患者,冠状动脉血管内超声检查也未见冠状动脉血管动脉粥样硬化[7]。AML 并发AMI 的可能机制有[8]:(1)异常分化的原始白细胞血栓导致了冠状动脉闭塞。(2)白细胞瘀滞综合征:白细胞淤滞影响脑、肺、肾微血管循环,引起脑、心等重要器官的低灌注,甚至导致心血管闭塞致AMI。(3)冠状动脉内膜或心肌的出血。(4)异常分化的原始白细胞浸润心肌。(5)白血病相关化疗药物心脏毒副作用,尤其是蒽环类药物。(6)DIC:以AML-M3 并发DIC 最多见,高达33.1%[9]。本研究中3 例患者均存在严重冠状动脉狭窄,其中2 例患者白细胞显著升高,考虑在冠状动脉固定狭窄基础上发生白细胞瘀滞或血栓、高凝、炎症反应等因素导致冠状动脉循环阻塞,引发AMI。
急性白血病合并AMI 相互恶化,加重彼此病理过程,部分起病凶险,预后极差。Jao[10]总结既往文献报道9 例AML 合并AMI 的患者,发现此类人群以男性为主(7 例,77.8%),多为中青年患者,仅2例患者>65 岁;其中5 例患者死亡,死亡率>50%。既往报道多例散发病例均预后极差,在短病程内死亡[11]。本篇3 例急性白血病STEMI 患者均在短期内死亡,其中2 例患者在STEMI 急性期病情急剧恶化,在围术期内死亡,与文献报道一致。
急性白血病合并STEMI 的患者常存在血小板减少、血小板功能障碍和凝血异常,使得合并STEMI的抗栓基石治疗更加棘手和具有挑战性。此类患者溶栓治疗存在较高出血风险,而常规行急诊冠状动脉血运重建,甚至可能增加患者死亡。本文2 例患者在围术期内早期死亡,其中1 例考虑急性支架内血栓形成。同样Sargsyan 等[1]报道1 例AML-M3 合并前壁STEMI 患者,于前降支置入3 枚支架,而患者出院3 d 后再发心绞痛,复查冠状动脉造影证实为支架内血栓,最终死亡。一项观察性队列研究纳入379 例急性白血病患者,诊断时表现为血栓症状的患者占3.4%,给予相应治疗后6 个月随访发现,累积血栓发生率在AML 中为10.6%,AML-M3 为8.4%,其他AML 为1.73%,提示治疗后可能提高血栓风险[11]。因此建议该人群进行多学科会诊来谨慎评估冠状动脉干预的风险和获益。对于部分AMI 患者使用药物球囊的耐受性或许更好。本文中病例三患者使用药物药囊治疗后度过心肌梗死急性期,也可能与该患者AML 骨髓移植后发生STEMI 相关,相比白血病急性期或化疗期发作危险度和复杂度降低。
综上,急性白血病合并AMI 为临床少见事件,两种危重疾病相关恶化,其STEMI 发生机制与经典的斑块破裂不同,治疗方案也不同于经典急性心肌梗死行急诊PCI,否则甚至增加死亡率,治疗主要为积极治疗白血病达完全缓解,谨慎评估冠状动脉血运重建的利弊,倾向于保守治疗。今后尚需大规模临床研究进一步总结此特殊人群的临床特点与转归,形成对此特殊人群的管理指南。
利益冲突:所有作者均声明不存在利益冲突
