三期动态增强CT与CT平扫对直肠癌的诊断价值比较
2021-11-26杜灵艳
杜灵艳 李 琮
焦作市人民医院CT室 (河南 焦作 454000)
直肠癌是由遗传、社会环境及饮食习惯等因素作用形成的消化系统恶性肿瘤[1]。据2018中国癌症统计报道指出[2]:在所有恶性肿瘤中,我国直肠癌发生率、死亡率分居第三、第五位,较好发于男性。而随着影像技术发展,肠镜检查已广泛用于直肠癌筛查中,由Lund等[3]研究表明,美国自2000年至2015年使用肠镜检查比例从21%上升至60%,可及早明确直肠病变并进行预防,有利于降低直肠癌发生率。但结肠检查无法显示肿瘤病灶整体状况,关于肿瘤定性、分期有赖于CT等辅助影像手段进一步明确[4]。而随着螺旋CT机器性能日益完善,经CT平扫及三期动态增强,图像分辨率高,且检查重复性好,可充分显示病变部位,并观察邻近组织状况,这有助于直肠癌定性诊断及后续分期评估[5-6]。因此,本文旨在探讨三期动态增强CT与CT平扫对直肠癌的诊断价值,报道如下。
1 资料与方法
1.1 一般资料纳入2019年3月至2021年1月河南省焦作市人民医院收治且经病理确诊为72例直肠癌患者,均进行CT平扫及三期动态增强扫描。纳入标准:符合2015年颁布《中国结直肠癌诊疗规范》[7]中有关标准;基本信息、影像学等病历资料齐全;均为原发病灶。排除标准:合并其他肿瘤者;诸如金属植入物等CT检查禁忌证;重度认知及精神障碍者;患有冠心病、二尖瓣狭窄等心脏疾病者。其中,男40例、女32例,年龄28~68岁,平均年龄(47.23±6.72)岁,均以腹痛、便血、贫血等不适症状前来本院就诊。研究获经焦作市人民医院伦理委员会审查执行,招募受试者均自愿参与,于家属知情下签署知情同意书。
1.2 方法
1.2.1 检查前肠道准备 于检查前1d指导流质食物摄取,且于当日傍晚口服导泻剂—50%硫酸镁60g,叮嘱多饮水,1500mL为宜,并及时排便。
1.2.2 检查 仪器:美国通用电气公司Revolution256排CT。指导患者于床上呈仰卧位,手臂往上伸展,超过头顶,叮嘱平静呼吸。自耻骨下缘至膈顶由下及上实施CT平扫,参数设置:管电压120kV,管电流300mA,螺距1.0mm,层厚1mm。继续实施三期动脉增强CT检查,指导患者呈左侧卧位,于肛门注入空气,约1~2L,再指导呈仰卧位,采用高压注射器将1.5mL/kg碘海醇[7]于患者肘静脉注入,控制流速3~5mL,行三期动脉增强扫描,动脉期22~27s,静脉期50~60s,延迟期150~175s。
1.2.3 图像判别 将扫描成功CT影像输入ADW 4.7图像处理工作站,由两位高年资影像医师(工作年限均≥5年)进行双盲判读,统一影像学特征表现及分期评估意见,若意见出现分歧,会同协商使结论达成一致。此外,对平扫、三期动态增强病灶区及正常管壁CT值进行测量。
1.3 观察指标观察影像学特征,比较两组∆CT值、直肠癌检出率,分析三期动态增强CT与结肠癌分期准确率,并用Kappa检验一致性。影像学特征:(1)增厚形态:息肉菜花样、偏心样及环形;(2)增厚厚度;(3)肠壁边界:粗糙及光滑;(4)强化特点;∆CT值:病灶区CT值与正常管壁CT值增量。分期标准:1)病理分期参照2010美国癌症联合委员会《AJCC》标准[8]:(1)原发肿瘤期(T期):T1-2期(肿瘤侵袭黏膜下层及肠壁固有肌层)、T3期(肠壁固有肌层浸润并向浆膜侵入)、T4期(穿透腹膜或向其他器官转移);(2)淋巴结转移期(N):N0(无转移)、N1(转移淋巴结数目1~3)、N2(转移淋巴结数目≥4)。2)CT分期[9]:T1-2期(肠壁增厚>0.5cm,病灶增强呈明显强化,边界平滑,肠腔未见明显狭窄);T3期(肠壁增厚>0.5cm,病灶朝肠壁外层侵犯,边界粗糙,可见肠腔狭窄);T 4期(病灶见于肠壁外,肠壁增厚,可见程度不一变形)。N0(未发现淋巴结影,或淋巴结肿大但无显著强化)、N1期(淋巴结直径≥0.8cm,数目1~3,增强后强化明显)、N2期(淋巴结直径≥0.8cm,数目≥4,增强后强化明显)。
1.4 统计学方法采用SPSS 22.0软件作处理分析,以“χ±s”表示∆CT值,行t或F检验,以“%”表示检出率,行χ2检验,Kappa检验一致性,P<0.05表示差异有统计学意义。
2 结 果
2.1 CT平扫及三期动态增强影像学特征表现CT影像学特征表现,肠壁增厚呈息肉菜花样14例、偏心样38例、环形22例,增厚厚度0.8~2.6cm,平均增厚厚度(1.67±0.42)cm,肠壁边界粗糙例56例,平滑16例,经CT增强57例明显强化,15例强化不明显。
2.2 CT平扫及三期动态增强∆CT值比较经方差分析,CT平扫及三期动态增强∆CT值差异有统计学意义(P<0.05),且动态增强CT各期比较,静脉期∆CT值最高,动脉期次之,延迟期最低(P<0.05),见表1。
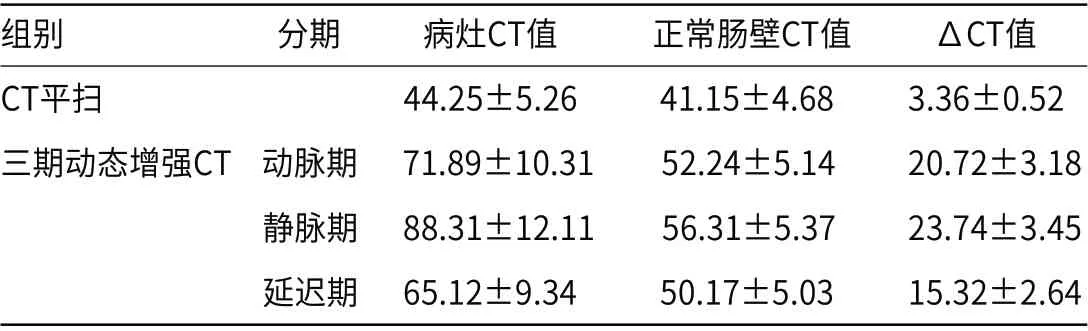
表1 CT平扫及三期动态增强∆CT值比较(HU)
2.3 CT平扫及三期动态增强检出率比较CT平扫检出直肠癌54例,检出率为75.00%(54/72),三期动态增强CT检出直肠癌66例,检出率为91.67%。三期动态增强CT直肠癌检出率高于CT平扫,差异有统计学意义(P<0.05)。
2.4 三期动态增强CT与直肠癌分期准确性及一致性三期动态增强CT与直肠癌T分期准确率及Kappa值依次为84.72%、0.754,与直肠癌N分期准确率及Kappa值分别为81.94%、0.721,见表2~表3。
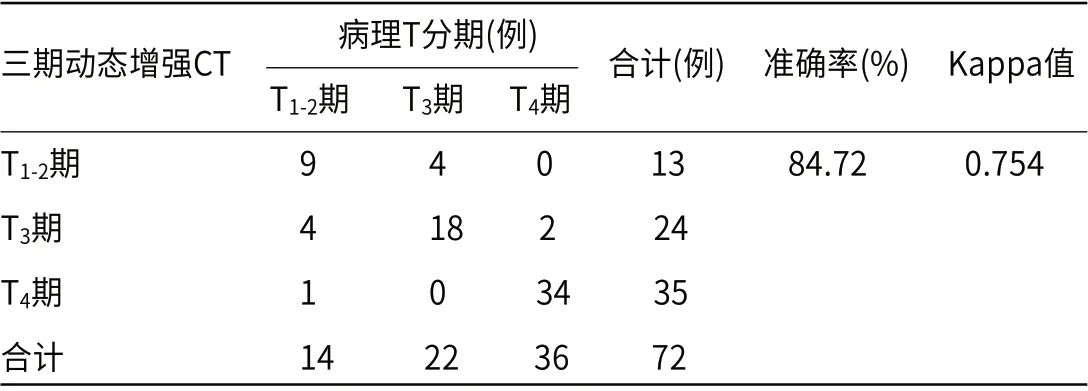
表2 三期动态增强CT与直肠癌T分期准确性及一致性
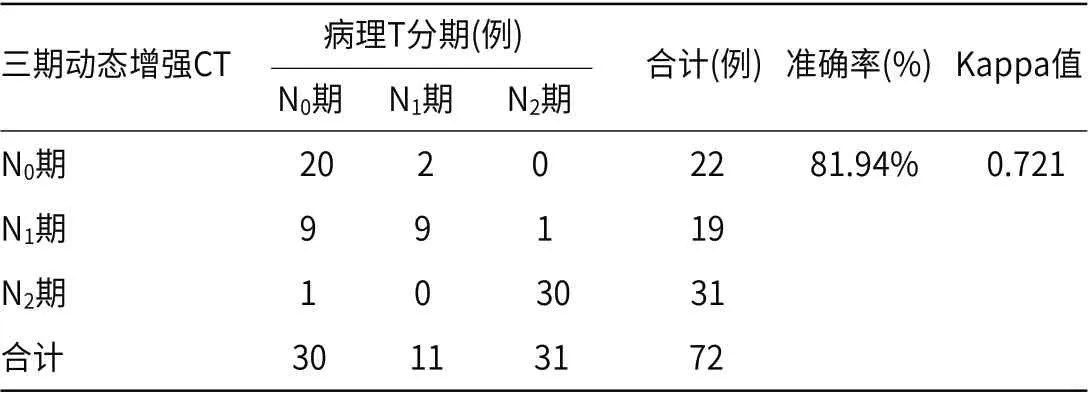
表3 三期动态增强CT与直肠癌N分期准确性及一致性
3 讨 论
随螺旋CT不断发展,扫描范围扩大,获取图像较薄,利于后期处理,使直肠真实病理生理状况得以最大限度还原,可更好观察肿瘤组织生长及浸润情况,且螺旋CT速度快、容积扫描等优势,可降低胃肠蠕动伪影干扰,相应降低了临床医师判读误差[10]。此外,在人工智能技术大背景下,规范数据采集及病变标注有助于病变鉴别诊断,对此,中国发布《结直肠癌CT和MRI标注专家共识》[11]逐步统一规则,这对医学影像行业发展大有裨益。
本研究结果显示,三期动态增强CT直肠癌检出率为91.67%,远高于CT平扫的(75.00%),提示CT平扫、三期动态增强CT均有利于直肠癌的检出,而三期动态增强CT效果更好。这与刘娜等[12]研究结果一致。因CT检查病灶区域及正常管壁CT值存在差异,∆CT值越高,病灶范围更为清楚;动脉区、静脉期及延迟期强化特征存在差异动脉区主要表现为粘膜强化,静脉期及延迟期则为持续强化,有利于辨别病变与浆膜面关系[13]。本文结果中以静脉期∆CT值最高,动脉区次之,均高于CT平扫∆CT值,提示于静脉期、动脉期综合判断直肠癌特征是有益的,这与上述研究结论相符。此外,结肠癌经诊断后评估分期有助于手术及治疗指导,且T1-2期通常可直接采取手术进行根治。因此,本文探讨了三期动态增强CT与直肠癌T、N分期的准确性及一致性,结果显示,三期动态增强CT评估直肠癌T、N分期准确率均大于80.00%,且Kappa值均大于0.7,可见三期动态增强CT在直肠癌分期评估中应用价值较好。原因系与三期动态增强CT可清楚显示肠腔内、外及邻近组织,并较好掌握病灶浸润程度,明确淋巴结转移及远处转移情况有关[14]。这与陆舜钦等[15]研究有一定类似性。但三期动态增强CT在直肠癌分期中仍存在少许误诊、漏诊,原因可能有以下几点[10,16-17]:(1)CT对≤1cm小病灶检测能力有限,难以对T1-2期肠壁各层组织进行准确区分;(2)胃肠准备不足可导致病理狭窄与生理性狭窄造成混淆;(3)脏器间脂肪浑浊及病变组织较大,与邻近器官、肌肉间隙受压消失亦误判为病灶侵犯。
综上所述,三期动态增强CT可准确检出直肠癌,且有利于结肠癌分期诊断,可为后续治疗指导提供重要依据。
