女性间质瘤误诊的临床分析
2021-11-26王若琳马利国
张 琳 杨 熠 王若琳 马利国
暨南大学第二临床医学院附属深圳市人民医院妇科 (广东 深圳 518020)
间质瘤分为胃肠道间质瘤(gastrointestinal stromal tumor,GIST和胃肠道外间质瘤(extra-gastrointestinal stromal tumor,EGIST)两类,其发病率为1/10万~2/10万[1]。妇产科医师对间质瘤较陌生,当低位间质瘤脱落或转移至下腹盆腔内,特别是附件区时,常会误诊为妇科肿瘤,从而影响治疗方案尤其是手术方式、手术时机的选择,可能对病人造成不良影响。为了解我国女性间质瘤误诊妇科肿瘤的临床特点,提高临床认识,避免误诊、误治,结合复习我院3例患者临床资料及36篇文献资料(共79例),合计82例,作如下分析。
1 资料与方法
1.1 一般资料2017年1月至2020年1月深圳市人民医院拟诊“妇科肿瘤”入住妇科,行手术治疗且经术后病理诊断为GIST患者3例,具体情况见表1。
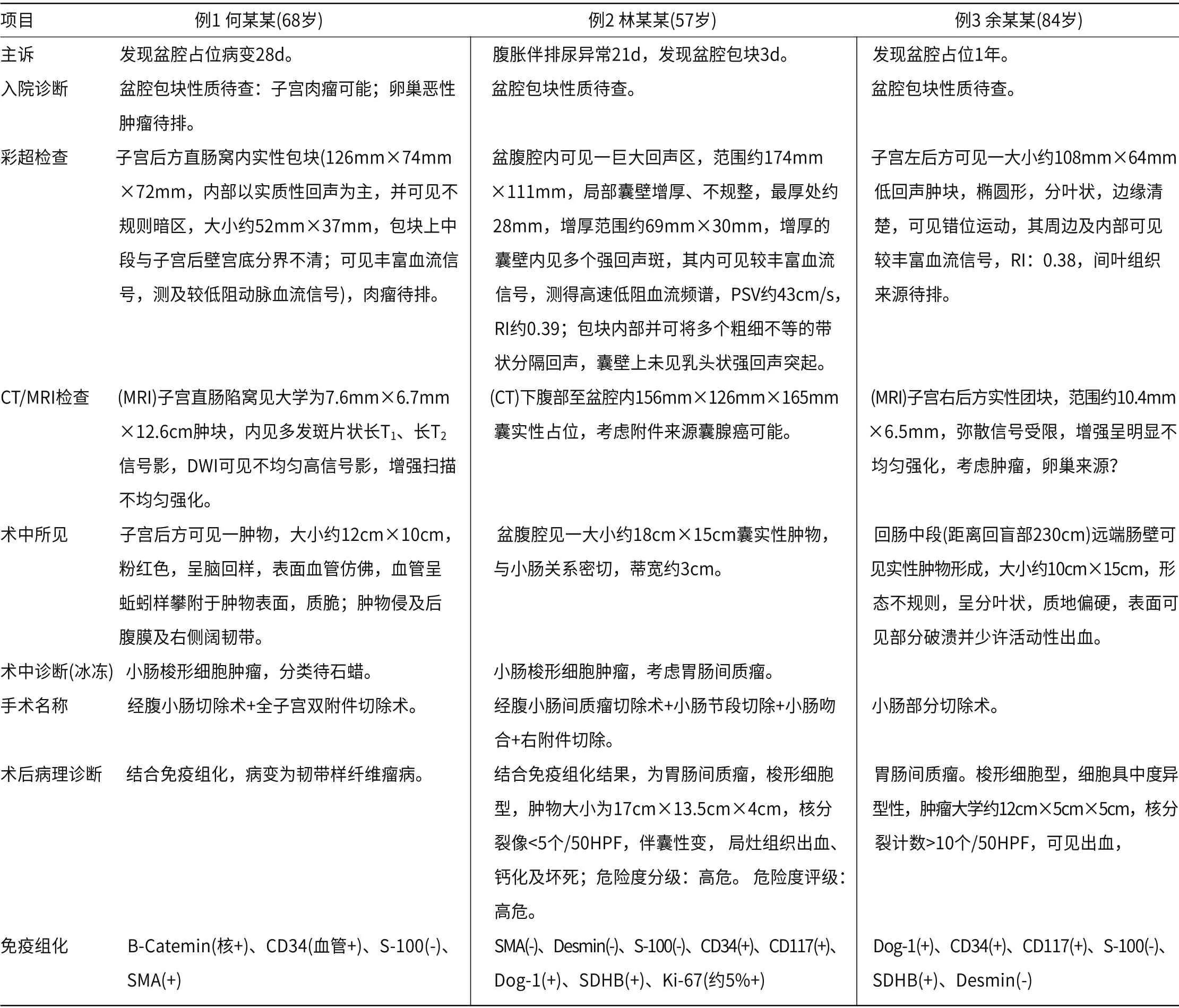
表1 妇科手术中发现3例GIST患者病情简介
1.2 文献资料于“万方数据、中国知网”数据库,检索词:GIST误诊、间质瘤误诊、卵巢间质瘤、卵巢恶性EGIST;时间:自开始有数据至2020年8月,女性GIST及EGIST误诊、漏诊、合并或转移至妇科肿瘤文献36篇,共79例。
2 结 果
2.1 一般情况本研究女性间质瘤误诊妇科肿瘤的报道共检索出36篇,79例,加上本研究统计的3例病例,共82例。其中GIST 71例,EGIST 11例。GIST年龄为21~73岁,EGIST年龄为41~80岁。
2.2 临床表现GIST中以发现腹盆腔包块居首,可伴腹痛或消化道症状;EGIST以腹胀不适为最常见表现,发现腹盆腔包块、外阴阴道包块及异常阴道流血次之,见表2。
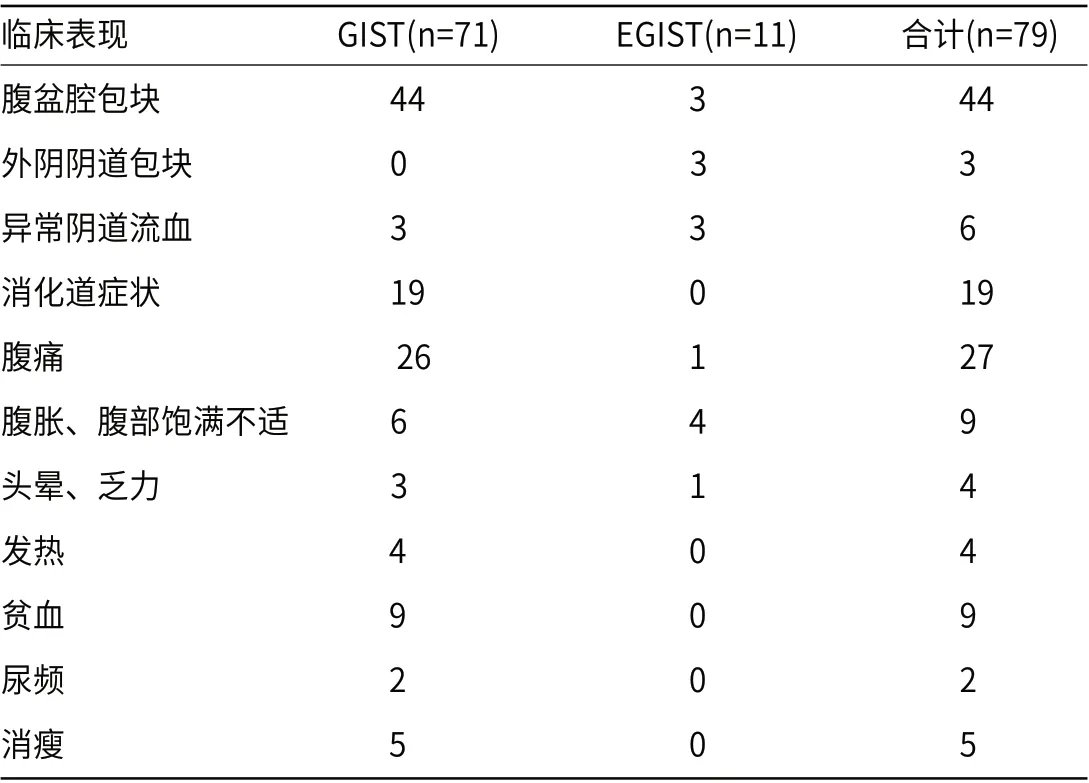
表2 GIST/EGIST临床表现(例)
2.3 妇科检查56例记录妇科检查(GIST 46例、EGIST 10例)。GIST包块形态不规则(3/46)、未记录(43/46);与周围分界清楚(9/46)、分界不清(3/46)、未记录(34/46);质地硬(7/46)、质中(2/46)、质韧(7/46)、质软(1/46)未记录(29/46);活动好(12/46)、欠佳(14/46)、不活动(6/46)、未记录(14/46);压痛(8/46)、无压痛(16/46)、未记录(22/46);位置较高(2/46);宫颈举痛、摇摆痛,后穹隆穿刺抽出暗红色不凝血(2/46),腹腔穿刺出不凝血(1/46)。EGIST外阴阴道包块(5/10),盆腔包块(2/10),盆底腹膜结节(1/10),盆腔无阳性体征(2/10)。
2.4 肿瘤标志物47例记录肿瘤标志物(GIST 42例、EGIST 5例)。GIST中7例记录肿瘤标志物正常,4例记录肿瘤标志物正常或CA125轻度升高;详细记录具体肿瘤标志物项目者共35例,其中AFP均正常(9/39),CEA均正常(7/39),CA199均正常(16/39),CA153正常(4/39),HE4均正常(9/39),CA125波动在正常-70U/mL(23/39)。EGIST中CA125波动正常,在-438.7KU/L(5/5),CA199波动在10.9-39.6KU/L(2/5),CEA波动在1.6~4.9μg/L(3/5),NSE 5.4KU/L(1/5)。
2.5 影像学检查55例记录B超检查(GIST 50例,EGIST 5例),包块多位于盆腔,以实性及囊实性包块多见(表3)。23例记录CT/MRI/PET-CT结果(GIST 22例,EGIST 4例),考虑附件肿瘤最多见,少数不排除肠道肿瘤来源(表4)。
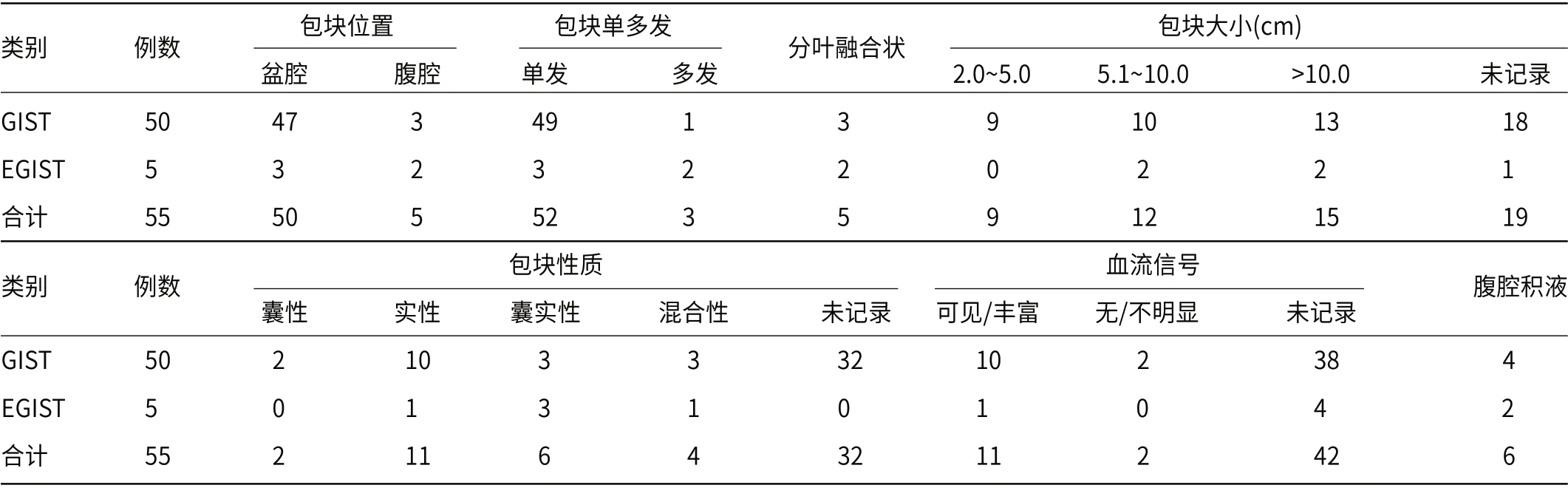
表3 B超检查包块情况(例)
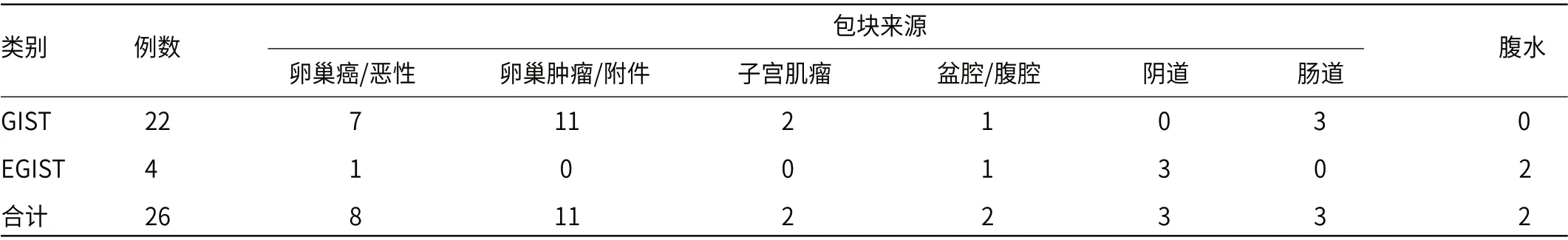
表4 CT/MRI/PET-CT结果(例)
2.6 术中情况71例GIST术中探查肿瘤来源小肠最多(33/71),依次为空肠(16/71),回肠(9/71),小肠系膜(4/71),胃(2/71),空回肠交界处(1/71),回盲部(1/71),阑尾(1/71),乙状结肠(1/71),未详细描述部位(3/71),合并转移至其他器官(7例)。11例EGIST肿瘤主要来源于腹腔(5/11)及外阴阴道(5/11),1例来源于卵巢。
2.7 术后病理71例GIST病例中70例行病理检查,其中恶性或高度危险性(45/70),中度恶性或中度危险性(13/70),低度恶性(6/70),未叙述良恶性(6/70)。11例EGIST病例均行病理检查,其中恶性或高度危险性(7/11),未叙述良恶性(3/11),1例腹膜播散性平滑肌瘤病。
2.8 免疫组化66例进行免疫组化检测(GIST 56例、EGIST 10例)。不同单位对免疫组化的检测项目有所不同,GIST阳性表达较多者依次为CD117(50/56)、CD34(27/56)、Gog1(19/56)、SMA(13/56)、Vimentin(9/56);阴性表达较多者为S-100(15/56)、Desmin(11/56)。EGIST阳性表达较多者依次为CD117(10/10)、CD34(8/10)、Gog1(4/10)、V i m e n t i n(4/1 0);阴性表达较多者为S-1 0 0(6/1 0)、SMA(5/10)、CK(4/10)、Desmin(3/10)。
3 讨 论
胃肠道间质瘤(GIST)是一组独立起源于胃肠道间质干细胞的肿瘤,是最常见的间叶源性肿瘤。1983年,Mazur等[2]首次提出胃间质瘤(stromal tumor)的概念,定义为来源于间叶结缔组织的肿瘤。随后Hirota等[3]发现,此类肿瘤可能源自小肠Cajal细胞,同时免疫组织化学检测CD117和CD34表达阳性,c-kit基因突变阳性或血小板源性生长因子受体α多肽(platelet derived growth factor receptor alpha,PDGFRA)基因活化突变[4]。而Miettinen等[5]又发现此类肿瘤亦可发生于胃肠道外,故又名胃肠道外间质瘤(EGIST)。
GIST占胃肠道肿瘤的0.1%~3.0%[6],可发生于消化道的任何部位,60%~70%发生于胃,20%~30%发生于小肠[7],本研究GIST约83.10%来源于小肠,其次为小肠系膜(5.63%)及胃(2.82%),考虑与本研究主要纳入女性间质瘤误诊病例,低位间质瘤掉入盆腔者多见,故小肠来源间质瘤占比最高。EGIST少见,Emory等[8]报道EGIST/GIST比例为6.7%,80%发生于网膜和肠系膜,20%发生于腹腔后隙。本研究EGIST主要来源于腹腔和外阴阴道,均占45.45%。
3.1 GIST的诊断大多数GIST是无症状的,临床表现取决于肿瘤发生的部位、瘤体大小及恶性程度。本研究GIST以发现腹盆腔包块居首(44/71),可伴腹痛(26/71)或消化道症状(19/71)。EGIST除了以腹盆腔包块为主要表现外,其腹胀不适(4/11)较GIST高(6/71),当EGIST累及外阴阴道时,常有异常阴道流血症状。体格检查及肿瘤标志物检查对诊断GIST及EGIST均无特异性,而影像学检查是该病诊断的主要手段。彩超检查可发现腹盆腔肿物,其具有价格低廉、无创的优点,但其误诊率较高。Choi等[9]研究认为螺旋CT是最具有意义的诊断方法之一,可在疾病早期做出正确的判断。
病理学及免疫组织化学检测是诊断GIST和EGIST的“金标准”。组织学上,依据瘤细胞的形态可将GIST及EGIST分为三大类:梭形细胞型(70%)、上皮样细胞型(20%)及梭形细胞-上皮样细胞混合型(10%);免疫组化推荐采用CD117、DOG1、CD34等[10],这也是目前较特异的和最具有实用价值的诊断标准,主要检测原癌基因c-kit基因表达产物CD117和CD34。本研究结果显示,GIST及EGIST病理免疫组化均为CD117、CD34、DOG1为阳性表达率最高的前三位。
3.2 GIST的治疗GIST及EGIST最主要且有效的治疗手段是外科手术治疗,完整切除肿瘤避免肿瘤破裂,保证组织学切缘阴性,不推荐常规淋巴结清扫[11]。An等[12]研究报道,高危患者肿瘤完整切除后5年生存率达77.1%,故术前不推荐进行常规活检。术后是否辅助治疗取决于危险度分级,目前推荐依据中国GIST诊疗专家共识2017版(基于NIH2008版改良)危险度评估具有中高危复发风险的病人作为辅助治疗的适应人群,分级越高,转移、复发的概率越高,术后可予以酪氨酸激酶抑制剂伊马替尼(格列卫)进行生物靶向治疗[13]。
3.3 GIST误诊率间质瘤因其发病率低,临床表现缺乏特异性,常以下腹部包块就诊于妇科医生,而妇科医生对间质瘤认识不足,存在思维定势,检查发现盆腔包块即考虑妇科来源,缺乏鉴别意识。过度依赖于影像检查,而单一的影像学检查如B超、CT、MRI等检查暂无特异性定性标准。
如何降低误诊率是妇科医生在临床工作中需要解决的问题,首先需要加强对间质瘤的认识,诊治过程中注意与间质瘤进行鉴别:对于盆腔包块的中老年女性,应仔细询问有无消化道症状;行辅助检查时注意完善肿瘤标志物、B超、CT等检查,进行客观分析,注意鉴别诊断;对于难以明确诊断的病例,术前需做好肠道准备,若术中发现肿瘤来源于胃肠道,可及时请外科会诊同台手术。
