单极电凝、双极电凝和氩气刀在肝细胞癌患者肝切除术中行肝创面局部止血的效果比较▲
2021-11-19喻亚群杨景红
王 毅 刘 杰 喻亚群 翁 俊 陈 谦 杨景红
(1 广西桂林市人民医院肝胆胰外科,桂林市 541001,电子邮箱:wangyiglmc@163.com;2 桂林医学院附属医院肝胆胰外科,广西桂林市 541001)
肝切除术是治疗肝良恶性肿瘤以及肝内胆管结石的常用方法[1]。随着对肝脏解剖认识的深入和肝脏外科手术器械的发展,肝切除术后的并发症发生率及病死率逐渐降低[2]。减少肝切除术中的出血量有利于患者的术后恢复,而且采用合适的术中止血方式也可减少患者术后并发症的发生[3]。本研究回顾性分析行肝切除术治疗的肝细胞癌患者的临床资料,比较采用单极电凝、双极电凝和氩气刀在肝切除术中进行肝创面局部止血的效果,为临床工作提供参考。
1 资料与方法
1.1 临床资料 回顾性分析2017年11月至2019年11月在桂林医学院附属医院行肝切除术治疗的77例肝细胞癌患者的临床资料。纳入标准:(1)根据肝硬化诊治指南[4],患者肝脏肝硬化情况为肝硬化代偿期;(2)术前肝功能Child-Pugh评分为A级;(3)经术后病理检查诊断为肝细胞癌;(4)术前均测定吲哚菁绿清除试验15 min滞留率,用FibroTouch测定肝硬度。排除标准:(1)术中应用了2种及以上肝创面局部止血方式者;(2)术中未应用本研究3种肝创面局部止血方式者。根据术中肝创面局部止血方式分为单极组25例、双极组26例与氩气组26例。3组患者一般资料的比较,差异均无统计学意义(均P>0.05),具有可比性,见表1。

表1 3组患者一般资料的比较
1.2 方法 患者取平卧位,气管插管全麻后,常规消毒铺巾。于脐下做一切口置入Trocar,并导入CO2形成CO2气腹,置入腹腔镜镜头,然后在肋缘下分别做两个10 mm切口和两个5 mm切口,分别置入相应Trocar,置入超声刀及操作钳进行手术。进入腹腔后,切断肝圆韧带、肝镰状韧带,根据肿瘤的位置,切断左肝或右肝的冠状韧带和三角韧带,游离左肝或右肝;切开小网膜,用10F橡胶尿管从温氏孔穿过,经肝十二指肠韧带后方于小网膜切口穿出,以备肝门阻断。如手术为半肝切除,则解剖肝门,结扎拟切除侧的肝动脉及门静脉。术中采用B超定位并计划切除肝脏的范围,用电刀做好预切线。先用超声刀(美国强生公司)沿着预切线切开肝包膜,然后用超声吸引刀(德国速灵公司,型号:SONOCA300)切开肝实质,暴露出肝内管道,用丝线或钛夹结扎并切断,较大的血管或胆管用4-0 Prolene线缝扎或用可吸收生物夹夹闭并切断。切除过程中如出血较多影响视野,可采用Pringle法阻断第一肝门血流,阻断时间不超过15 min,重复阻断时间间隔为5 min。切除病灶后,解除阻断,行创面止血。单极组患者采用单极电凝(德国爱尔博公司,型号:VIO 300D)进行肝创面局部止血,即采用单极电凝烧灼肝创面出血点;双极组患者采用双极电凝(德国爱尔博公司,型号:VIO300D)进行肝创面局部止血,即采用双极电凝点状止血;氩气组患者采用氩等离子体凝固器(德国爱尔博公司,型号:APC2)进行肝创面局部止血,即氩气刀直接喷凝肝创面出血点。单极组和双极组的电凝输出功率设置为80 W,氩气组氩气流量设置为2.4 L/min,输出功率设置为60 W,止血过程中注意避开之前的结扎或缝扎线。止血后于创面放置腹腔引流管,逐层关腹。
1.3 观察指标 (1)比较3组患者术后72 h的腹腔引流量。(2)比较3组患者术前、术后1 d、3 d、5 d的AST/ALT值,参考值为1~10,比值越低表明肝脏急性损伤越严重。(3)比较3组患者的术后住院天数。出院标准[5]:患者生活基本能自理,能够正常进食,肛门排气、排便,无发热,无切口感染,无切口疼痛或口服止痛药物可缓解切口疼痛,血白细胞、转氨酶及胆红素基本恢复正常。(4)比较3组患者术后7 d内出血及胆漏的发生率。术后出血诊断标准[6]:术后由于血红蛋白下降需要输血或需要进行手术或者介入止血。术后胆漏诊断标准[7]:术后腹腔引流管有胆汁引出,术后3~7 d胆汁引流量不减反增。
1.4 统计学分析 采用SPSS 20.0软件进行统计学分析。符合正态分布的计量资料以(x±s)表示,多组间比较采用单因素方差分析,两两比较采用SNK-q检验,不符合正态分布的计量资料以[M(P25,P75)]表示,比较采用秩和检验;计数资料以例数(百分率)表示,比较采用χ2检验;重复测量资料的比较采用重复测量方差分析。以P<0.05为差异具有统计学意义。
2 结 果
2.1 3组患者术后腹腔引流量、住院时间及出血、胆漏发生率的比较 所有患者均顺利完成手术,术中出血总量均<1 000 mL,均无死亡病例。3组患者术后腹腔引流量、术后住院时间、术后出血发生率、术后胆漏发生率比较,差异均无统计学意义(均P>0.05),而3组患者术后出血发生率总体比较差异有统计学意义(P<0.05),但是术后出血发生率两两比较,差异均无统计学意义(均P>0.05),见表2。
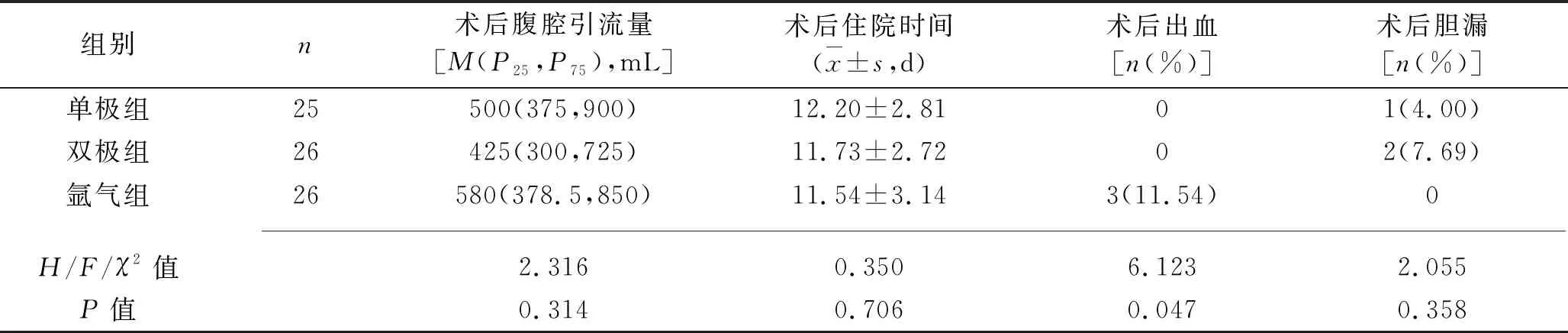
表2 3组患者术后腹腔引流量、住院时间及出血、胆漏发生率的比较
2.2 3组患者手术前后AST/ALT比值的比较 3组的AST/ALT比值比较,差异有统计学意义(F组间=15.549,P组间<0.001),其中术后1 d、3 d 3组的AST/ALT比值均为单极组<双极组<氩气组(均P<0.05),而术后5 d各组间的AST/ALT比值差异均无统计学意义(均P>0.05);3组的AST/ALT比值均有随时间变化的趋势(F时间=233.971,P时间<0.001);分组与时间有交互效应(F交互=7.228,P交互<0.001)。见表3。

表3 3组患者手术前后AST/ALT比值的比较(x±s)
3 讨 论
随着外科手术器械和技术的发展,肝切除术从开腹手术发展到腹腔镜下肝切除术,再到机器人辅助肝切除术,目前肝切除手术的技术及方法已经相当成熟[8-9]。但是不论手术技术如何发展,出血始终是肝切除术中及术后不可避免的问题。肝切除术中的出血量可影响患者术后并发症的发生及预后[10],因此,有效地控制术中出血成为肝切除手术成功的关键。肝创面局部止血是肝切除术结束前必须进行的手术步骤,选择合适的肝创面局部止血方法,对减少术后并发症的发生、改善患者预后具有重大意义。
转氨酶的变化反映了肝脏急性损伤的程度,肝脏反复缺血再灌注损伤会导致患者术后一过性的肝功能不全[11]。氩气刀止血的原理是高热量的氩气电弧喷射到肝创面,使肝创面的组织迅速碳化、凝固,对组织损伤较小[12-13];单极电凝止血的原理是将连接高频发生器的电刀头与患者的组织接触,电热效应产生的局部高温使组织凝固;而双极电凝的电热效应仅发生在两极之间,故双极电凝对组织作用的范围更小,对作用点邻近组织的损伤较单极电凝小[14-15]。本研究结果显示,术后1 d、3 d 3组的AST/ALT比值均为单极组<双极组<氩气组(均P<0.05),而术后5 d各组间的AST/ALT比值差异均无统计学意义(均P>0.05),提示术中采用单极电凝进行创面止血对肝脏的急性损伤最大,而氩气刀的损伤最小,但是术中肝门阻断时间、患者肝硬化情况、肝切除范围大小等亦会影响患者术后转氨酶变化,因此术中肝创面局部止血方式对肝脏急性损伤的影响尚需进一步研究。
有研究表明,肝切除术后发生出血的原因多为肝静脉出血[16]。本研究结果显示,3组患者术后出血发生率两两比较,差异均无统计学意义(均P>0.05),且术后胆漏发生率、术后腹腔引流量、术后住院时间的差异均无统计学意义(均P>0.05),这提示,这3种肝创面局部止血方式的效果相差不大。本研究中,发生术后出血的病例均在氩气组,其中1例需行再次手术止血,术中发现出血部位是肝创面的肝静脉。电凝止血作用于肝组织的面积较小,但是局部能量相对较大,而氩气刀是向创面喷射氩气电弧,作用范围较大,局部的能量相对较小,因此电凝的局部止血效果较氩气刀更加确切。值得注意的是,针对使用双极电凝时刀头容易产生焦痂的问题,我们采取了用注射器接一次性留置针头缓慢在电凝的创面点滴生理盐水的办法,使刀头上覆盖的焦痂明显减少,并根据肝创面的湿润情况决定点滴生理盐水的量,保证在电凝时滴下的盐水可因高温快速汽化,注意量过少达不到减少焦痂的效果,量太大则减小了电凝的效能,影响止血效果。有研究表明,应用双边滴水双极电凝进行肝切除手术可减少术后出血、胆漏等并发症的发生[17]。针对使用单极电凝时电刀头容易产生焦痂的问题,我们采用间接电凝的方式,即用无损伤镊先夹住出血点,电刀头接触无损伤镊从而使能量通过无损伤镊传递到肝创面止血,间接电凝止血使传导到肝创面的能量减少,但作用的部位更加集中,减少了周围组织的热损伤,且并不影响其止血效果。肝切除术后患者腹腔引流液主要为腹水和/或腹腔出血,本研究中患者术后出血量较少,故患者的腹腔引流液主要为腹水,而腹水量主要与患者肝硬化情况相关,本研究中3组患者术前肝硬化情况无明显差异,这可能是3组患者术后腹腔引流量无明显差异的原因。
综上所述,对于肝细胞癌患者,肝切除术中采用氩气刀止血对患者术后短期的肝脏急性损伤最小,但采用单极电凝、双极电凝及氩气刀进行肝创面局部止血的效果相差不大。因此,在肝切除术中,术者可根据自己的器械使用习惯,应用自己最熟悉的止血方式,或采用多种方式联合止血,而且双极电凝和单极电凝因对设备要求不高,可能更适合在基层医院推广普及。
