胸腺神经内分泌肿瘤的病理与CT表现及临床特征
2021-11-15袁亚娜杨虹徐文祥
袁亚娜,杨虹,徐文祥
(沈阳市第十人民医院病理科,辽宁 沈阳 110000)
胸腺神经内分泌肿瘤是指源自胸腺组织中存有神经内分泌功能细胞的恶性肿瘤,据数据显示,其占胸腺上皮肿瘤2.1%~4.9%[1]。依据2015年WHO中对胸腺神经内分泌肿瘤分类标准可知,共有3个级别,低级别(典型类癌)、中级别(非典型类癌)及高级别(小细胞癌及大细胞神经内分泌癌),但此类疾病影像报道较少,同时并未熟练的掌握其影像学特点,另外,美国癌症联合会及国际抗癌联盟出台了胸腺上皮肿瘤TNM分期标准,而国际胸腺肿瘤协作组织从样本数量较大的数据库中提出了此病的报告标准,但就目前而言,此类标准应用率较低,加之影像学报道较少,难以从更为全面的角度上认知此病的复发和转移[2]。基于此,本研究选取2016年1月至2020年6月本院收治的18例患者,分析其CT表现及临床特征,以期为临床诊疗开辟新思路,现报道如下。
1 资料与方法
1.1 临床资料 以回顾性方法选取2016年1月至2020年6月本院收治的经病理诊断为胸腺神经内分泌肿瘤患者18例为研究对象,其中男12例,女6例;年龄36~78岁,平均(57.32±7.24)岁;经锁骨上淋巴结穿刺活检得以证实6例、经术后病理得以证实5例,经皮纵膈肿物穿刺活检得以证实5例,经剖胸探查得以证实2例。6例术后随访,随访时间2~5年,平均(3.51±0.27)年。
1.2 方法 入院后,18例患者均予CT增强扫描,维持仰卧位,吸气但未屏气后实施扫描,借助Philiphs Brilliance 256iCT或Siemens Csediac 64排CT螺旋仪,自肺尖至膈下展开扫描,设定相关参数,管电压120 kV,管电流250 mA,视野设定35 cm×35 cm,螺距1.0,层间距5.0 mm,层厚为5.0 mm;增强扫描:采取高压注射器通过肘静脉进行非离子型对比剂碘佛醇的团注,剂量90 mL,流速设定3 mL/s,注射后35 s开始增强扫描,特殊情况采取原始数据进行三维重建,同时予以观察。
图像分析流程:将所得到的图像传输并储存至系统工作站,且予以评估,所有资料由1名医师及1名住院医师实施阅片,获得统一结论。轻度强化:增强CT数值-平扫CT数值介于10~20 Hu;中度强化:增强CT数值-平扫CT数值介于20~40 Hu;高度强化:增强CT数值-平扫CT数值>40 Hu。
病理分析流程:经病理学主治医师及副主任医师进行肿瘤组织形态、免疫组化标本的独立分析,诊断标准参考2015版WHO最新分类标准。
1.3 观察指标 依据胸腺上皮肿瘤TNM分期标准进行肿瘤的临床分期,术后影像随访进行复发及转移的评价。
2 结果
2.1 临床资料及病理表现 18例患者临床资料,见表1。
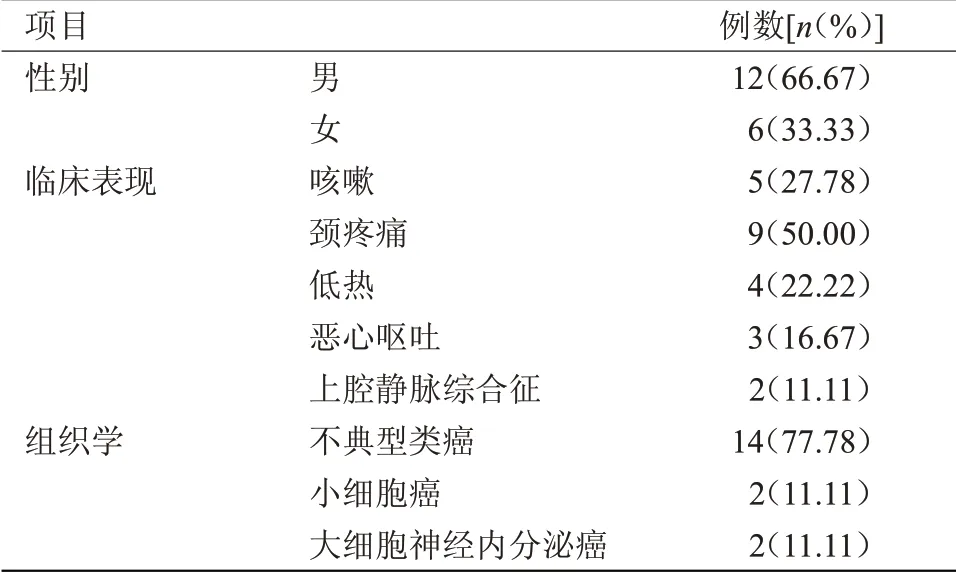
表1 临床资料及病理表现
2.2 CT特征 病变主体全部集中于前纵膈,轴位直径最大数值4.5~14.0 cm,中位最大数值8.8 cm;病灶主要包括分叶状14例,类圆形4例,囊变坏死13例,钙化4例;对其中14例采取增强扫描,轻度强化3例,中高度强化11例,伴瘤内血管10例;纵膈结构波及数量达17例,其中包括纵膈胸膜、血管及心包和膈神经。肿瘤累及毗邻肺组织数量达10例;胸内外转移数目之比10∶8,胸内转移区域累及IL区、IR区、3A区和7区等;胸外转移涉及骨转移和脊柱、肋骨转移及骨盆转移等。分期:Ⅰ期2例(占比为11.11%)、ⅢA期5例(占比为27.78%)、ⅣB期11例(占比为61.11%);6例术后随访,仅有1例转移。
3 讨论
胸腺神经内分泌肿瘤属临床罕见性肿瘤,一般以中老年男性人群居多,男女比重约为2∶1,平均年龄57岁,有1/3患者无显著症状,具体临床表现一般与毗邻结构受压及遭受侵袭相关。有数据显示,约1/4患者同时并存多发性内分泌腺瘤1型[3]。另外,胸腺神经内分泌肿瘤还可表现出副肿瘤综合征,而其中属Cushiing最为多见。本研究中,男女比例2∶1,比例较以往文献中略低,考虑是选取样本数量较少。发病年龄临界值36~78岁,均值57岁,患者均有不同症状。发病后的表现多因侵犯及肿瘤压迫毗邻结构所致。本研究中,未见副肿瘤综合征,与多数研究结果一致,但相比于国外报道,其发病率降低,考虑是种族差异性[4-5]。WHO将此病划分为:①高分化神经内分泌肿瘤,涉及典型类癌、非典型类癌;②低分化,涉及小细胞癌及大细胞神经内分泌癌。本研究中,不典型类癌14例,大细胞神经内分泌癌2例,小细胞癌2例,提示胸腺神经内分泌肿瘤大部分为高分化,即类癌及不典型类癌[6]。而最终诊断还需借助病理学明确,主要方法:①临床表现。因大部分神经内分泌肿瘤释放出的神经肽无显著表现,导致相应激素有过剩表现,或血中某一激素水平升高仅为诊断参考,而无表现患者不能将其排除。②常规染色。肿瘤以小细胞未分化癌或类癌图像为主,血管丰富,瘤细胞以弥漫性分布,同时参考其他条件难以有效诊断常见性低分化癌者,提示有神经内分泌肿瘤的嫌疑,需做进一步观察。③亲银和嗜银染色。在对神经内分泌肿瘤持有怀疑时,需做亲银和嗜银染色,如若结果呈阳性,考虑有神经内分泌肿瘤表现,建议继续实施免疫组化亦或是电镜观察。④神经内分泌免疫组化染色。当前常见到的标识物涉及突触蛋白和血清素及嗜铬粒素A等,通常提倡两种染色结果协同分析法,如若呈阳性即可确诊。⑤电镜观察,此类方法能基于观察胞浆神经内分泌颗粒下协助确诊,结合其颗粒形态特征并行综合分析,能实达到激素功能诊断效果。但此类方法具一定的局限性,难以观察瘤细胞分布,通常以银染和免疫组化综合分析法进行最后的确诊。⑥经确诊后,考虑实施免疫组化及电镜观察方法进行肿瘤激素功能种类的有效诊断。
现阶段CT为临床主要诊断手段,胸腺神经内分泌肿瘤大多有前纵膈存在较大肿块、边缘以分叶状或不规则状为主要表现,大多肿瘤密度差异性较大,钙化表现少,但经常可见囊性坏死,纵膈构造遭受破坏,属纵膈胸膜、纵膈内血管损伤最多,而后是心包及膈神经等,与文献报道一致。在本研究中,高度强化数量达11例,可见此病常表现为中高度强化,考虑是肿瘤内含有大量肿瘤新生血管所引起[7]。瘤内血管患者为10例,发生风险较高,说明肿瘤生长速度较快,血供丰富,但有研究指出,此征象发病率并不高,且其他肿瘤同样具有此特征,因此,需进一步和其他肿瘤实施鉴别。本研究中,胸内转移10例,常见形式为纵膈淋巴结转移,多位于左锁骨上方,结合临床分型可知,当锁骨存有上淋巴结转移即可确定为ⅣB期,说明预后较差。胸外转移8例,以骨转移居多,说明此病为亲骨性肿瘤。本研究中,Ⅰ期2例(占比为11.11%)、ⅢA期5例(占比为27.78%)、ⅣB期11例(占比为61.11%),未采取手术诊疗,证实IIIA期以上病理均具手术指征。因此,临床分期标准能对制定诊疗策略发挥积极影响[8]。有学者指出,手术后复发率极高,考虑是术前未采取良好分期,未能彻底性切除肿瘤所致[9]。6例患者手术后经随访,仅有1例出现转移,表现为纵膈淋巴结、骨转移,表明此类肿瘤恶变度较高。另外,胸腺瘤属前纵膈常发性肿瘤,以40岁以上人群为主,轻度胸腺瘤病情较轻,瘤生长缓慢,体积小,密度较为均匀,且周围结构未遭受侵犯,能与胸腺神经内分泌肿瘤有效鉴别。而重症胸腺瘤通常波及毗邻结构,密度不均匀,同时伴坏死、出血及钙化表现,很少见远处转移,胸腺神经内分泌肿瘤体积较大,转移极为常见,但钙化罕见,可有效鉴别。文献显示,胸腺癌和胸腺神经内分泌肿瘤均具显著的侵犯性,二者于影像学中难以鉴别。前者强化以轻中度强化为主,瘤内血管罕见。但胸腺神经内分泌肿瘤体积显著较大,一般是中高度强化,瘤内血管常见。淋巴瘤多在前中纵膈,且向两侧延伸,常有多结节融合软组织肿块表现,密度均匀,轻中度强化,无钙化[10]。神经内分泌肿瘤密度呈不均匀状,囊变坏死面积大。
综上所述,胸腺神经内分泌肿瘤好发于中老年人群,CT特征主要有纵膈区存有较大肿块,钙化不多见,常有坏死囊表现,增强扫描后通常以中高度强化为主,同时肿瘤极易累及周边构造,且其病理、临床特征均具相应的特点。采取影像学检查于临床分期指导、制定针对性诊疗方案及评估诊疗效果等方面具重大意义。需注意的是,此病影像学诊断难度较大,需配合病理检查完成,另外,研究中选取样本较少,难以对亚型肿瘤影像学特征实施分析,未来还需将样本扩大,以获得更为全面的结论。
