短期胰岛素强化治疗T2DM的降糖疗效及对PT、APTT及INR水平的影响
2021-11-15郭红伟张春
郭红伟,张春
(辽阳市中心医院新城医院内分泌肾内科,辽宁 辽阳 111000)
T2DM作为一类以血糖异常升高为主要表现的代谢性疾病,具有较高的发病率,合并症较多,将β细胞功能呈现进行性减退及胰岛素抵抗作为主要的病变特点,同时也存在凝血功能异常的情况[1]。研究[2]证实,T2DM可引起不同系统的病变及组织损伤,且与诸多脑血管疾病、周围血管疾病的发生、发展密切相关。另外有报道指出,T2DM患者多表现出抗凝及纤溶活性降低、凝血活性亢进等改变,血液多处于高凝状态,甚至在伴随部分并发症进展时,会加重血液高凝状态[3]。因此,在对T2DM治疗时不仅要以降糖为主要目的,还需要重视用药方案可否发挥改善凝血功能的效果。基于此,短期胰岛素强化治疗获得了更多的关注,但关于对其改善凝血功能的效果的研究较少。基于此,本研究旨在探讨短期胰岛素强化治疗T2DM的降糖疗效及对凝血功能指标的影响,现报道如下。
1 资料与方法
1.1 临床资料 选取2017年12月至2019年12月本院收治的初诊T2DM患者120例作为研究对象,采取随机数字表法分为两组,各60例。对照组男32例,女28例;年龄52~68岁,平均(59.43±2.74)岁;病程1~8年,平均(4.23±0.66)年。观察组男35例,女25例;年龄50~67岁,平均(59.23±2.80)岁;病程2~7年,平均(4.18±0.58)年。两组患者临床资料比较差异无统计学意义,具有可比性。本研究经过本院医学伦理委员会审批同意。
诊断标准:参考中华医学会糖尿病学分会制定的中国2型糖尿病防治指南(2013年版)[4]。纳入标准:年龄>18岁;参与本研究前尚未接受其他口服降糖或调脂药的治疗;均签署知情同意书。排除标准:1型糖尿病患者;合并严重心、脑、肝肾功能障碍者;合并酮症酸中毒或电解质紊乱者;对本研究用药不耐受者;既往存在过敏反应者。
1.2 方法 对照组给予口服降糖药治疗:使用二甲双胍和/或二代磺脲类治疗[5]。观察组在对照组基础上给予短期胰岛素强化治疗:首先根据患者体质量计算全天胰岛素用量(0.4~0.6 U/kg),以全天胰岛素用量的50%作为基础用量,折算为地特胰岛素用量(丹麦诺和诺德公司)。在患者入睡前行皮下注射;将另外50%全天胰岛素用量的作为负荷量,折算为门冬胰岛素用量(丹麦诺和诺德公司),每天分3次使用,于早中晚餐前行皮下注射治疗。
两组治疗期间均使用微量血糖仪监测,结合监测结果调整降糖药物及胰岛素用量,血糖控制目标范围:空腹血糖≤7 mmol/L、餐后血糖≤10 mmol/L、糖化血红蛋白6.5%~7.0%,待血糖达标后仍然维持治疗。两组疗程均为2周。
1.3 观察指标 比较两组血糖指标、血糖达标时间、胰腺β细胞功能指数(Homaβ)和胰岛素抵抗指数(Homa IR)及凝血功能指标。①采用葡萄糖酶法测量血糖指标[6],包括空腹血糖(FBG)、餐后2 h血糖(2 h PPG)及糖化血红蛋白(HbA1c)。②Homaβ=(20×FINS)/(FBG-3.5);Homa IR=FBG×FINS/22.5。③采用全自动血凝分析仪测量凝血功能指标,包括凝血酶原时间(PT)、部分活化凝血活酶时间(APTT)及国际标准化比值(INR)。
1.4 统计学方法 采用SPSS 18.0统计学软件进行数据分析,计量资料采用“x±s”表示,予以t检验,以P<0.05表示差异具有统计学意义。
2 结果
2.1 两组血糖及胰岛β细胞功能指标比较 治疗后,与对照组比较,观察组FBG、2 h PPG、Homa IR及HbA1c水平均较低,血糖达标时间较短,Homaβ较高,差异均具有统计学意义(P<0.05),见表1。
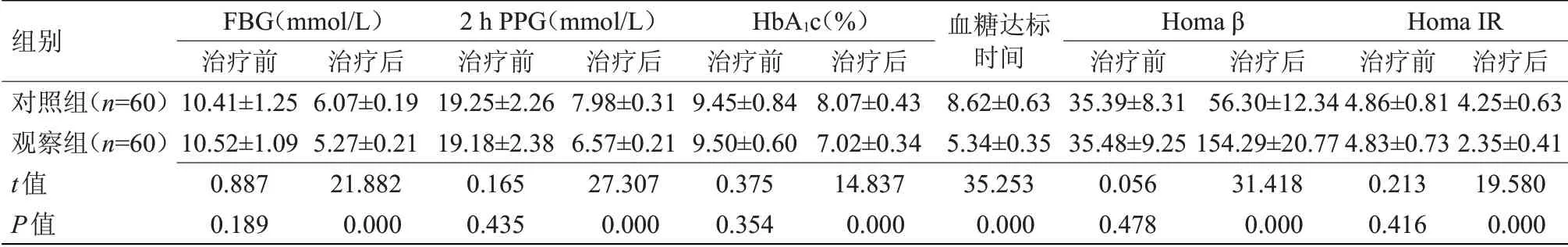
表1 两组血糖及胰岛β细胞功能指标比较(x±s)Table 1 Comparison of blood glucose and pancreaticβcell function indexes between the two groups(x±s)
2.2 两组凝血功能指标比较 治疗后,与对照组比较,观察组PT、APTT、INR均升高,差异具有统计学意义(P<0.05),见表2。
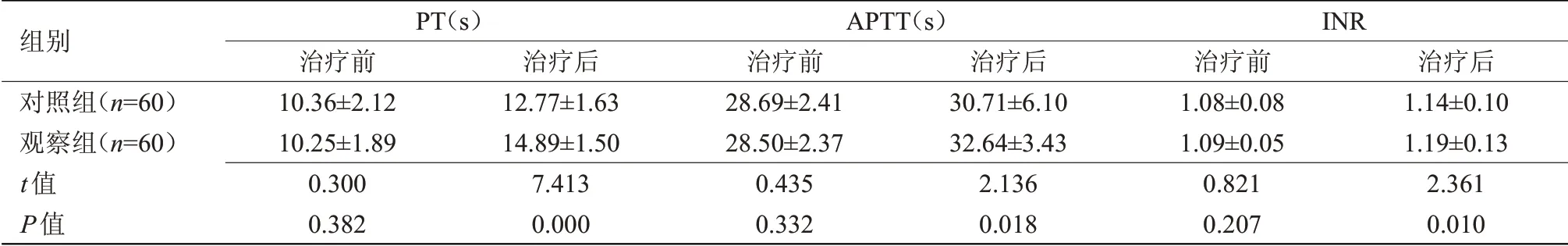
表2 两组凝血功能指标比较(x±s)Table 2 Comparison of coagulation function indexes between the two groups(x±s)
3 讨论
近年来,随着社会水平的不断发展,人们生活习惯的多样化及饮食结构的改变,糖尿病的发病率呈不断升高的趋势,其中以T2MD作为常见疾病,分析该病的主要机制与长时间的胰岛素抵抗引起胰岛β细胞功能缺陷相关[6]。T2DM的发病机制通常与胰岛β细胞功能减弱及胰岛素抵抗作用具有一定的相关性,当血糖调节作用异常时,血糖水平也会异常升高,从而进一步的加重胰岛β细胞的受损[7]。另外,有报道指出,在长时间的高水平血糖状态下,不仅会对机体代谢造成较大影响,同时也非常容易对患者的心脏、血管及各种神经组织及功能造成长期慢性的损害,甚至是功能方面的障碍,形成微循环病变[8]。
胰岛素作为一种具有良好降糖作用的药物,与传统降糖药物比较,效果显著且不良反应较小,可通过对脂肪分解产生较强的抑制作用,以更好的降低脂毒性,达到提高胰岛素敏感性的目的[9]。不过传统胰岛素治疗方案仍需进一步的完善。参考国内外对T2MD治疗方法的推荐,发现短期胰岛素泵强化这一种新型的治疗模式具有诸多优势,不仅能更加快速的帮助控制血糖水平,明显减轻因高血糖水平对胰岛β细胞造成的损伤,同时,还可使胰岛β细胞得到充分休息,促进其快速修复,对出现的早期胰岛β细胞的功能性损伤发挥有效的扭转效果。在既往治疗过程中发现,其中有部分T2DM患者在接受短期胰岛素强化治疗后,可快速恢复第一时相内胰岛素分泌的水平,在减轻高血糖毒性导致的胰岛素抵抗同时,明显增强胰岛素的敏感性,综合效果十分突出[10]。本研究结果显示,观察组血糖及胰岛β细胞功能指标改善效果均明显优于对照组,观察组FBG、2 h PPG、Homa IR及HbA1c水平均低于对照组,血糖达标时间较短,Homaβ高于对照组。由此可见,短期胰岛素强化治疗的应用可快速促进血糖水平降低,同时减少因高血糖产生的毒性伤害,不仅提高了胰岛素的敏感性,同时也更好的改善患者胰岛β细胞的分泌功能,临床效果显著,与以往研究报道基本一致[11]。
有临床资料显示,T2DM患者体内均存在不同程度的高凝血状态,同时伴随纤维功能指标异常、抗凝血功能降低等表现,分析其发病机制主要与高血糖、机体炎症状态改变、胰岛素抵抗等病理机制相关[12]。报道指出,短期胰岛素强化治疗的应用不仅可发挥较强的降糖效果,同时还具有抑制血管形成及扩张血管的作用[13]。本研究结果显示,与对照组比较,观察组PT、APTT、INR均升高,证实短期胰岛素治疗具有改善高凝血状态的优势。分析其原因为:①短期胰岛素强化治疗的应用可减少炎性细胞因子对胰岛β细胞的损害,同时还可减少对纤溶酶原激活物抑制物的刺激作用,以此促进增强纤溶活性,并发挥较好的抗凝效果[14];②短期胰岛素强化治疗可直接发挥较强的抗凝作用,患者表现出内皮细胞功能及血凝功能显著提高;③短期胰岛素强化治疗的应用可通过降低调节血糖水平,促进改善患者的凝血状态,还可促进增强凝血因子的活性,促进凝血酶的产生;④短期胰岛素强化治疗可通过对胰岛素抵抗产生积极影响,减少凝血酶原激活物,更好的促进改善患者的凝血功能;⑤短期胰岛素强化治疗的应用可对氧化应激产生较强的抑制作用,促进增强抗氧化系统的作用,从而改善其凝血功能[15]。
综上所述,短期胰岛素强化治疗初诊T2DM疗效显著,可有效控制改善血糖相关指标,同时可调节凝血功能指标。在今后的研究中可进一步扩大样本量分析,以获得更好的结果。
