3.0TMR动态增强TIC与DWI联合诊断子宫内膜癌的临床价值
2021-11-10张双军
张双军

【摘要】目的:探究3.0TMR动态增强的时间-信号强度曲线(TIC)与扩散加权成像(DWI)联合诊断子宫内膜癌的临床价值。方法:以2018年6月至2019年6月在本院经临床病理检查确诊的45例子宫内膜癌患者为研究组,随机选取同期的45例健康志愿者为对照组,所有受试者均行3.0TMR动态增强和DWI扫描,比较两组TIC峰值强度(PI)与表观扩散系数(ADC)参数值,并绘制受试者工作特征(ROC)曲线分析TIC与DWI单独及二者联合对子宫内膜癌的临床诊断价值。结果:37例患者动态增强扫描时子宫内膜癌表现为TIC Ⅰ型,8例患者表现为TIC Ⅱ型,无TIC Ⅲ型;45例健康志愿者子宫内膜均表现为TIC Ⅲ型。研究组PI、ADC值均低于对照组(P<0.05);TIC参数PI与DWI参数ADC联合诊断AUC为8.796,诊断价值高于TIC与DWI单独诊断。结论:MR动态增强TIC与DWI联合诊断子宫内膜癌具有较高临床价值。
【关键词】子宫内膜癌;动态增强;时间-信号强度曲线;扩散加权成像
【中图分类号】R445.2;R737.33 【文献标识码】A 【DOI】10.12332/j.issn.2095-6525.2021.11.137
子宫内膜癌是发生于女性子宫内膜的一种常见恶性肿瘤,好发于围绝经期与绝经期女性,临床症状主要表现为不规则阴道出血、腹痛、腹部包块,若不及时治疗易并发子宫肌瘤、卵巢肿瘤等疾病,给患者的生命安全造成严重威胁[1]。因此,及时发现子宫内膜病变并进行有效治疗就显得尤为重要。磁共振技术包含动态增强、DWI等多种技术,均可有效诊断鉴别子宫内膜癌,但存在特异性不强等缺陷,应用推广受到一定限制[2]。为提高子宫内膜癌诊断的特异性,本研究使用动态增强的TIC与DWI联合诊断子宫内膜癌,并以病理检查结果为金标准,对二者联合诊断价值进行评估。
1 资料与方法
1.1 一般资料
以2018年6月至2019年6月在本院经临床病理检查确诊的45例子宫内膜癌患者为研究组,年龄37~72岁;病程3~21个月;临床表现为不规则阴道出血及分泌物增多、有异味等;绝经18例,未绝经27例。纳入标准:(1)符合《常见妇科恶性肿瘤诊治指南》[3]中关于子宫内膜癌的诊断标准;(2)经临床病理检查确诊;(3)接受3.0TMR动态增强和DWI扫描;(4)无表达交流障碍,愿意配合本研究。排除标准:(1)患有其他恶性肿瘤;(2)精神异常;(3)近期服用过抗肿瘤药物或接受过放化疗;(4)合并严重的心、肺等器官功能障碍。随机选取同期的45例健康志愿者为对照组。两组年龄等一般资料比较无明显差异(P>0.05)。
1.2 检查方法
受试者均使用飞利浦Achieva 3.0T核磁共振系统检查。①MRI常规平扫,T1WI扫描参数:TR/TE=169/2.6 ms;T2WI扫描参数:TR/TE=3500/69 ms;脂肪抑制T2WI扫描参数:TR/TE=3200/70 ms,层厚/层间距=5/2 mm,FOV=340 mm×340 mm,矩阵160×256。②动态增强选用Vibrant扫描,先静脉注射对比剂Gd-DTPA,0.2 mmol/kg,FOV=240 mm×240 mm,层厚/层间距=5/1.4 mm,矩阵350×288,分别于15、30、60、90、120、150 s采集图像。③DWI采用SE-EPI轴位扫描+脂肪抑制,TR/TE=4000/65.5 ms,FOV=240 mm×240 mm,矩阵288×192,b值800 s/mm2,NEX 4次。由2名专业放射科医生对图像数据进行分析。
1.3 观察指标
(1)观察两组子宫内膜动态增强扫描及DWI扫描信号特征。(2)比较两组TIC与DWI参数值。(3)比较TIC与DWI参数联合诊断结果与临床病理检查结果。(4)分析TIC与DWI参数单独或联合诊断子宫内膜癌的临床价值。
1.4 统计学方法
采用SSPS26.0统计软件处理分析参数数据,以x±s表示各参数值,采用t检验。P<0.05为差异有统计学意义。
2 结果
2.1子宫内膜动态增强扫描信号特征
37例患者动态增强扫描时子宫内膜癌表现为TIC Ⅰ型,增强扫描早期明显强化,中晚期呈持续强化或缓慢下降;8例患者表现为TIC Ⅱ型,增强扫描早期迅速上升,中、后期呈持续水平强化;无TIC Ⅲ型;45例健康志愿者子宫内膜均表现为TIC Ⅲ型,增强扫描早期迅速上升,中、后期呈明显下降。
2.2子宫内膜DWI扫描信号特征
两组子宫内膜DWI均呈高信号,结合带、肌层则呈明显低信号,结合带和外肌层之间的信号差异无法用肉眼辨别。
2.3 TIC与DWI参数值比较(表1)
研究组PI、ADC值均低于对照组(P<0.05)。
2.4 TIC与DWI参数联合诊断结果与临床病理检查结果比较
TIC与DWI参数联合诊断发现43例肌层浸润,诊断准确率为95.56%(43/45),其中29例为浅肌层浸润,14例为深浅肌层浸润,误判2例。
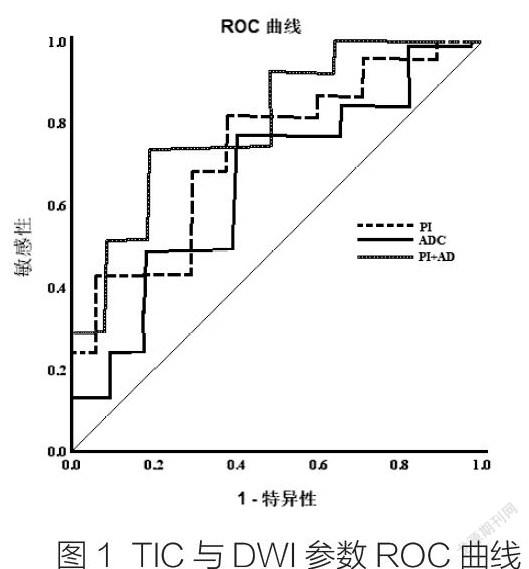
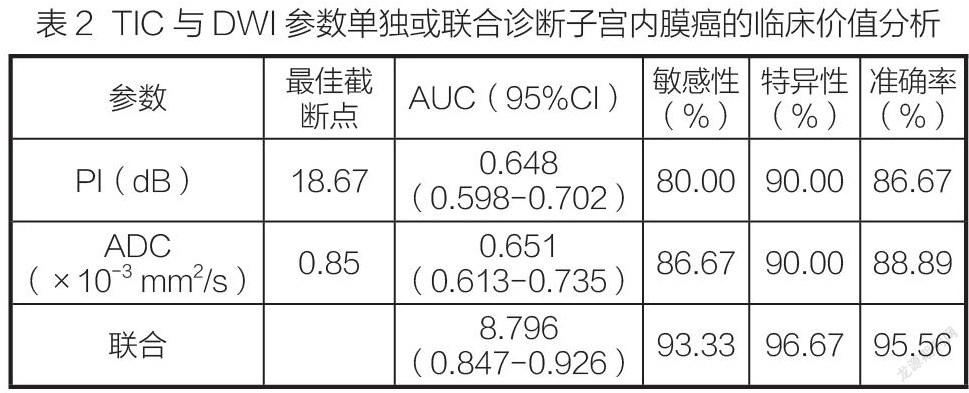
2.5 TIC与DWI参数单独或联合诊断子宫内膜癌的临床价值分析(图1、表2)
TIC参数PI与DWI参数ADC联合诊断AUC为8.796,诊断价值高于TIC与DWI单独诊断。
3 討论
子宫内膜癌是女性生殖道常见恶性肿瘤之一,其发病机制尚未完全明确,多数学者认为可能与雌激素对子宫内膜的长期持续刺激、子宫内膜增生过长、家族史等因素有关,此外,肥胖、高血压、糖尿病也是其诱发因素,早期即可出现直接蔓延转移,若不积极采取治疗措施,会严重危害患者生命安全[4]。
精准鉴别诊断子宫内膜癌是实施合理治疗的前提。随着医学技术的不断发展进步,影像学检查方法成为子宫内膜癌诊断与病理分期的主要手段,其中MRI具有多序列、多方位的成像优势,且软组织分辨率高,可清晰显示子宫各层结构,无辐射危害,为子宫内膜癌的早期诊断与分期提供可靠依据[5]。MRI动态增强扫描采用三维容积内插快速扰相GRE T1WI序列获取图像,以便对血流动力学及形态学参数进行评估,其中TIC能对病灶进行连续动态变化观察分析,TIC类型由信号强度变化决定分为3型,I型为增长型,II型为平台型,III型为下降型,是评价肿瘤组织血流灌注的有效方法之一[6]。DWI可无创性反映肿瘤组织内的水分子运动,通常恶性肿瘤在DWI上表现为扩散受限呈高信号,ADC值较低,ADC值代表血液受磁化矢量的影响发生相位位移而导致信号改变,包括扩散和灌注两部分[7]。MRI动态增强与DWI作为临床应用中非常重要的检查序列,可提供肿瘤解剖及形态学、血流动力学方面的信息,为肿瘤的早期发现及鉴别诊断打下了坚实基礎,随着影像技术的不断升级换代,研究其定量参数在肿瘤灌注成像方面的应用取得了一定进展[8]。
本研究结果显示,子宫内膜癌动态增强扫描时TIC Ⅰ型37例,TIC Ⅱ型8例,无TIC Ⅲ型;45例健康志愿者子宫内膜均表现为TIC Ⅲ型;研究组PI、ADC值均低于对照组;TIC参数PI与DWI参数ADC联合诊断AUC、敏感性、特异性及准确率均高于TIC与DWI单独诊断,与张秋妹等[9]研究结果基本一致,提示动态增强TIC与DWI联合诊断子宫内膜癌具有良好价值。
综上所述,TIC与DWI联合诊断子宫内膜癌的价值较高。
参考文献:
[1]周慧丽, 刘慧, 向红, 等. 经阴道二维联合三维超声造影诊断子宫内膜癌的初步研究[J]. 新疆医科大学学报, 2017, 40(9):1159-1164.
[2]杨媛, 赵丽君, 王志启, 等. 阴道超声、MRI及宫腔镜检查测量子宫内膜癌病灶大小的临床意义[J]. 中华妇产科杂志, 2016, 51(1):36-39.
[3]沈铿, 崔恒, 丰有吉. 常见妇科恶性肿瘤诊治指南[M]. 北京:人民卫生出版社, 2014.
[4]陆萍, 王一, 张燕, 等. 子宫内膜癌标志物表达及其临床意义研究[J]. 中国实用妇科与产科杂志, 2017, 33(6):636-640.
[5]窦斌, 李兆蕾. CT联合MRI用于子宫内膜癌分期诊断的价值分析与效果观察[J]. 中国CT和MRI杂志, 2016, 14(4):107-109.
[6]张俊莹. 超声造影在早期子宫内膜癌分期诊断中的价值及临床病理特征分析[J]. 实用癌症杂志, 2017, 32(12):2070-2073.
[7]陈文坚, 文正青, 郭强, 等. DWI在子宫内膜癌临床诊断中的应用探讨[J]. 现代医用影像学, 2019, 28(8):1731-1733.
[8]陈苑, 程敬亮, 白洁, 等. DWI及动态增强MRI鉴别诊断Ⅰa期子宫内膜癌与子宫内膜息肉[J]. 中国医学影像技术, 2017, 33(1):70-74.
[9]张秋妹, 郭田田, 苗重昌. 3.0TMR动态增强联合扩散加权成像在子宫内膜癌术前评估中的价值[J]. 南京医科大学学报(自然科学版), 2016, 36(12):1552-1555.
