单向式完全胸腔镜下肺癌根治术治疗早期非小细胞肺癌的疗效评价
2021-10-23赵雄飞张伟徐鹏吴军贾杰徐冬梅
赵雄飞,张伟,徐鹏,吴军,贾杰,徐冬梅
四川省绵阳市第三人民医院胸心外科,四川 绵阳6210000
肺癌为临床上一种常见的呼吸系统恶性肿瘤,病灶位于肺部,随着病情进展可向肺外甚至是全身转移,其中以非小细胞肺癌(non-small cell lung cancer,NSCLC)为主要类型。中国NSCLC 发病率呈现逐渐升高的趋势,其病死率位居恶性肿瘤之首。目前肺癌治疗指南将肺叶切除术联合淋巴结清扫的肺癌根治术作为推荐术式,特别是针对Ⅰ~Ⅱ期的早期NSCLC 患者,肺癌根治术已成为临床首选治疗方案,早期NSCLC 患者术后予以靶向治疗、化疗等综合治疗多可获得理想预后。传统肺癌根治术为开胸正视下施术,手术创口大、胸腔暴露范围大且时间长,术后并发症较多,恢复难度高。近年来,微创胸腔镜技术在肺癌临床治疗中得到了广泛应用,单向式完全胸腔镜(unidirectional complete video-assisted thoracic surgery,c-VATS)下肺癌根治术是一种新型微创术式,具有微创、术后易恢复等优势,得到胸外科广泛认可。但由于c-VATS 下肺癌根治术操作难度较高,能否完全替代传统开胸下施术尚无定论。既往关于c-VATS 下肺癌根治术临床疗效的研究较多,但对于其治疗早期肺癌患者的远期疗效研究相对较少。因此,本研究旨在分析c-VATS 下肺癌根治术治疗早期NSCLC 的远期疗效,现报道如下。
1 资料与方法
1.1 一般资料
选取2015 年1 月至2018 年1 月四川省绵阳市第三人民医院收治的早期NSCLC 患者。纳入标准:①经病理组织学检查确诊为Ⅰ~Ⅱ期NSCLC;②术前无放化疗史;③术前相关检查符合手术治疗要求;④相关资料完整。排除标准:①合并肺结核等其他肺部疾病;②合并其他恶性肿瘤、免疫系统疾病、血液系统疾病;③处于慢性炎症性疾病急性发作期、急性感染、心脑血管不良事件急性期、创伤与其他手术后14 d 以内;④无法耐受手术治疗;⑤凝血功能异常。根据纳入与排除标准,共纳入98 例NSCLC 患者。根据治疗方法的不同将患者分为开胸组和微创组,每组49 例。开胸组患者采用传统开胸肺癌根治术治疗,微创组患者使用c-VATS 下肺癌根治术治疗。开胸组中,男33 例,女16 例;年龄46~68 岁,平均(59.23±7.69)岁;病灶直径2.01~4.92 cm,平均(3.17±0.96)cm;病灶位置:左侧21 例,右侧28 例;病理类型:鳞状细胞癌19 例,腺癌26 例,其他4 例;TNM 分期:Ⅰ期21例,Ⅱ期28 例。微创组中,男32 例,女17 例;年龄45~69 岁,平均(59.37±7.81)岁;病灶直径2.03~4.96 cm,平均(3.19±0.95)cm;病灶位置:左侧22例,右侧27 例;病理类型:鳞状细胞癌18 例,腺癌25 例,其他6 例;TNM 分期:Ⅰ期20 例,Ⅱ期29例。两组患者的性别、年龄、病灶直径、病灶位置、病理类型、TNM 分期比较,差异均无统计学意义(P
﹥0.05),具有可比性。1.2 手术方法
1.2.1 开胸组 采用开胸直视下肺叶切除术联合淋巴结清扫术治疗,患者取健侧卧位,静脉复合全身麻醉,双腔气管插管,健侧单肺通气。将患者患侧上肢抬起固定于手托架上,做标准胸后外侧切口,于第4 或5 肋间隙入胸行中上肺叶切除,于第5或6 肋间隙入胸行下叶切除,首先切除尚未发育完全的叶裂,游离各动脉分支,以丝线结扎血管、缝扎断口,切断组织。游离各静脉分支,结扎后切断,闭合各支气管。取出切除组织,常规清扫肺门、纵隔处的淋巴结。留置引流管,关胸,术后行常规抗感染治疗。
1.2.2 微创组 采用完全c-VATS 下肺叶切除术联合淋巴结清扫术,患者体位、麻醉、通气方式均与开胸组完全相同。于腋中线第7~8 肋间隙做约1.5 cm 切口,作为胸腔镜的观察孔,置入胸腔镜探查胸腔内部粘连、纵隔淋巴结肿大、胸内转移灶等情况,详细观察病灶大小、位置、浸润浓度与范围。于病变邻近部位(肺上叶选择腋前线第4 肋间隙、肺中下叶选择第5 肋间隙)做一直径为5~8 cm的切口为主操作孔,经肋间隙入胸,于电视胸腔镜显示下行探查、分离、止血等操作。术中主操作孔处的皮肤、肌肉组织等使用乳突拉钩撑开,或以缝线法牵开。肺叶切除采用单向式推进,上叶、中叶均按由前至后顺序切除,下叶按从下至上的顺序切除,切除的组织置入无菌标本袋内,经主操作孔取出。随后按常规操作方法清扫肺门、纵隔等处的淋巴结。术毕撤出操作机械,缝合创口,术后行常规抗感染治疗。
1.3 观察指标
观察两组患者围手术期指标[切口长度、手术用时、术中出血量、淋巴结清扫数目、胸腔积液引流量、术后拔管时间、术后24 h 视觉模拟评分法(visual analogue scale,VAS)评分、住院时间]。分别于术前、术后3 天采集全部患者空腹外周静脉血3 ml,3000 r/min、离心半径12 cm离心10 min后取得血清待检,使用免疫荧光法检测C 反应蛋白(C reactive protein,CRP)水平,电化学发光法检测降钙素原(procalcitonin,PCT)水平。术后3 天,比较两组患者血清炎性反应指标(CRP、PCT)水平的变化,统计两组患者术后并发症发生率。术后6 个月使用无创肺功能检测仪检测两组患者肺功能指标[第一秒用力呼气量(forced expiratory volume in first second,FEV)、用力肺活量(forced vital capacity,FVC)],计算FEV/FVC。
1.4 随访
术后每3 个月复查,行胸腹CT、超声检查,了解是否出现复发、转移。每6 个月行全身CT 检查,2 年后改为1 年随访1 次,如出现复发则给予相应治疗。随访3 年或至患者死亡,统计两组患者无进展生存期(progression-free survival,PFS)与总生存期(overall survival,OS)。
1.5 统计学方法
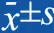
2 结果
2.1 围手术期指标的比较
微创组患者无中转开胸病例。微创组患者切口长度、手术用时、术中出血量、胸腔积液引流量、术后拔管时间、术后24 h VAS 评分、住院时间均明显优于开胸组,差异均有统计学意义(P
﹤0.01)。两组患者淋巴结清扫数目比较,差异无统计学意义(P
﹥0.05)。(表1)
表1 两组患者围手术期指标的比较
2.2 血清炎性反应指标的比较
术前,两组患者血清CRP、PCT 水平比较,差异均无统计学意义(P
﹥0.05);术后3 天,两组患者血清CRP、PCT 水平均明显高于本组术前,但微创组患者血清CRP、PCT 水平均明显低于开胸组,差异均有统计学意义(P
﹤0.01)。(表2)
表2 手术前后两组患者血清炎性反应指标的比较
2.3 术后并发症发生情况的比较
术后,微创组患者并发症总发生率为4.08%(2/49),低于开胸组的18.37%(9/49),差异有统计学意义(χ
=5.018,P
=0.025)。(表3)
表3 术后两组患者并发症发生情况[n(%)]
2.4 肺功能指标的比较
术前,两组患者各项肺功能指标比较,差异均无统计学意义(P
﹥0.05)。术后6 个月,两组患者FEV、FVC 均低于本组术前,差异均有统计学意义(P
﹤0.05);微创组患者FEV、FVC 均高于开胸组,差异均有统计学意义(P
﹤0.05)。术后6 个月,两组患者FEV/FVC 比较,差异无统计学意义(P
﹥0.05)。(表4)
表4 手术前后两组患者肺功能指标的比较
2.5 随访时间及远期疗效
开胸组随访时间为35.03~42.26 个月,微创组为31.37~43.29 个月。开胸组患者平均PFS 为(40.09±0.52)个月(95%CI:39.06~41.12),微创组患者平均PFS 为(41.39±0.59)个月(95%CI:40.23~42.55),两组比较差异无统计学意义(P
﹥0.05)。开胸组患者平均OS 为(41.97±0.20)个月(95%CI:41.57~42.37),微创组患者平均中位OS 为(43.05±0.24)个月(95%CI:42.58~43.52),两组比较差异无统计学意义(P
﹥0.05)。(图1、图2)
图1 开胸组(n=49)和微创组(n=49)早期NSCLC患者的PFS曲线

图2 开胸组(n=49)和微创组(n=49)早期NSCLC患者的OS曲线
3 讨论
NSCLC 为呼吸系统中一种常见的恶性肿瘤,肺癌根治术为早期NSCLC 的首选治疗方案。通过围手术期辅助化疗等综合治疗早期NSCLC,多数患者可获得理想预后。肺癌根治术的标准术式为肺叶切除术联合淋巴结清扫术,既往临床上多采用开胸直视下施术,由于创伤较大,术中暴露程度高,出血量大,术后恢复时间长,部分患者难以耐受,从而在一定程度上限制了开胸术的应用范围。电视胸腔镜技术为NSCLC 患者的手术治疗提供了新选择,c-VATS 为新型微创手术,具有创伤小、出血量低、术后恢复快等优势,但其操作难度较高,手术需在三维视野与二维视野间反复切换,手术操作空间局限性较大。c-VATS 术采用2 个操作孔与1 个观察孔,操作孔位于人体的中轴线,前后、高低错落,主操作孔位于肺门的前方有利于手术切除操作,操作过程中也可进行呼吸配合,从而使操作区域能够大范围覆盖胸腔。切除肺上叶、中叶时采用从前至后的顺序,切除下叶时采用从上至下顺序的单向式方案,提高了操作的便捷性。术中从肺静脉逐渐推进达游离切除病变组织,切除采用由表及里顺序,能够充分显暴深层浸润病灶,可降低手术操作的难度。c-VATS 的放大显像功能,能够提高手术切缘的精准度,从而为预防复发、减少对周围组织的操作提供了良好保障。
本研究结果表明,微创组患者切口长度、手术用时、术中出血量、胸腔积液引流量、术后拔管时间、术后24 h VAS 评分、住院时间均优于开胸组,提示c-VATS 术能够缩短手术时间与术后恢复时间,并可减少术中出血量从而为术后恢复奠定良好基础。两组患者淋巴结清扫数目比较,差异无统计学意义(P
﹥0.05),提示c-VATS 术能够达到传统开胸术的切除效果。术后3 天,两组患者血清CRP、PCT 水平均高于本组术前,但微创组患者血清CRP、PCT 水平均低于开胸组,提示开胸术与c-VATS 术均可诱发术后炎性应激反应,但c-VATS 术患者术后炎性应激反应程度相对较轻微,有利于患者术后恢复,且可为降低术后并发症提供重要保障,这一结果与尧林等研究结论相符。本研究显示,微创组患者术后并发症总发生率低于开胸组,说明c-VATS 术能够有效减少术后并发症发生风险。术后6 个月,微创组患者肺功能恢复情况优于开胸组,提示c-VATS 术对患者肺功能的损伤程度更为轻微。通过长期随访可知,两组患者PFS、OS 比较,差异均无统计学意义(P
﹥0.05),提示c-VATS 术能够达到传统开胸术治疗NSCLC 的远期疗效。综上所述,c-VATS 肺癌根治术治疗早期NSCLC,能够达到传统开胸术的远期疗效,且具有手术损伤小、术后易恢复、安全性高等优势。
