冷圈套切除术对≤10 mm肠息肉的疗效与安全性分析
2021-10-22韦小兰余细球
韦小兰,余细球
大肠息肉是指生长在结肠和直肠黏膜表面并向肠腔内突出的赘生物,病理类型分为肿瘤性与非肿瘤性,前者又称腺瘤,与癌发生关系密切,是癌前病变,结肠癌中,有60%~80%由肠息肉进展而来[1]。因此,临床上发现大肠息肉建议予以切除治疗,近年来,随着内镜治疗技术的发展,对于小息肉切除方法众多,冷圈套切除术(cold snare polypectomy,CSP)也逐渐被应用到临床中,根据最近欧洲胃肠镜学会(ESGE指南)[2]指出,冷圈套息肉切除术作为去除微小息肉(≤5 mm)的首选技术,有着较高的完整切除率,较低的并发症发生率及足够的组织学样本进行组织学检查,对于6~9 mm的息肉,也建议应用CSP进行切除,但临床上,对于CSP治疗≤10 mm息肉的疗效和安全性仍需进一步验证,过去热圈套器切除术(hot snare polypectomy,HSP)被广泛用于息肉切除[3-4],其完整率高,但由于其热损伤可导致穿孔及迟发性出血发生概率更高[5],因此对于≤10 mm的息肉切除安全又高效的手术方法急需解决。CSP与HSP对于≤10 mm息肉切除的疗效与安全性尚需进行验证及对比,因此本文对CSP与HSP对于切除≤10 mm的息肉疗效及安全性进行研究和探讨。
1 资料与方法
1.1 一般资料
回顾性分析2018年5月1日至2020年1月1日在深圳市罗湖区人民医院消化内镜中心行肠镜检查发现的≤10 mm息肉进行CSP或HSP术切除,且满足纳入标准的患者进行对照研究,采用CSP方法治疗息肉的为CSP组,采用HSP方法治疗息肉的为HSP组。CSP组(n=228例),其中男126例,女102例,年龄(54.02±11.76)岁,HSP组(n=228例),其中男131例,女97例,年龄(51.34±11.17)岁。两组的性别、年龄、波士顿肠道评分等一般情况比较,差异无统计学意义(P>0.05),见表1。本研究通过我院医学伦理委员会同意,符合医学伦理委员会要求。

表1 一般临床资料
1.2 纳入和排除标准
纳入标准:①年龄18岁以上;②部位在结直肠的息肉,直径2.0~10 mm,单发或多发;③巴黎分型为隆起型(Ⅰp:有蒂型,Ⅰsp:亚蒂型,Ⅰs:广基型)及浅表型(Ⅱa:浅表隆起型,Ⅱb:浅表平坦型);④患者均已签署内镜下息肉治疗知情同意书。排除标准:①家族性息肉病、炎症性肠病、P-J综合征患者;②合并有恶性肿瘤;③息肉直径>10 mm;④浅表凹陷型(Ⅱc型)及凹陷型(Ⅲc型)、侧向发育型肿瘤;⑤目前正在服用阿司匹林、氯吡格雷、华法林等抗血小板及抗凝药物;⑥肠道准备不合格者。
1.3 方法
1.3.1 术前准备及器械准备 术前准备:所有纳入检查患者完成心电图检查,患者在检查前2 d开始少渣流质、半流质饮食,上午检查者,前一天晚上八点服用2袋聚乙二醇电解质散(用2 L温水冲服),检查当日早上五点服用1袋聚乙二醇电解质散(用1 L温水冲服);下午检查者,手术当日八点开始服用3袋聚乙二醇电解质散(用3 L温水冲服),清洁肠道至排出水样便,必要时予以辅助清洁灌肠。器械准备:采用高清内镜(CV290,日 本OLYMPULS),常规内镜(GIF-H260,日 本OLYMPULS),可通电内窥镜圈套器(美国COOK公司),金属钛夹(南微医学科技公司),一次性活检钳(杭州康生医疗),高频电切装置(德国爱尔博公司),常用凝切功率为20~50 W。
1.3.2 操作方法 肠镜检查和操作由内镜中心3名诊疗经验丰富的医师完成(肠镜工作量>3 000例,工作年限>5年)。CSP组:在息肉切除前,打开圈套器,套住息肉及周围正常组织1~2mm,确定边界完整后,逐渐收紧圈套器勒除息肉,见图1,切除后标本送组织病理检查。HSP组:在息肉切除前,打开圈套器,套住息肉及息肉根部1~2 mm后,连接高频电切装置,予以切除,见图2,切除后标本送组织病理检查。两组病例切除后,予清水冲洗创面,予窄带光成像技术(narrow band imaging,NBI)观察创面是否切除完整,尚未切除完整的病例,残留病变范围较大的,予再次CSP或HSP切除,残留病变范围较小的,予活检钳钳除。
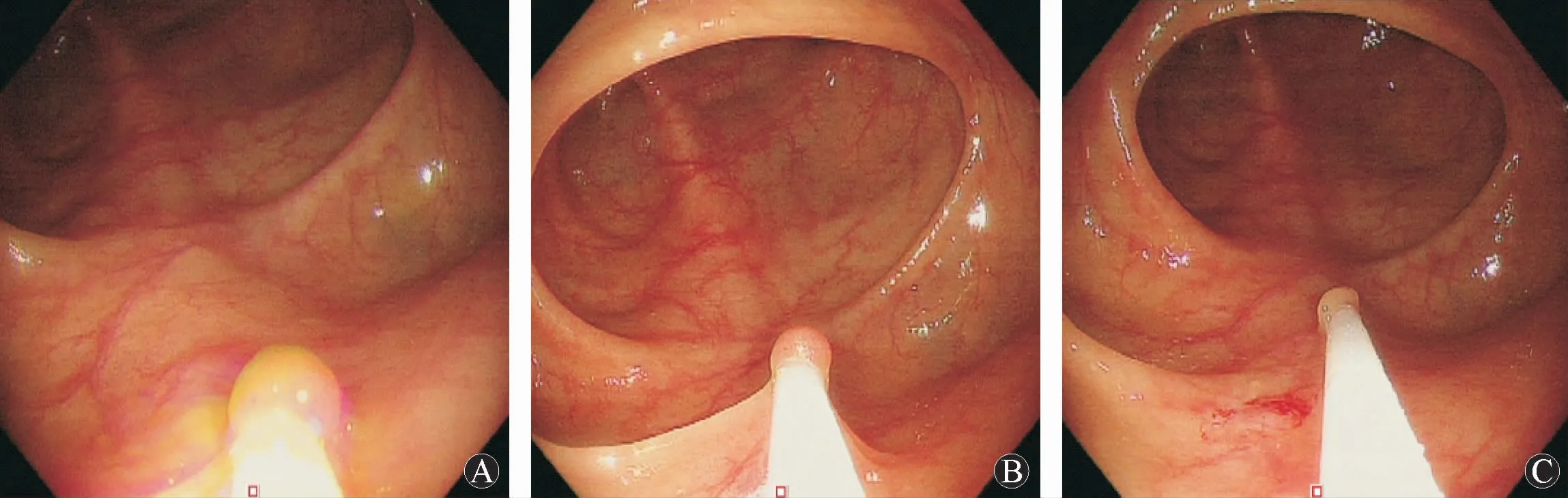
图1 CSP切除 A:CSP切除前;B:CSP切除中;C:CSP切除后

图2 HSP切除 A:HSP切除前;B:HSP切除中;C:HSP切除后
1.3.3 观察指标 ①一般情况:记录每组患者的性别、年龄、肠道准备评分及内镜是否到达回肠末端;②息肉的一般情况:数量、大小、部位、形态及分型;③息肉的完整切除性:切除息肉后,清水冲洗创面,予NBI观察创面是否有残留,以及组织病理切缘是否为阴性;④切除时间即圈套器进入管道至标本收集完成时间;⑤手术费用:每组病例费用;⑥手术相关并发症发生情况:术中及术后2周内出血、穿孔情况,息肉切除后创面出血观察1 min无法自凝需内镜干预止血定义为术中出血;息肉切除治疗后2周内需要内镜干预的延迟出血定义为术后出血。
1.4 统计学方法
采用SPSS 26.0软件进行统计处理。计数资料以%表示,采用χ2检验或Fisher精确测试分析;符合正态分布的计量资料以表示,采用两样本t检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组病例息肉相关临床特点
入选CSP组的病例共有276个息肉,HSP组有308个息肉;CSP组和HSP组息肉直径大小分别为(7.09±1.07)mm和(7.28±1.62)mm,差异无统计学意义(P>0.05)。两组病例的息肉部位(左半结肠、右半结肠)、息肉形态巴黎分型(Ⅰp、Ⅰs、Ⅰsp、Ⅱa)、息肉病理分型(增生性息肉、管状腺瘤、混合性腺瘤、绒毛状腺瘤、低级别上皮内瘤变、潴留性息肉、锯齿状息肉、神经内分泌肿瘤),之间资料对比,差异无统计学意义(P>0.05)。另CSP组有6枚息肉标本回收失败,HSP组有1枚息肉回收失败,两组数据对比没有统计学差异,认为两组病例的息肉基线特征在组间平衡。见表2。
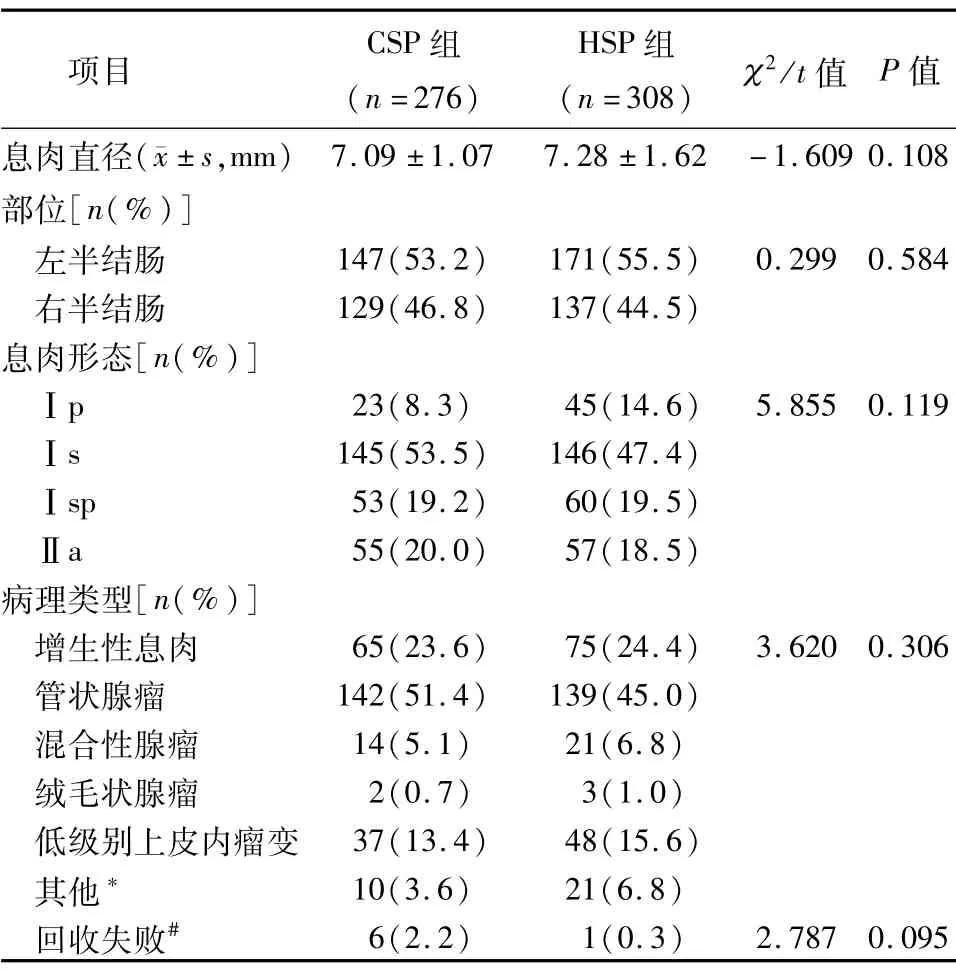
表2 两组病例息肉相关临床特点
2.2 两组观察指标比较
CSP组和HSP组手术息肉完整切除率分别为97.8%和98.7%,两组差异无统计学意义(P>0.05);切除时间分别为(97.06±7.67)s、(130.27±11.61)s,CSP组手术时间短于HSP组,差异有统计学意义(P<0.05);CSP组手术切除费用比HSP组低,差异有统计学意义(P<0.05);CSP组切除后标本回收失败率比HSP组高,CSP组标本回收成功率为97.8%,HSP组为99.7%,差异无统计学意义(P>0.05);CSP组术中发生即时出血,需要钛夹夹闭止血治疗的有2例,发生率为0.88%,HSP组为1例,发生率为0.44%,CSP组发生术后出现为0例,HSP组为5例,占比1.6%,两组并发症发生的差异对比没有统计学意义,见表3。

表3 两组观察指标比较
3 讨论
在本研究中,CSP组息肉完整切除率达97.8%,与HSP组的息肉完整切除率相当,两组对比没有统计学差异,本文研究结果与日本学者的研究结果一致。Noda等[6]研究表明,HSP与CSP在息肉组织学病理完整切除率方面没有统计学差异,CSP与HSP均有较高的完整切除率,其对于≤10 mm的息肉进行完整切除有较高疗效。国内学者,谢娇[7]等研究结果表明CSP对6~9 mm息肉的组织学完整切除率高达96.1%;王妍[8]等对103例的<10 mm息肉CSP的完整切除率达100%。国外也有对于CSP切除息肉完整性的相关研究,国外学者,Deenadayalu等[9]研究表明,CSP有较高的息肉完整切除率。Suzuki等[10]研究表明,CSP的切除深度可达黏膜肌层,足以安全及完整地切除息肉。因此有足够的证据表明CSP对于≤10 mm的息肉的完整切除有较高疗效。
本研究中,CSP组的息肉切除时间为(97.06±7.67)s,明显低于HSP组的(130.27±11.61)s,且有统计学差异。Schett等[11]2017年对522例门诊患者1 233个息肉进行CSP或HSP的研究结果也指出,CSP治疗的切除时间明显短于HSP,考虑这与CSP操作简便,不需要通电进行电切有关,明显缩短治疗时间。
本研究中,CSP组术中出血有2例,占比0.88%,均可及时发现及内镜下止血治疗,HSP组有1例,占比0.44%。Regula等[12]对冷切除术治疗息肉的研究结果也指出,其治疗息肉的即时出血发生率为4.1%;Schett[11]等研究结果也表明,CSP术后即时出血率为0.49%,且对于小息肉及>9 mm的息肉均可用钛夹成功止血,对于微小息肉、小息肉、乃至≤15 mm的息肉是高效、安全、可行的技术,可安全用于门诊病人的操作治疗。HSP组术后迟发性出血有5例,占比1.6%,而本研究中CSP组没有术后迟发性出血病例;Shinozaki[13]等对8个随机对照试验的CSP和HSP(热圈套器切除术)病例的研究Meta分析结果也指出,HSP有0.4%~0.8%的术后迟发性出血率,CSP没有术后迟发性出血病例,HSP术后出血考虑主要与操作时电凝电切时的热损伤导致周围组织在接下来的时间发生降解和坏死有关,而CSP避免了热损伤引起的周围黏膜组织的降解和坏死,所有入组的RCT研究都没有发生迟发性穿孔,本文的研究结果也与此一致,因此CSP切除息肉具有较高的安全性。
CSP组切除费用为(1 306.82±74.88)元,比HSP组低,差异有统计学差异(P<0.05),CSP切除息肉具有较高的经济效益,能够减轻社会经济负担。
刘霞等[14]研究表明,冷圈套可作为结直肠小息肉(6~9 mm)的有效治疗手段,具有较高的临床应用价值。Tranquillini[15]等对微小息肉和小息肉的研究的Meta分析也表明,冷圈套切除术从完整切除率和安全性方面来看,冷圈套切除术是对小息肉切除的最好方法。日本学者Kawamura[16]等对4~9 mm的息肉进行冷圈套切除术或热切术的前瞻性、多中心的随机对照结果表明,冷圈套切除术具有98.2%的完整切除率,没有病例发生迟发性出血需要内镜下止血,冷圈套切除术对于4~9 mm的小息肉可作为一个规范化的治疗方法。
综上所述,对于≤10 mm的息肉,CSP的完整切除率高,术后迟发性出血、感染、穿孔发生率低,切除时间短,耗费低,可推荐作为应用于≤10 mm的息肉切除的主要方法。
