“南海模式”早期胃癌筛查策略在基层社区中的应用评价
2021-10-22陈羽黄俊薛兰凤孙占军赵爱民白杨智发朝杜庆锋
陈羽,黄俊,薛兰凤,孙占军,赵爱民,白杨,智发朝,杜庆锋
胃癌作为临床上发病率及死亡率均居高不下的常见消化系统恶性肿瘤,严重威胁着人类的生命健康安全。据WHO数据显示,东亚地区是胃癌高发地区,胃癌发病率高出第二位东欧地区近两倍[1]。我国作为东亚地区的一部分,是名副其实的胃癌大国,胃癌发病人数和死亡人数均位居恶性肿瘤第二位,新发病例和死亡病例约占全球42.6%和45.0%[2]。因此,胃癌的筛查是我国迫切需要解决的重要课题。
胃癌筛查可以发现无症状的早期胃癌患者,而胃癌的预后与其临床分期息息相关,进展期胃癌即使接受了以外科手术为主的综合治疗,5年生存率仍低于30%[3],且生活质量低,为国家和家庭带来沉重的负担;而大部分早期胃癌在内镜下即可获得根治性治疗,5年生存率超过90%[4],大大节约了医疗资源。据一项研究显示,对比同样具有淋巴结转移患者的预后,在同样淋巴结转移的情况下,日本的胃癌患者5年生存率明显高于美国(81.0% vs45.0%[5]),同时这也得益于日本开展了较为广泛的早期胃癌筛查,发现了更多的早期病例,从而获得了更好的预后。而我国作为“胃癌大国”,胃癌筛查普及率和检出率远远不及日、韩邻国。韩国和日本的早期胃癌诊断率分别达50%和70%,而我国早期胃癌的诊断率仅为7%~10%[6-7]。
在日本,主要以钡餐进行每年一次的全民初筛,高危人群再进行胃镜检查;而在韩国,以同时完善钡餐+胃镜检查进行每2年一次的全民筛查[8-13]。据2014年的1项统计数据表明我国基层胃癌发病率高于城市胃癌发病率(22.7/108vs 17.1/108)[14];同时,从国家分级诊疗的政策出发,基层医院也迫切需要承担更多的肿瘤筛查工作。然而,从目前研究的数据看,基层医疗单位开展早期肿瘤筛查面临着筛查普及率低、失访率高等问题[15-17]。本课题组从里水教师系列的前期调研中发现,基层社区筛查与内镜应答率密切相关,同时调研发现内镜应答率与胃功能的认知度相关。提高内镜应答率也将进一步提高筛查的效能。因此,如何提高内镜应答率成为目前基层社区早期胃癌筛查开展过程中迫切需要解决的难题。
本研究旨在构建基于全科医学+医共体的“南海模式”早期胃癌筛查策略,通过在南方医科大学第七附属医院的应用,通过回顾性研究探索其在基层社区应用的可行性和有效性。
1 对象与方法
1.1 研究对象
纳入2019年1月至2019年12月广东省佛山市南海区县域内无症状人群共6 802人,根据指南的胃癌筛查高危人群[7,18],我们动员其完善筛查,主要为年龄≥40岁,且符合下列任意1条者:①胃癌高发地区人群;②幽门螺杆菌(Helicobacter pylori,H.pylori)感染者;③既往患有慢性萎缩性胃炎、胃溃疡、胃息肉、手术后残胃、肥厚性胃炎、恶性贫血等胃的癌前疾病;④胃癌患者一级亲属;⑤存在胃癌其他风险因素(如摄入高盐、腌制饮食、吸烟、重度饮酒等)。同时,根据指南推荐新型胃癌筛查评分系统早期胃癌筛查策略,筛查出低危4 360人,中危2 088人,高危354人,对于评分为中、高危的人群[18-19](即≥12分者),极力动员其完善精查胃镜检查(见图5流程图)。
1.2 新型胃癌定量评分系统
PG及G-17采用定量检测,H.pylori抗体采用定性检测,均按说明书操作进行。评分标准及风险分层根据推荐意见确立,具体如下:年龄40~<50岁、50~<60岁、60~<70岁、≥70岁者,分别为0分、5分、6分、10分;性别女性、男性,分别为0分、4分;Hp抗体阴性、阳性,分别为0分、1分;PGⅠ与Ⅱ比值≥3.89、<3.89,分别为0分、3分;G-17含量1.50~5.70 pmol/L、>5.70 pmol/L,分别为3分、5分。危险程度分组:高危组(17~23分),中危组(12~16分),低危组(0~11分)[18-20]。
1.3 研究方法
“南海模式”早期胃癌筛查策略,以大学、医院、社区三位一体,建立面向区域基层的大学附属医院,和社区共建医共体平台,共同承担医疗、管理、公卫、健康、教学、科研等任务,以全科医生(general practitioners,GP)为重点,实行早癌筛查项目全科医生网格化管理,即前期的家庭医生签约、健康评估、胃功能检查、胃癌风险评估等与后期病人的随访观察、再次评估等工作都交由社区全科医生来完成,而中期则借助于医院专科医生丰富的内镜操作经验完成中高危人群的内镜检查与治疗(见图1)。将人群分别根据以下进行分组,分别进行流行病学、病变、内镜等情况综合分析。按胃功能评分分别分为低危组、中危组、高危组[18];按是否罹患胃癌分为胃癌组和非胃癌组。

图1 “南海模式”早期胃癌筛查用例图
1.4 统计分析
采用SPSS 26.0统计软件进行统计学分析。对于连续型变量,结果以表示;分类变量以n(%)表示。组间计数资料比较采用χ2检验或Fisher确切概率检验;两组间计量资料比较采用t检验,多组间比较采用方差分析。以P<0.05为差异有学意义。
2 结果
2.1 基于新型胃癌筛查评分系统的胃癌筛查策略在基层社区的应用概况
无症状筛查人群共6 802人,其中低危4 360人,中危2 088人,高危354人(见表1)。南海地区胃癌风险评分分层中中/高危人群男性占比与平均年龄明显高于低危组;且中/高危组中胃癌组内占比明显高于低危组(中危0.91%、高危1.69% vs低危0.30%,P<0.05)。南海地区胃癌病例对比非胃癌病例的胃癌风险评分显著增高统计(12.68±4.50 vs 10.04±3.96,P<0.001),初步提示新型胃癌筛查评分系统对本地区的胃癌筛查具有临床意义。

表1 南海区不同胃功能风险评分分组基线数据
2.2 通过开展“南海模式”早期胃癌筛查,可提高基层社区的内镜应答率
所有进行胃功能筛查的无症状人群均由全科医生进行动员进行胃镜检查,共完成胃镜检查1 358人,总体应答率为19.60%。南海地区2019年下半年内镜应答率较上半年内镜应答率明显增高(21.21% vs 16.60%,P<0.001),初步提示通过开展“南海模式”早期胃癌筛查工作的深入开展,对提高县域基层的内镜应答率和筛查普及率具有一定作用。
2.3 通过开展“南海模式”早期胃癌筛查,可提高基层社区的胃癌检出率
本地区通过开展了“南海模式”早期胃癌筛查工作后,内镜的胃癌检出人数逐步上升(见图2),胃癌检出率尽管没有明显统计学差异,但随时间呈逐步升高趋势。综合上述数据提示,“南海模式”早期胃癌筛查对提高基层社区的胃癌检出率具有一定作用。
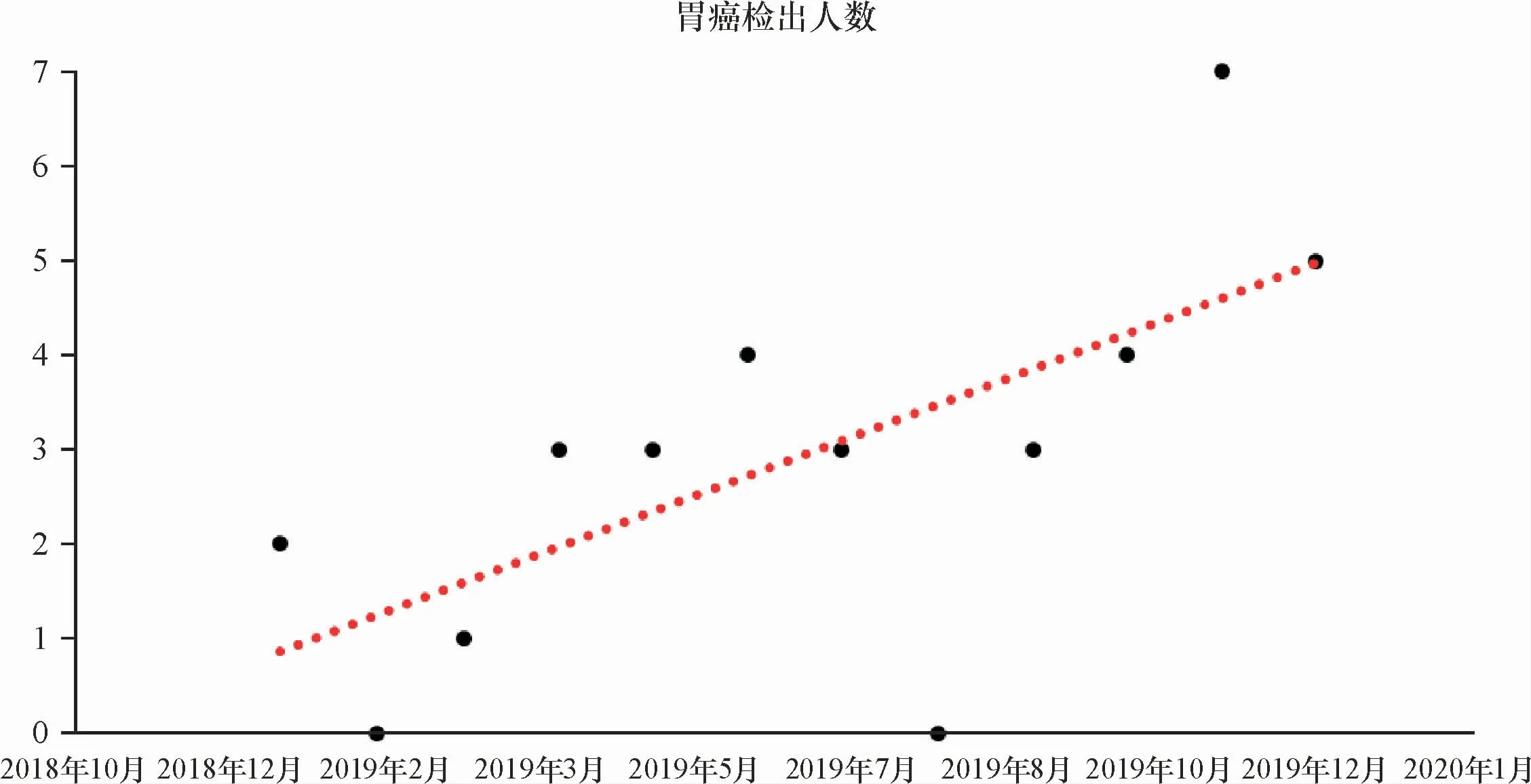
图2 南海区胃癌检出人数趋势
2.4 通过消化内科内镜下治疗,可减轻胃癌患者费用负担
对比本院胃癌患者不同治疗手段所花费总费用,消化内科住院治疗总费用明显低于胃肠外科住院治疗总费用(11 387.12 vs22 816.38,P<0.05,见图3),初步提示通过开展“南海模式”早期胃癌筛查,可以更早期地发现胃癌,使用内科治疗手段进行治疗,进而减轻患者的费用负担,减少医疗支出。
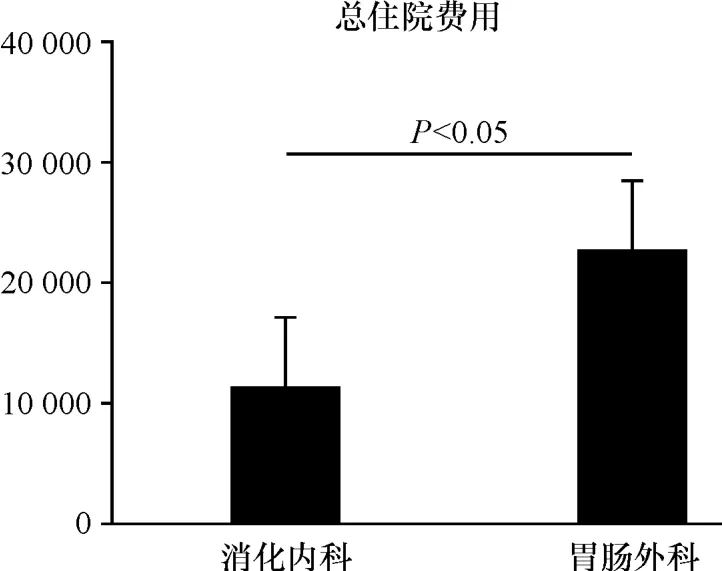
图3 消化内科与胃肠外科住院治疗胃癌总费用比较 总住院费用=每次病人多次住院费用总和
3 讨论
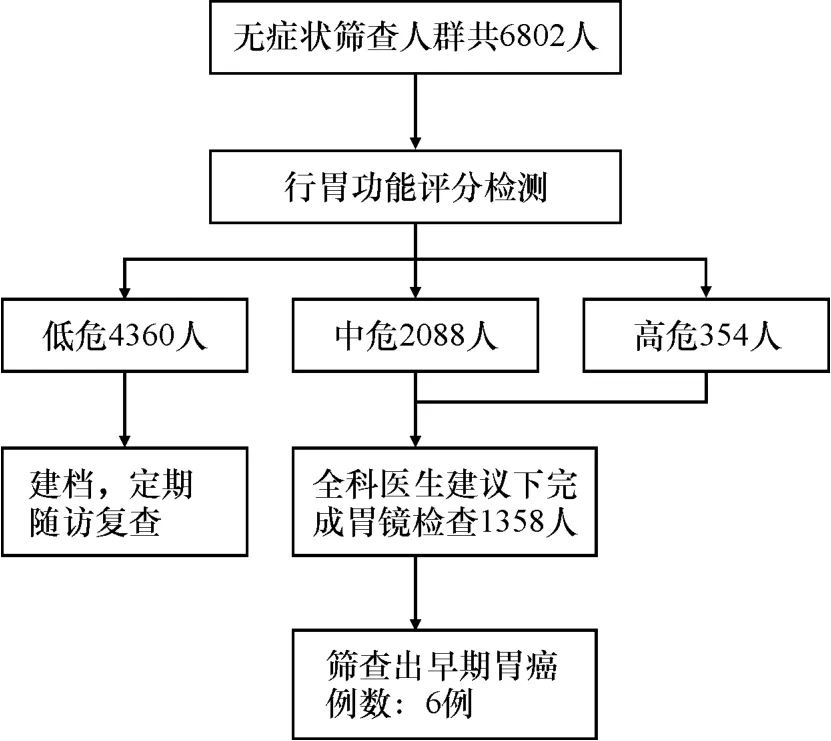
图4 “南海模式”早期胃癌筛查流程图
本研究采取的是基于新型胃癌筛查评分系统的胃癌筛查策略,以40岁以上人群为主要筛查人群,通过新型胃癌筛查评分系统初筛出一部分中/高危人群后,完善该部分人群的胃镜检查,同时通过复查新型胃癌筛查评分进行随访,检验治疗的疗效。从结果来看,南海地区胃癌风险评分分层中中/高危人群男性占比与平均年龄明显高于低危组,此结果可能由于新型胃癌筛查评分系统对性别、不同年龄段的赋值不同有关(男性评分为4分、女性为0分,年龄评分随年龄增大逐渐增高),中危组(0.91%)、高危组(1.69%)中胃癌组内占比明显高于低危组(0.30%),胃癌病例对比非胃癌病例的胃癌风险评分显著增高(12.68±4.50 vs 10.04±3.96,P<0.001),此结果说明新型胃癌筛查评分系统对于胃癌患者的筛查具有一定临床意义。
南海地区2019年下半年内镜应答率较上半年内镜应答率明显增高(21.21% vs 16.60%,P<0.001),且开展了“南海模式”早期胃癌筛查工作后,胃癌检出人数逐步上升,此结果说明通过开展“南海模式”早期胃癌筛查,对提高县域基层的内镜应答率与胃癌检出率具有一定作用。
对比本院胃癌患者不同治疗手段所花费总费用,消化内科住院治疗总费用明显低于胃肠外科住院治疗总费用(11 387.12 vs22 816.38,P<0.05),此结果说明通过开展“南海模式”早期胃癌筛查,可以更早期地发现胃癌,进而使用内科治疗手段进行治疗,减轻患者的费用负担,减少医疗支出。
在开展了“南海模式”早期胃癌筛查后,早期胃癌检出率从0.04%(1/2 423)上升至0.24%(11/4 640),初步达到国内其他地区无锡0.30%(9/3 048)、台州0.13%(43/33 745)早期胃癌检出率水平。早期胃癌占胃癌检出病例的比例为26.19%(11/42),高于2007年中国上海不同等级的10个医疗机构的早期胃癌门诊筛选结果(早期胃癌占检出病例的9.61%)[21]。但仍远远不如日本(早癌占比:63.0%)[22-23]、韩国(早癌占比:61.0%)[24],仍需要进一步探讨如何改进。
目前,全科医生在不同的国家有不同的工作内容,在澳大利亚,开展了一项关于全科医生在结直肠癌(colorectal cancer,CRC)幸存病人治疗后随访管理的调查,研究显示在农村及偏远的地区,CRC治疗后病人对全科医生有更好的满意度与依从度,这是建立在社区联系的基础上,且该类病人往往没有很好的经济条件,全科医生的随访及后续护理更多地关注点在姑息治疗上,而城市的CRC患者抱着独立的、消费者主义的态度,相较于全科医生,他们往往更倾向于专科医生进行随访,给予专业的诊疗建议[25-26]。在荷兰,对于全科医生在结肠癌治疗后的随访工作,无论是患者还是全科医生都抱有不利的看法[27]。而在意大利的一项研究中显示全科医生参与结直肠癌筛查可提高依从性,而其有效性取决于全科医生的参与意愿[28]。在另一项挪威的调查中显示全科医生可以在许多癌症患者的随访中都具有一席之地,因为患者在专科治疗完成出院后往往就失去了与专科医生的联系,患者在调查问卷中描述出院后感到被遗忘[29]。以上均将全科医生工作定位了在癌症病人的治疗后随访中,这是因为在诊断-治疗这一时间段,往往需要很强的专业知识支撑,才能精准的完成对疾病的诊断及选择合适治疗手段,而全科医生并不具备这一条件,其能发挥的作用是在治疗后凭借其地域上及条件上所建立的社区联系,将重点放在对病人的治疗后护理及随访关注上[30]。
在“南海模式”中,全科医生的定位却不仅仅是病人治疗后的随访“管家”。全科医生在“南海模式”筛查体系中,为基层无症状人群提供包含家庭签约、健康评估、胃功能检查、风险评估、随访观察、再次评估等服务(见图1)。全科医生与消化医生分工合作,经过一系列消化亚专科培训,通过熟人网络,更好的为当地基层社区老百姓做好早癌知识科普、风险评估和预防保健等工作。在整个筛查体系中贯穿“三结合——产学研结合、理工结合、中西结合”理念。①产学研结合:在筛查体系中建立大型队列研究,进一步探究早期胃癌更优检测手段;②理工结合:多中心、多学科合作,利用人工智能等最新前沿协助基层消化道疾病早期诊断;③中西结合:采用饮食疗法、汤疗、益生菌疗法、基于痰瘀互结等中医药疗法等对患者进行康复、随访观察,有效提高基层诊疗依从性。“南海模式”筛查策略为一套相对完备的、科学的、可持续发展的早期胃癌筛查体系,贯穿于患者整个疾病的发生、发展、转归的病生过程,为基层社区居民建立了完备的健康档案,绝不轻易放过每一例可疑的“早癌”,并且可以最大程度地发挥全科医生的地域优势,节省医疗资源,有效地完成早期胃癌筛查工作,提高早期胃癌检出率,进而进行早期干预,降低胃癌病死率。
同时,目前“南海模式”早期胃癌筛查策略仍存在许多问题函待解决。其一,全科医生的水平参差不齐,难以达到统一标准;其二,对无症状人群的随访尚未能达到全覆盖,仍有居民对无症状筛查不理解;其三,专科医生的内镜能力仍有待进一步提升。这些方面对我们胃癌筛查工作的开展带来了一定的干扰。因此,有待在动员政府更多的投入、深入全科和专科医生的培训,以及开展大规模的队列研究以进一步明确。
综上所述,“南海模式”早期胃癌筛查策略对于县域基层的胃癌检出率有明显的促进作用,特别是在提高内镜应答率等方面,并有待大规模的队列研究进一步明确。
