腔内心电图定位技术联合超声引导应用于PICC置管术的效果观察
2021-10-20陈金莲赖美春黄慧霞蔡雅婷
陈金莲 赖美春 黄慧霞 蔡雅婷
近年来,随着我国医疗科技的不断进步,经外周静脉穿刺置入中心静脉导管(PICC)在肿瘤领域广泛应用[1],已经成为静脉营养支持、高渗性药物、化疗药物等的输液工具。PICC是利用导管从手臂静脉穿刺,导管能够直接靠近心脏大静脉,避免手臂静脉与化疗药物直接接触;同时,大静脉的血流速度快,能够迅速稀释化疗药物,避免药物对血管造成刺激,有效保护上肢静脉受损,减轻患者的痛苦,减少静脉炎的发生,提高患者生活质量[2]。PICC置管时因其穿刺点在外周浅静脉,不会让患者出现感染、空气栓塞、大血管穿孔和血气胸等并发症,并且血管的选择范围大,穿刺部位不会限制肢体的活动,早期置管的患者在化疗过程中很少出现静脉损伤,保证化疗能够顺利完成。PICC在穿刺送管时,由于调整导管尖端异位会引起血栓形成、穿刺点感染、机械性静脉炎和导管意外拔出等并发症[3],影响导管的使用。腔内心电图定位技术和超声仪器监测能够提高穿刺成功率,减轻患者痛苦,提高置管的准确性,对患者无损害,减少并发症的发生概率,减少穿刺耗时,提高生活质量。
1 对象与方法
1.1 研究对象
选取我科2019年7月—2020年6月103例需行PICC置入的患者作为研究对象,纳入条件:符合中心静脉置管适应证[4];年龄45~64岁;患者及家属知情同意。排除条件:存在肝肾功能疾病者或凝血障碍者;合并其他系统严重肿瘤者;伴有精神系统疾病且不能配合者。按照组间基本特征具有可比性的原则分为对照组51例和观察组52例。对照组中男31例,女20例;年龄45~63岁,平均53.68±3.67岁;病程1~3年,平均2.16±0.69年;置管部位:贵要静脉42例,肱静脉9例。观察组中男27例,女25例;年龄45~64岁,平均54.26±3.59岁;病程1~3年,平均2.27±0.49年;置管部位:贵要静脉45例,肱静脉7例。
1.2 干预方法
1.2.1 对照组 给予使用传统方法实施超声引导下PICC置管。患者取卧位,选择合适的静脉,采用穿刺针穿刺已选择的静脉,穿刺成功后,通过穿刺针将导丝送入静脉,将针拔出,沿导丝送入管鞘后,将导丝拔出,PICC导管送入预定刻度后去除管鞘,超声定位导管位置。
1.2.2 观察组 增加腔内心电图定位技术引导定位。在置管前将心电监护仪( 型号:PM-7000)置于便于观察的位置,患者取仰卧位,分别于双侧手腕和右或左脚踝表皮夹好导联,调节并观察心电图变化,直至患者心电监测中有P波,记录、打印此时患者基础体表现心电图,超声引导下穿刺步骤同对照组,成功后,送入导管至患者体内20 cm处,将鳄鱼夹式导联线(已消毒)一头连接心电监护的右上肢导联,另一头连接输液管的钢针,钢针插入PICC导管,将PICC尾端与输液器连接,0.9%氯化钠溶液依靠重力滴注,引出腔内Ⅱ导联心电图电信号输出,保证导出的心电波形稳定且持续,观察腔内心电图P波变化情况,待P波表现为高尖波形且与QRS波近似高度后,停止推送撕去鞘管,并外移导管1~2 cm,至监测到的P波表现为正常,后退出导丝并固定导管。
1.3 观察指标
(1)穿刺成功率:比较两组患者首次穿刺成功率和5 min内穿刺总成功率的发生情况,穿刺成功即穿刺后针头可见回血,无肿胀且导管通畅,反之则为失败。
(2)疼痛评分:比较两组患者穿刺耗时、采用视觉模拟量表(VAS)评估患者穿刺过程中的疼痛情况,评分0~10分,分值越高,表明疼痛越严重。
(3)置管准确性:比较两组患者一次置管成功率和中心静脉导管尖端到位率的发生情况。
1.4 统计学方法
采用SPSS 23.0统计学软件对数据进行分析,计量资料以“均数±标准差”表示,组间均数比较采用t检验;计数资料计算百分率,组间率的比较采用χ2校验。检验水准α=0.05,以P<0.05 为差异具有统计学意义。
2 结果
2.1 两组患者穿刺成功率比较
观察组首次穿刺总成功率为80.76%,高于对照组的66.67%,组间比较差异无统计学意义(P>0.05) ;观察组5 min内穿刺总成功率为94.23%,高于对照组的78.43%,组间比较差异具有统计学意义(P<0.05),见表1。

表1 两组患者穿刺成功率比较
2.2 两组患者疼痛评分比较
观察组穿刺耗时、VAS评分改善幅度均高于对照组,差异具有统计学意义(P<0.05),见表2。

表2 两组患者穿刺耗时、疼痛评分比较
2.3 两组患者置管准确性比较
观察组一次置管成功率、中心静脉导管尖端到位率高于对照组,差异具有统计学意义(P<0.05),见表3。
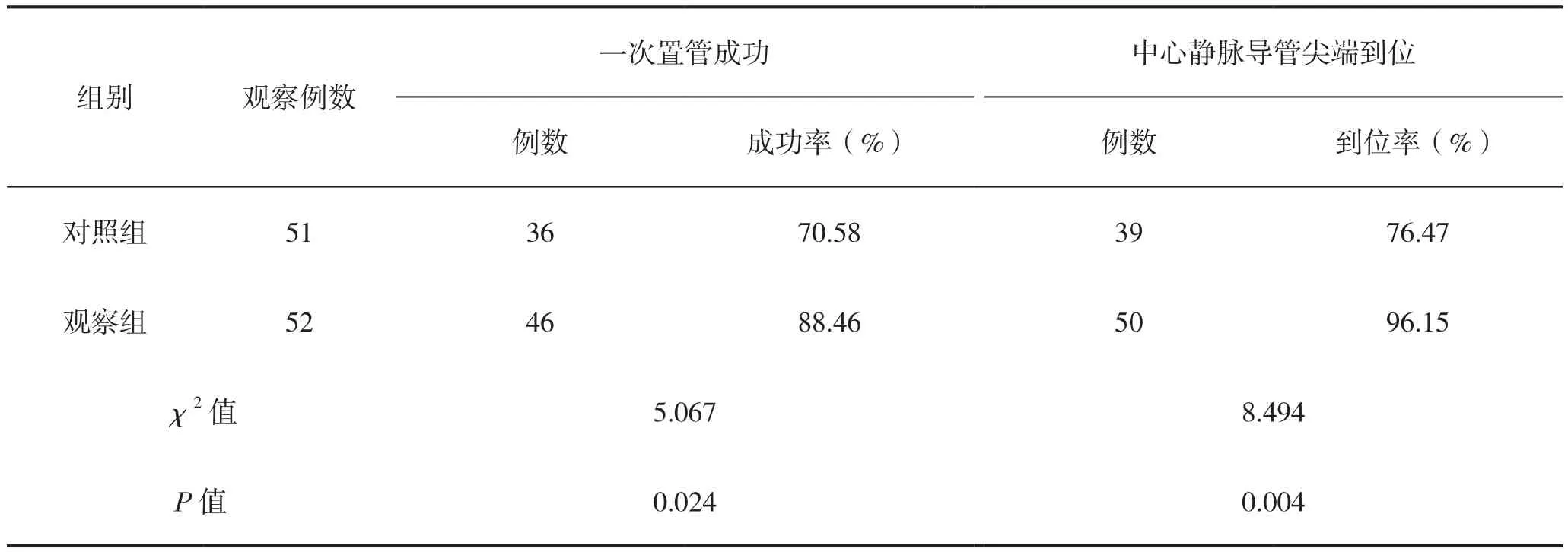
表3 两组患者置管准确性比较
3 讨论
近年来,PICC在临床中,尤其是需长期静脉给药、营养不良以及肿瘤化疗患者的治疗中应用广泛,并且呈现逐渐增加的趋势。传统PICC 尖端超声引导下定位技术[5]在手术过程中由于受血管分叉弯曲、置管时静脉痉挛、静脉瓣、所需跨越的血管行程长等因素的影响,不能在置管过程中随时调整导管尖端位置,容易引起置管过浅或过深、导管异位等,难以保证首次穿刺的成功率,如果导管置入过深会对心内膜造成摩擦和腐蚀,最终引起心律失常、瓣膜损伤、心内膜炎、心包填塞,严重者可导致患者死亡,如果导管置入过浅会因为静脉压力较高从而引起回血堵管,药物浓度较高引起静脉穿孔、静脉壁腐蚀造成胸腔积液等炎症出现;如果无名静脉位置较近会引起导管移位,患者出现淋巴瘘、静脉炎、局部皮肤感染、静脉血栓等并发症,进一步引起患者疼痛不适和输液困难等,让导管失去使用价值,并拖延患者治疗。腔内心电图定位技术在PICC尖端定位过程中首次成功率很高,待穿刺成功后,通过将导管送达预定的刻度,借助心电监护仪的监测,持续滴注生理盐水打开三向瓣膜,随着导丝逐渐接近右心房和上腔静脉,能够及时监测心电图变化情况,还可缩短置管时间,减少患者痛苦[6],提高穿刺的准确性,提高患者日后的生活质量。
PICC置管术在操作中可分为穿刺和置管两部分,其穿刺成功率可决定患者的疼痛情况、穿刺需要的时间和预后,对于患者有重要意义。观察组首次穿刺总成功率高于对照组,观察组5 min内穿刺总成功率高于对照组。腔内心电图定位技术主要是利用导联的导电性,将导联作为探测线能够清晰的引导出心电图,中心静脉导管尖端到达上腔静脉后,P波会出现特征性变化[7],其振幅会随着导管深度的增加而增大,当导管尖端到达右心房和上腔静脉的交界处时,P波会达到最大振幅,导管尖端进入患者右心房,心电图上会显示双向或反向P波,能够准确清晰的定位,提高穿刺成功率,还能减轻患者痛苦,能够准确监测到导管尖端的位置,提高穿刺成功率和预后。
患者在置管过程中由于穿刺进针,患者会感受到痛苦,其疼痛程度与进针耗时呈现正相关,降低患者痛苦在穿刺过程中具有重要意义。观察组穿刺耗时、VAS评分改善幅度均高于对照组。传统方法实施超声引导下PICC置管在穿刺针进入皮肤后,利用超声确定并动态跟踪针尖的位置,逐渐将穿刺针推送至静脉管腔,在置管的过程采用移动探头、进针、调整针向的顺序,在超声动态跟踪下跟踪针尖的位置进针,保证部分套管进入血管腔时针尖不会刺破静脉管壁,并顺利完成穿刺操作[8]。在穿刺过程中,使用超声引导静脉穿刺需要耗费大量时间去准备超声设备,增加其准备时间,穿刺耗时延长[9],增加患者痛苦。腔内心电图定位技术通过腔内心电图导管尖端定位,根据患者置管深度个体化的差异和P波变化及时发现并纠正导管异位,这种定位方法准确省时,在观察心电图出现高P波后,导管在退出过程中必须缓慢,以免撤退的速度过快,会遗漏P波的变化细节,在操作过程中绝不能出现P波倒置的现象;同时不能置管过深,避免损伤心脏瓣膜,诱发心律失常,减少患者在穿刺过程中的消耗时间,减轻患者痛苦。
近年来,随着医疗技术的不断发展,PICC置管的成功率与中心静脉导管尖端到位率逐渐增加,提高患者生活质量和预后。观察组一次置管成功率高于对照组;观察组中心静脉导管尖端到位率高于对照组。超声引导下PICC置管在穿刺针刺入皮肤后,利用超声确定穿刺血管的位置和深浅度,通过动态跟踪,逐步推进穿刺针至静脉管腔,尽量保证有一部分套管进入血管腔时,针尖不会穿破静脉管壁,顺利完成穿刺操作,部分患者不易进针和穿刺,一次穿刺成功率较低。腔内心电图定位引导中心静脉置管[10-11]的操作更准确、快捷、方便,通过观察置管过程中P波的变化情况实现定位精确是其最主要的优点,能够有效提高一次置管成功率和中心静脉导管的穿刺成功率,减少中心静脉导管尖端位置异位的发生,降低并发症的发生概率,降低患者痛苦,节约医疗资源,改善预后。
综上所述,腔内心电图定位技术联合超声引导下PICC置管术治疗效果确切,能够通过观察置管过程中P波的变化,提高患者穿刺成功率和置管准确定,减轻患者痛苦。
