经阴道子宫下段病灶切除术治疗外生型子宫切口部妊娠的效果
2021-10-13关艳锐
关艳锐
(漯河市召陵区人民医院 妇产科,河南 漯河 462000)
子宫切口部妊娠是患者剖宫产之后再次妊娠时,孕囊、受精卵等着床位置处在剖宫产切口位置,属于特殊部位异位妊娠,如果未及时接受积极有效的治疗,极易引发子宫破裂,严重时可导致死亡,严重威胁患者的生命安全[1]。目前,临床主要通过手术治疗,但术式较多,各有优缺点,且无统一标准。近年来,随着微创手术的发展,腹腔镜手术在治疗腹腔疾病中发挥良好效果,经阴道手术属于治疗子宫疾病的另一种微创手术,在临床同样受到广泛肯定,但两种术式在子宫疾病中的效果,仍需做进一步探讨[2-3]。本研究选取98例外生型子宫切口部妊娠患者作为研究对象,旨在分析经阴道子宫下段病灶切除术的治疗效果。
1 资料与方法
1.1 一般资料选取漯河市召陵区人民医院2018年4月至2020年7月收治的98例外生型子宫切口部妊娠患者作为研究对象,接受经阴道子宫下段病灶切除术的49例患者作为阴道组,接受腹腔镜病灶切除术的49例患者作为腹腔镜组。阴道组年龄23~42岁,平均(32.38±4.45)岁;病灶1.7~6.1 cm,平均(3.89±1.01)cm;孕次2~4次,平均(3.44±0.26)次;距离上次剖宫产时间1~3 a,平均(1.96±0.39)a。腹腔镜组年龄23~43岁,平均(33.09±4.67)岁;病灶2.1~6.1 cm,平均(4.02±0.95)cm;孕次2~5次,平均(3.50±0.36)次;距离上次剖宫产时间1~3 a,平均(2.01±0.42)a。两组年龄、病灶大小、孕次、距离上次剖宫产时间比较,差异无统计学意义(P>0.05)。
1.2 选取标准
1.2.1纳入标准 (1)阴道超声、盆腔磁共振等检查显示宫腔中与宫颈管中未见妊娠囊,于子宫峡部前壁位置手术部见妊娠囊或者包块,显著凸向腹腔或者膀胱,突出子宫轮廓;(2)妇科检查能触及到子宫前壁下段膨大增粗变软,朝腹腔或者膀胱突起;(3)手术期间探查可见切口部妊娠位置膨隆外凸显著,肌层菲薄,表面血管有或者无怒张;(4)对本研究知情,并自愿签署知情同意书。
1.2.2排除标准 (1)凝血功能障碍;(2)存在手术禁忌证、麻醉禁忌证;(3)宫颈妊娠;(4)难免流产或者不全流产;(5)合并恶性肿瘤;(6)精神异常或者认知障碍;(7)合并代谢性疾病;(8)心、肾、肝等重要器官功能障碍。
1.3 手术方法
1.3.1腹腔镜组 接受腹腔镜病灶切除术。采用膀胱截石体位,留置尿管;分别于脐轮与两侧腹取4个穿刺孔,腹腔镜内置,探查盆腹腔状况,分离周围粘连组织,暴露子宫下段;取6 U稀释垂体后叶素注射至子宫下段和膀胱间隙位置,在腹腔镜下反折打开膀胱子宫腹膜,后下推膀胱,切开切口部妊娠位置,清除妊娠组织,修剪切口部切口与憩室,后反折膀胱子宫腹膜,连续缝合子宫浆肌层,注意缝合线选用1号薇乔线;经腹腔镜探查确认无出血后冲洗盆腔,术毕。
1.3.2阴道组 接受经阴道子宫下段病灶切除术。采用膀胱截石体位,留置导管;将阴道前穹窿暴露,向下对宫颈前唇实施牵拉,取6 U稀释垂体后叶素注射至膀胱宫颈、阴道穹窿之间间隙位置;将阴道前穹窿切开,后将膀胱宫颈间隙分离,暴露妊娠包块,梭形切开切口部病灶,清除机化凝血块与妊娠组织,修整切口部切口与憩室,采用0号薇乔线利用连续锁边缝合法缝合切口,后缝合阴道前穹窿。
1.3.3术后干预 两组术后常规接受抗生素药物预防感染,且术后1~3 d检查急性血人绒毛膜促性腺激素,留置尿管24~48 h。
1.4 观察指标(1)手术相关指标。手术时间、手术失血量、住院时间、肛门排气时间、月经恢复时间。(2)疼痛程度。采用视觉模拟评分法(visual analogue scale,VAS)评估,总分0~10分,0分为无疼痛,10分为剧烈疼痛。(3)免疫功能。取患者晨起空腹静脉血3 mL,离心,收集上清液,通过全自动生化分析仪检测血清CD3+、CD4+、CD8+、CD4+/CD8+水平。(4)并发症发生状况。周围组织受损、阴道流血、切口液化、阴道血肿。

2 结果
2.1 手术相关指标两组住院时间、月经恢复时间比较,差异无统计学意义(P>0.05);阴道组肛门排气时间、手术时间短于腹腔镜组,手术失血量少于腹腔镜组,差异有统计学意义(P<0.05)。见表1。

表1 两组手术相关指标比较
2.2 疼痛程度术前两组VAS评分比较,差异无统计学意义(P>0.05),术后3 、7 d阴道组VAS评分低于腹腔镜组,差异有统计学意义(P<0.05)。见表2。

表2 两组VAS评分比较分)
2.3 免疫功能两组术前血清CD3+、CD4+、CD8+、CD4+/CD8+水平比较,差异无统计学意义(P>0.05);术后3 d阴道组血清CD3+、CD4+、CD4+/CD8+水平高于腹腔镜组,CD8+水平低于腹腔镜组,差异有统计学意义(P<0.05)。见表3。

表3 两组免疫功能指标比较
2.4 并发症发生情况阴道组并发症发生率低于腹腔镜组(P<0.05)。见表4。
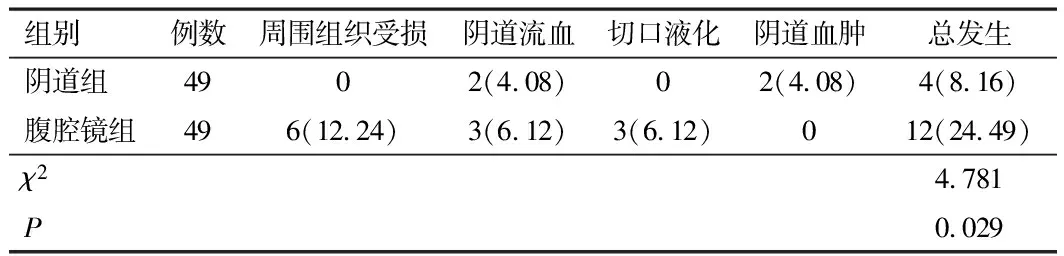
表4 两组并发症发生情况比较[n(%)]
3 讨论
外生型子宫切口部妊娠是剖宫产后遗留瘢痕处形成妊娠包块,向腹腔与膀胱方向凸出。发病机制可能为受精卵发育迟缓、子宫内膜纤毛亢进、子宫切口部宫腔内膜面愈合不良等。外生型子宫切口部妊娠早期主要表现为腹部疼痛及阴道无规则出血,严重影响患者日常生活[4]。临床治疗外生型子宫切口部妊娠方式多样,单一药物治疗,人绒毛膜促性腺激素转阴时间较长,且极易产生副作用,如浆膜破裂、大规模出血;清宫术极易诱发大出血、子宫穿孔等;介入治疗效果确切,但易引发多种并发症,且手术条件要求较高,局限性较大。腹腔镜病灶切除术具有创伤小、术后恢复快等优势,但其对于医院器械设备、主刀医生经验技术、团队配合等要求较高,加上治疗费用相对较为昂贵,在临床推广中存在局限性[5]。因此,需寻找更为有效的治疗方案。
2009年阴道手术首次应用于剖宫产切口部妊娠,并获取良好的治疗效果,受到广泛关注。本研究结果显示,阴道组肛门排气时间、手术时间短于腹腔镜组,手术失血量少于腹腔镜组,术后3 、7 d疼痛程度轻于腹腔镜组,且并发症发生率低于腹腔镜组。分析原因,与腹腔镜病灶切除术相比,经阴道子宫下段病灶切除术利用机体天然通道实施手术,避免腹部切口,不仅满足了女性的审美要求,体现了人文关怀,与生物-心理-社会的医学模式要求相符,还能降低机体创伤应激反应,利于术后恢复。同时,整个手术过程均在肉眼直视下实施,可快速找到病灶,彻底清除妊娠组织和瘢痕组织,减少手术失血量,缩短手术时间,且于直视下实施缝合,有效降低膀胱和子宫下段发生粘连的风险,利于预后。此外,经阴道子宫下段病灶切除术简单易行,治疗费用低,便于在基层医疗机构开展,临床应用价值相对较高[6-7]。由此可知,与腹腔镜病灶切除术相比,经阴道子宫下段病灶切除术可减少手术失血量,缩短手术时间,减轻疼痛程度,促进术后康复。但在临床实际应用中要求主刀医生熟练掌握相关解剖结构,以免损伤周围正常组织。
经阴道子宫下段病灶切除术和腹腔镜病灶切除术均属于外科手术,是创伤性手术,可引起创伤性应激反应,继而对机体自身免疫功能产生不同程度的影响,影响预后[8]。本研究结果显示,术后3 d阴道组血清CD3+、CD4+、CD4+/CD8+水平高于腹腔镜组,血清CD8+水平低于腹腔镜组,说明经阴道子宫下段病灶切除术可减轻患者术后应激反应,利于术后康复。分析原因,与腹腔镜病灶切除术相比,经阴道子宫下段病灶切除术经天然通道直达病变部位,避开剖宫产术后引起盆腔粘连的手术步骤,减轻手术创伤,加上无需气腹,进一步降低手术应激反应。此外,在直视下实施手术,精准度高,可降低不必要的术中损伤,最终达到减轻手术创伤应激反应的效果,进而对免疫功能影响相对较少,有助于缩短术后康复进程。
综上,与腹腔镜病灶切除术比较,经阴道子宫下段病灶切除术治疗外生型子宫切口部妊娠,可减轻患者应激反应和术后疼痛,对机体免疫功能影响较小,并发症发生风险低,利于术后康复。
