不同椎板开门角度对颈椎单开门微型钛板固定成形术患者术后轴性症状的影响
2021-10-11冯彦斌郭召安纪龙高文山
冯彦斌 郭召 安纪龙 高文山
河北大学附属医院脊柱外科(河北保定071000)
脊髓型颈椎病(cervical spondylotic myelopathy,CSM)是颈段脊髓长期且缓慢受压从而导致颈髓功能不断恶化的疾病。其预后与压迫的时间与程度呈负相关。患者病情会随着时间的推移而进行性加重,最终会导致残疾甚至影响患者的呼吸功能[1]。对于多节段或伴后纵韧带骨化的CSM 患者,其治疗手段以手术治疗为主。颈椎后路单开门椎管扩大成形术作为常用手术方式,已经广泛应用于CSM 的治疗,其临床疗效令人满意[2]。但是颈椎后路单开门术后常出现C5 神经根麻痹,术后椎板“再关门”以及轴性症状等术后并发症,随着微型钛板代替丝线悬吊进行固定支撑,术后并发症的发生率也随之降低[2-4]。但现有研究关于椎板开门角度对于患者术后神经功能的恢复以及轴性症状的发生的影响尚未明确。本研究旨在探讨椎板开门角度大小对于颈椎后路单开门手术疗效以及术后并发症的影响。
1 资料与方法
1.1 纳入及排除标准纳入标准:(1)患者经临床检查及颈椎MRI、CT、X 线片确诊为脊髓型颈椎病;(2)脊髓受压的椎间盘节段不小于3 个;(3)首次接受本病治疗的患者;(4)患者无凝血功能障碍、严重系统性疾病、恶性肿瘤、其他器官严重病变等。排除标准:(1)伴有严重关节功能障碍的患者;(2)患者颈椎前凸消失或伴有明显的后凸畸形;(3)患有严重疾病或有认知障碍的患者;(4)病例随访材料不全或失随访。
1.2 一般资料选取2016年7月至2019年7月于我院行颈椎后路单开门椎管扩大成形术的多节段脊髓型颈椎病的患者,患者手术节段为C3~C7,其中男68 例,女39 例;患者年龄36~69 岁,平均年龄(55.65 ± 6.18)岁;病程15~72 个月,平均(38.27±11.87)个月;手术时间100~150 min,平均(127.47 ± 11.14)min;术中出血量150 ~ 300 mL,平均(206.70±33.22)mL。依据术前及术后1 周CT 资料上测量的椎板开门角度将患者分为:A 组33 例(< 30°);B 组43 例(30°~45°);C 组31 例(> 45°)。三组患者年龄、病程、手术时间以及出血量相比较差异均无统计学意义(P>0.05),见表1。
表1 三组患者年龄、病程、手术时间及术中出血量比较Tab.1 Comparison of age,course of disease,operation time and intraoperative blood loss among the three groups of patients±s
表1 三组患者年龄、病程、手术时间及术中出血量比较Tab.1 Comparison of age,course of disease,operation time and intraoperative blood loss among the three groups of patients±s
组别A 组B 组C 组χ2/F 值P 值例数33 43 31年龄(岁)54.44±6.03 57.13±6.74 54.79±5.24 1.737 0.183病程(月)39.80±14.13 36.73±10.62 38.83±11.21 0.512 0.601手术时间(min)128.40±10.28 124.41±12.36 130.83±9.28 0.601 0.551出血量(mL)207.40±33.26 213.53±36.75 206.67±28.38 0.078 0.925
1.3 手术方法患者经呼吸道插管全身麻醉。患者取俯卧位,头部使用头架固定,使患者颈部充分暴露。手术取常规后正中入路,逐层分离皮下组织和肌肉,分离椎板和棘突旁的椎旁肌,暴露注意保护C2 的棘突上肌肉附着点,逐层显露椎板及C3⁃C7 至双侧小关节突内缘,根据术中透视定位节段。咬除过长棘突至合适长度。从C2/3、C7/T1 切断棘上韧带及棘间韧带,咬除黄韧带,松解硬膜囊。根据患者症状选择症状较重侧为开门侧,使用高速磨钻在开门侧的关节突与椎板移行处开槽,预留一层非常薄的内皮层,然后使用椎板钳打开该内皮层。而后在铰链侧使用高速磨钻开槽,保留椎板内侧皮质。使用椎板开门钳轻柔的打开椎板,再用神经剥离子逐渐分离椎板下组织。对C4、C6 棘突打孔,然后测量所需Arch 板的规格,使用螺钉将Arch 板分别固定于C3、C5、C7 开门侧椎板及关节突上,并将C4、C6 棘突用丝线悬吊于门轴侧的关节囊上。将剥离的颈半棘肌缝合到C2棘突上。仔细止血冲洗伤口,放置引流管,逐层关闭切口,敷料覆盖固定。见图1-2。

图1 接受颈椎后路单开门微型钛板固定成形术患者的影像学资料Fig.1 Imaging data of patients undergoing posterior cervical single-door micro titanium plate laminoplasty
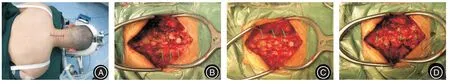
图2 颈椎后路单开门微型钛板固定成形术的手术步骤Fig.2 Surgical procedure of cervical single⁃door micro titanium plate laminoplasty
1.4 术后处理术后24 h 预防性使用抗生素抗感染,当引流量低于30 mL/24 h 时拔出引流管,嘱患者佩戴软质颈部护具适当下地活动,预防深静脉血栓形成。术后2 周拆除切口缝线,3~4 周视情况开始进行颈部肌群恢复性训练,预防颈后部伸肌群的萎缩。
1.5 评价方法与指标(1)术前数据:患者年龄、病程、日本骨科协会评分(Japanese Orthopaedic Association,JOA)、疼痛视觉模拟评分(visual ana⁃logue scale,VAS)、术前CT 和X 线片上所测椎板角度、颈椎活动度和C2⁃7 Cobb 角(图3)。(2)术中数据:手术时间和手术出血量。(3)术后数据:术后1周CT图像上的椎板开门角度、住院时间、术后1月及6月时所评估的VAS 评分、术后随访时JOA 评分、末次随访X 线片中测量患者C2⁃7 Cobb 角、颈椎活动度以及术后其他并发症发生率。在术前及术后的CT 上测量椎体横截面上两侧横突孔后壁连线与铰链侧椎板内侧缘所成角度,即为椎板角度。且每例手术均由科室主任医师主刀完成,且术中尽可能保证同一位患者各手术节段的开门角度一致。开门角度=术后复查CT 所测椎板角度(α)⁃术前CT 所测椎板角度(β)(图4),按照所测得每位患者掀开的椎板开门角度的平均值将患者分为A 组(<30°);B 组(30°~45°);C 组(>45°),患者神经功能恢复情况使用JOA 改善率来表示,改善率=(术后JOA 评分-术前JOA 评分)/(17⁃术前JOA 评分)×100%。

图3 颈椎活动度及C2~C7 Cobb 角的测量方法Fig.3 Measurement method of cervical range of motion and C2~C7 Cobb angle
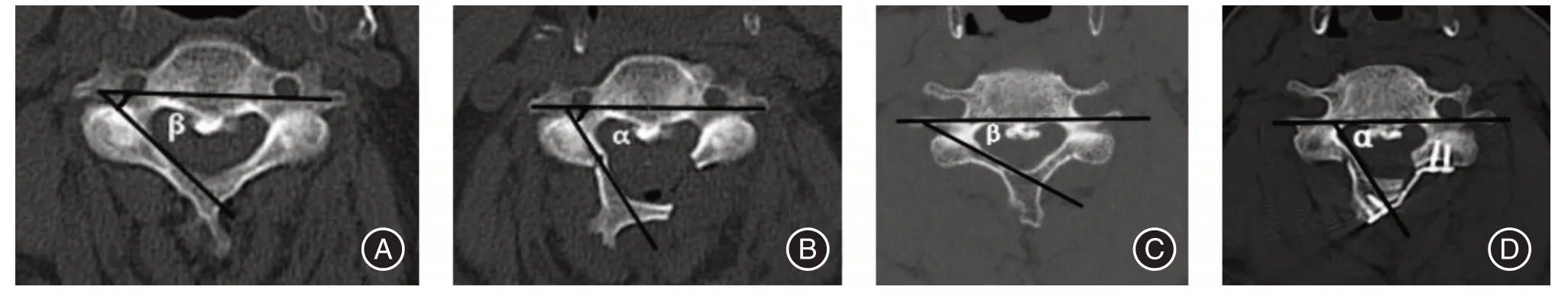
图4 颈椎后路单开门椎管扩大成形术椎板开门角度的测量方法Fig.4 The method for measuring the opening angle of lamina in cervical single⁃door micro titanium plate laminoplasty
1.6 统计学方法使用SPSS 24.0 统计软件进行统计学分析,计量资料以均数±标准差表示,计数资料采用例(%)表示。同组术前与术后计量数据进行配对t检验。进行方差齐性Levene 检验,若Levene 检验方差齐,采用单因素方差分析进行各组间总均值比较,然后采用独立样本t检验进行两两比较,若Levene 检验方差不齐,改用welch 检验进行总体均值比较,然后再采用Dunnett⁃t检验进行两两比较,P<0.05 为差异有统计学意义。
2 结果
2.1 三组患者临床疗效比较三组患者术前、术后JOA 评分及JOA 改善率相比差异均无统计学意义(P> 0.05)。但三组患者术后神经功能均较术前有较为显著的改善(术后JOA 评分较术前明显增高,P<0.05)。见表2。
表2 三组患者神临床疗效比较Tab.2 Comparison of the clinical efficacy of the three groups of patients ±s
表2 三组患者神临床疗效比较Tab.2 Comparison of the clinical efficacy of the three groups of patients ±s
注:表示与术前同组数据对比差异有统计学意义,*P<0.05
组别A 组(<30°)B 组(30°~45°)C 组(>45°)F 值P 值例数33 43 31术前JOA评分8.92±2.05 7.94±1.84 8.58±2.34 1.730 0.184术后JOA评分13.96±1.54*13.23±1.97*13.04±1.60*1.941 0.150 JOA 改善率(%)61.8±17.6 59.8±16.5 52.2±19.3 2.055 0.135
2.2 三组患者颈椎活动度及Cobb 角比较三组C2⁃C7 Cobb 角及颈椎ROM 比较差异均无统计学意义(P> 0.05);三组患者术后C2⁃C7 Cobb 角度及颈椎ROM 较术前均有明显下降(P<0.05)。见表3。
表3 三组患者颈椎活动度及Cobb 角比较Tab.3 Comparison of cervical spine range of motion and Cobb angle of three groups of patients ±s

表3 三组患者颈椎活动度及Cobb 角比较Tab.3 Comparison of cervical spine range of motion and Cobb angle of three groups of patients ±s
注:表示与术前同组数据对比差异有统计学意义,*P<0.05
组别A 组B 组C 组F 值P 值例数33 43 31术前C2~C7 Cobb 角(22.01±6.15)°(21.14±5.73)°(19.29±6.63)°1.264 0.288术后C2~C7 Cobb 角(15.68±5.36)°*(15.45±4.66)°*(14.37±5.17)°*0.484 0.618术前ROM(46.56±9.73)°(45.13±8.79)°(45.38±10.27)°0.175 0.840术后ROM(39.22±5.55)°*(38.10±6.46)°*(36.51±6.12)°*1.212 0.303
2.3 三组患者术后轴性疼痛程度比较三组患者术前VAS 评分相比差异无统计学意义(P>0.05),术后1月以及术后6 个月随访时的VAS 评分之间存在差异。所有患者术后1、术后6 个月VAS 评分对比,A、B 两组患者间相比差异无统计学意义(P> 0.05),C 组患者术后随访VAS 评分均显著高于其他两组(P<0.05)。
表4 三组患者术后轴性疼痛程度比较Tab.4 Comparison of postoperative axial pain degree of three groups of patients ±s
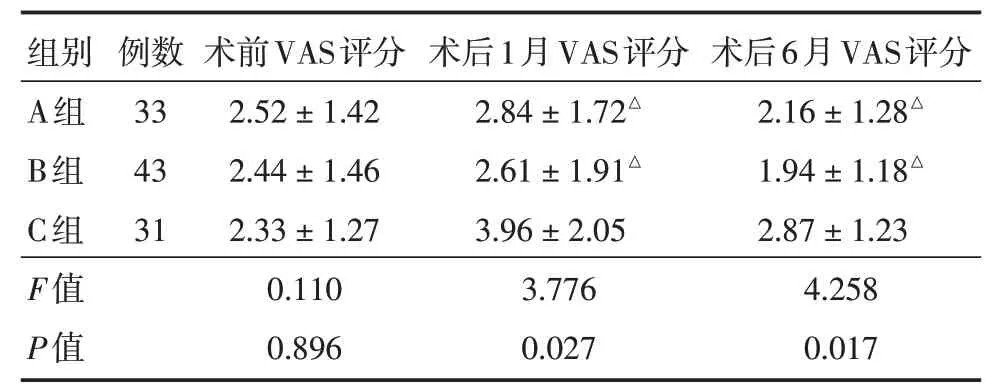
表4 三组患者术后轴性疼痛程度比较Tab.4 Comparison of postoperative axial pain degree of three groups of patients ±s
注:表示与同时期C 组数据对比差异有统计学意义,△P<0.05
组别A组B组C组F值P值例数33 43 31术前VAS评分2.52±1.42 2.44±1.46 2.33±1.27 0.110 0.896术后1月VAS评分2.84±1.72△2.61±1.91△3.96±2.05 3.776 0.027术后6月VAS评分2.16±1.28△1.94±1.18△2.87±1.23 4.258 0.017
2.4 三组患者的不良反应及随访情况术后三组患者均无硬脑外血肿及再关门的发生。B 组中一名70 岁老年男性患者于术后一月余发生迟发型脑脊液漏,行侧脑室⁃腹腔分流术,并使患者头部抬高30°,给与抗感染药物治疗,患者恢复良好。随访中,C5 神经根麻痹共有4 例,其中A 组1 例(3.0%)、B 组1 例(2.3%)、C 组2 例(6.4%),各组间C5 神经根麻痹发生率对比差异无统计学意义,发生神经根麻痹患者经过激素联合脱水药物及康复治疗后均恢复。
3 讨论
颈后路单开门椎管扩大成形术自上世纪60年代由HIRABAYASHI 等[5]提出以来,经过不断的改进与完善,现已广泛应用于治疗多节段颈椎管退变狭窄及后纵韧带骨化所造成的的多节段脊髓型颈椎病[6]。该术式可以扩大椎管前后直径,增加椎管有效容积,通过“弓弦效应”使脊髓向后漂移,解除对于脊髓的压迫,使脊髓血供得到改善,从而达到恢复神经功能的效果。而轴性症状(axial symptom,AS)是颈椎后路单开门成形术术后一种较为常见的并发症,其发生率为5.2%~61.5%,主要表现为颈项部和肩背部的疼痛、酸胀、无力、僵硬和活动受限等症状,在体格检查中有明显的压痛点和肌肉痉挛[7]。AS 分布较广,自头顶达耳后、枕下、颈后两侧、肩后部及肩胛肩区,并且呈节段性分布,与脊神经后支支配区相吻合,相邻皮节区彼此交叉、重叠,主要分布在C2、C3 和C6、C7 皮节支配区,严重的AS 经正规统的康复治疗和药物治疗均很难取得满意疗效,症状持续时间可长达10 余年,对患者的正常工作和生活造成严重影响,是影响颈椎后路手术患者满意度一大问题[8]。
关于轴性症状的发病机制,目前研究认为该症状的发生可能与颈部后伸肌群萎缩[9-10]、后方韧带复合体的损伤[11]、颈椎活动度下降[12]以及小关节突关节囊损伤等有关[13]。OKADA 等[14]认为保留颈椎后方骨性结构对称性可以在一定程度上减轻患者的轴性疼痛程度。LIU 等[15]和安忠诚等[16]的研究都指出,降低对小关节囊的过度牵拉及损伤可以降低术后患者术后轴性症状的发病率。另有学者报道称小关节囊被过度拉伸会激活疼痛感受器,这可能是颈后路手术开门角度过大后患者出现持续性颈部疼痛的原因[17]。FUJIBAYASHI等[18]发现颈部后伸肌群萎缩及肌肉力量的下降会显著提高患者术后轴性症状的发生率。但也有学者认为保留C2 及C7 棘突所附着的肌肉,如颈半棘肌、棘间肌、多裂肌等,要比保留颈部后伸肌群更为重要[19]。钟润泉等[20]指出保留C7 棘突的以及附着于棘突上的半棘肌的改良术式可以显著减轻轴性疼痛恢复所需的时间,而在颈后伸肌群的动力稳定性中,仅半棘肌占比就高达37%。此外,张为等[21]认为脊髓后移距离的增加会使C4、C5 神经根在骨性纤维管内受到过度牵拉从而导致症状明显且持续时间长的轴性症状。
上述文献从各方面解释了术后轴性症状发生的可能的影响因素。但轴性症状的严重程度与发生率和椎板开门角度之间的相关性至今未有定论。近几年的相关研究发现当到达一定椎板开门角度时即可为脊髓提供足够的空间并解除压迫,然而椎板开门角度过大则会导致术后并发症发生率的上升[22-24]。在同时拥有良好神经功能恢复和较低并发症发生率的椎板开门角度问题上,现今研究尚未给出答案。ZHANG 等[25]在其研究中推荐开门角度应在30°左右,而另外一项研究则建议椎板开门角度应处于45°~60°之间[26]。故本研究将患者分为A 组(< 30°);B 组(30°~45°);C 组(> 45°)三组。
本研究回顾性分析了2016年7月至2019年7月在我院行颈椎后路单开门微型钛板固定成形术患者107 例,对比发现三组患者一般资料差异无统计学意义;所有患者术后均获得了显著的神经功能恢复,但颈椎活动度及C2⁃C7 Cobb 角相较于术前均有较为显著的降低,上述两组数据相比较,三组间差异无统计学意义;术后1月时,开门角度较大的C 组患者的颈部VAS 评分(3.96 ± 2.05)分要显著高于A 组(2.84±1.7)分和B 组(2.61±1.91)分的评分;术后6月时的随访,C 组患者的颈部VAS评分(2.87±1.23)分仍显著大于其余两组VAS评分[A组:(2.16±1.28)分;B组:(1.94±1.18)分]。三组患者的术后疼痛出现时间已基本排除术后切口疼痛的干扰。造成上述结果的可能原因有:(1)开门角度过大导致颈后骨性结构不对称性增加;(2)开门角度过大过度牵拉小关节囊且小关节囊损伤率上升;(3)单开门椎板成形术会造成椎旁肌与椎板分离,从而引肌肉萎缩,椎板开门角度过大时对伸肌力量产生较为明显的影响;(4)开门角度增大导致脊髓后移距离增大,神经根受到在骨性纤维管中被牵拉,从而导致轴性疼痛。
综上述,颈椎后路单开门椎管扩大成形术能取得满意的神经功能恢复效果,但椎板的开门角度过大可能会引起患者术后颈部疼痛症状,将开门角度控制在45°以下可减轻轴性症状。但有研究[18]显示椎板开门手术角度小于15°会对神经功能恢复产生不良影响,笔者建议椎板开门角度控制在15°~45°之间,既可以获得良好的神经功能恢复又能减轻患者术后轴性疼痛程度,还可以避免开门角度过小而导致的并发症发生率的增加。本研究为回顾性研究,纳入样本量有限,且轴性症状发生机制较为复杂,难免会受其他无法避免的影响因素的干扰,需纳入更多样本进行进一步研究,并找到预防轴性症状发生的有效措施,使结论更有指导意义。
