妊娠期甲状腺功能减退产妇分娩及产科并发症的临床分析
2021-09-28郭艳
郭艳
(山西省临汾市翼城县人民医院,山西 临汾 043500)
0 引言
甲状腺功能减退(甲减)属于发病隐匿性疾病,多数患者在发病初期表现为无特异性症状,随着疾病的进展,逐渐表现出代谢功能下降、畏寒、乏力、表情呆滞、反应迟钝等特异性症状,严重患者甚至出现黏液性水肿昏迷[1]。其中妊娠期甲减属于特殊类型甲减疾病,由于胎儿自身生长的物质需求,会直接影响到孕产妇的机体指标,孕产妇无法适应甲状腺激素产生的应激反应,进而出现损害后代神经智力发育等不良妊娠结局。基于此,本研究将对妊娠期甲减产妇分娩及产科并发症进行临床分析,旨在为临床提供实践参考数据,实验报道结果如下。
1 临床资料
取2019年1月至2021年5月本院产科收治的40例妊娠期甲减患者作为观察组,取同期40例健康产妇作为对照组。观察组年龄为22~34岁,平均(28.73±2.15)岁;孕周31~37周,平均(34.42±2.14)周;对照组年龄为23~35岁,平均(28.45±2.51)岁;孕周 32~37周,平均(34.69±2.07)周。两组试验对象对比临床资料,结果显示差异无统计学意义(P>0.05)。
诊断标准:符合《成人甲状腺功能减退症诊治指南》[2]中关于妊娠期甲减诊断标准:患者表现出畏寒、乏力、手足肿胀感等特异性症状,轻度或早期患者可能表现为无症状,严重患者可能会出现黏液性水肿昏迷。经实验室检测:血清促甲状腺激素(TSH)>妊娠期参照值上限,血清游离甲状腺素(FT4)<妊娠期参照值下限,各地区妊娠期参照值及妊娠期(早、中、晚期)存在一定差异性。
纳入标准:(1)患者符合上述妊娠期甲减临床诊断标准;(2)试验对象均为首次单胎妊娠;(3)患者建立有完整的临床治疗及生育档案;(4)试验对象均对本研究知情,且愿意配合研究检查。
排除标准:(1)近期服用过甲状腺激素等治疗药物者;(2)甲状腺癌、亚临床甲减等相关疾病;(3)合并肝肾功能不全、免疫疾病、内分泌疾病者;(4)依从性差。
2 方法
2.1 治疗方法
两组均给予常规产妇护理指导,观察组需联合对症甲减治疗措施,首先进行营养物质摄入控制,减少脂肪摄入;再给予左甲状腺钠片(生产厂家:扬子江药业集团四川海蓉药业有限公司,国药准字:H20041605)治疗,初始剂量设置为50~100 μg/d,连续治疗2周后复查血清甲状腺功能指标,并调整服用剂量,每次增加12.5~25 μg,直到维持正常代谢为止。
2.2 检查方法
两组试验对象均需检测血清甲状腺功能指标,采用电化学发光免疫分析仪(型号:罗氏cobas e601)进行检测,检测指标包括TSH、FT4,检测时间统一设置为观察组治疗前、产后1周。操作如下:采集上述时间段的清晨空腹静脉血3 mL,进行离心分离处理获得血清,应用配套对应检测试剂盒进行检测。
3 观察指标
观察并记录两组不同时间段血清甲状腺功能指标(TSH、FT4)水平及产科并发症。产科并发症包括产后出血、胎膜早破、羊水栓塞、早产等情况。
4 统计学方法
使用SPSS 22.0统计学软件对研究结果数据进行统计分析,经t和χ2检验,P<0.05表示差异具有统计学意义。
5 结果
5.1 两组试验对象不同时间段甲状腺功能指标对比
观察组患者治疗前、产后1周TSH水平均明显高于对照组产妇、FT4水平均明显低于对照组产妇(P<0.05)。同时观察组产后1周TSH水平与治疗前相比明显下降,FT4水平明显升高(P<0.05),如表 1。
表1 两组试验对象不同时间段甲状腺功能指标对比( )

表1 两组试验对象不同时间段甲状腺功能指标对比( )
注:*表示观察组产后1周与治疗前对比,P<0.05。
分娩前(治疗前) 产后1周TSH(mIU/L) FT4(pmol/L) TSH(mIU/L)FT4(pmol/L))观察组 40 8.35±1.23 4.47±1.21 4.59±1.75* 10.03±1.25*对照组 40 2.41±0.67 12.79±1.45 1.86±0.62 13.45±1.58 t 26.822 27.863 9.300 10.736 P 0.001 0.001 0.001 0.001组别 例数
5.2 两组产科并发症发生情况对比
观察组产科并发症发生率明显高于对照组(P<0.05),见表2。
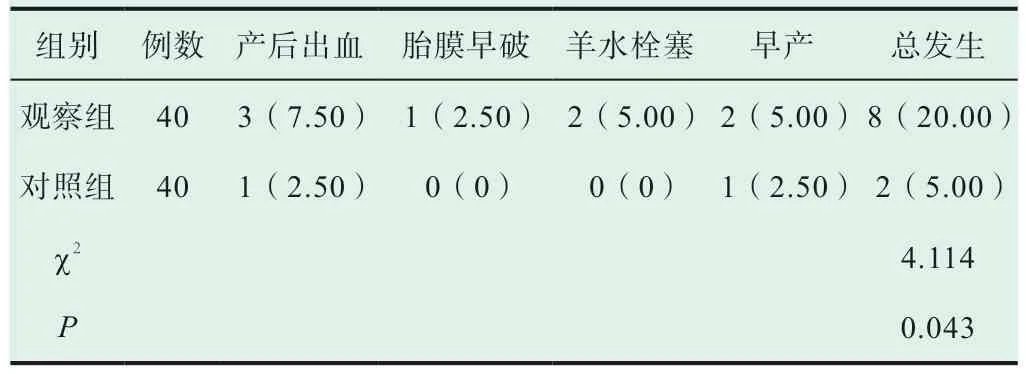
表2 两组产科并发症发生情况对比[n(%)]
6 讨论
甲状腺功能减退(甲减)属于临床常见代谢综合征,是由于甲状腺激素合成及分泌降低或组织作用减弱引起的全身代谢疾病,临床主要分为临床甲减与亚临床甲减[3]。美国国家健康与营养状况调查显示,12岁以上的普通人群中,TSH正常上限设置为4.5 mIU/L,临床甲减患病率达0.3%。我国十城市甲状腺疾病调查中,TSH正常上限设置为4.2 mIU/L,甲减患病率达1.1%。其中妊娠期产妇由于胎儿生长需求,属于高发病人群,但妊娠期出现的甲减症状较隐匿、无特异性症状,易被临床医护人员忽视,延误治疗进而产生不良妊娠结局[4]。因此有必要对妊娠期甲减对分娩及产科并发症进行分析,为临床筛查及治疗提供参考依据。
本研究结果显示,观察组患者治疗前、产后1周TSH水平均明显高于对照组产妇、FT4水平均明显低于对照组产妇(P<0.05)。同时观察组产后1周TSH水平与治疗前相比明显下降,FT4水平明显升高(P<0.05)。其原因在于妊娠期甲减患者会表现出体内甲状腺素缺乏、机体代谢障碍、自身免疫异常等症状,其相关激素水平也会出现明显波动,TSH水平会出现明显升高,FT4水平会明显下降,因此定期监测孕产妇体内甲状腺激素水平,可以及时筛查出甲减患者[5]。同时及时给予对症有效的治疗,可以改善甲状腺水平,降低不良妊娠结局。观察组产科并发症发生率明显高于对照组(P<0.05),其原因在于妊娠期甲减患者由于缺乏甲状腺激素,会出现明显代谢异常症状,进而抑制红细胞生成素合成、骨髓造血等甲状腺激素参与过程,增加产科并发症风险[6]。甲状腺激素不仅调节孕产妇机体代谢功能,更直接影响到胎儿的生长发育,妊娠早期胎儿的T4源自于母体,20周及以后,胎儿的甲状腺轴等组织才逐渐建立,直到晚期方才成熟,因此在整个妊娠期甲状腺激素水平均与胎儿的生长发育有着重要联系。
综上所述,妊娠期甲减易出现不良妊娠结局,产科并发症概率较高,因此临床需对孕产妇做好TSH、FT4水平功能检测,筛查高危妊娠产妇,及时给予对症治疗,改善甲状腺功能指标,降低产科并发症风险,进而改变不良妊娠结局。
