低体重对不同年龄重症患者短期临床结局的影响
2021-09-24邹志业何习斯文莎冯永文吴明
邹志业,何习斯,文莎,冯永文,吴明
深圳市第二人民医院(深圳大学第一附属医院)重症医学科,广东深圳 518035
中国重症监护医学的发展始于20世纪80年代[1],该学科给重症患者提供了有效的器官功能支持系统理论。自2003年发生严重急性呼吸综合征(SARS)疫情后,中国重症医学发展迅速,越来越多的重症患者得到了重症监护治疗[2]。低体重通常与营养状况差及不良的健康状况相关[3]。在重症患者中,体重指数(BMI)低可能使患者面临肌肉减少症及功能障碍的风险[4];肌肉减少症会影响患者的运动能力[5],功能障碍则可导致并发症高发且预后较差。一项Meta分析证实,患者的BMI与病死率之间存在“U形”或“J形”关联[6]。低体重患者不仅需要更高的医疗费用[7],而且预后更差。在成人外科危重症患者中,BMI<18.5 kg/m2是影响预后的独立危险因素[8]。在儿科监护病房中,低体重亦为患儿短期及长期预后不良的危险因素[4,9];而在不同年龄的成人重症患者中,低体重与预后关系的研究报道较少。本研究利用大样本量数据库探讨低体重对不同年龄重症患者28 d死亡及其他临床结局的影响。
1 资料与方法
1.1 数据库介绍 研究数据提取自在线国际数据库——Medical Information Mart for Intensive CareⅢ(MIMIC-Ⅲ),它是在美国国立卫生研究院(NIH)的资助下,由来自贝斯以色列女执事医疗中心、麻省理工学院、牛津大学及麻省总医院的急诊科医师、重症科医师、计算机科学专家等共同建立的,包含2002-2011年Beth Israel Deaconess医疗中心重症监护室(ICU)患者的数据。为保护隐私,数据库中所有患者身份均被取消,不需要知情同意。
1.2 数据获取流程及许可 在完成合作机构培训倡议(CTCI)课程后,对数据库的访问获得了贝斯以色列女执事医疗中心及美国麻省理工学院附属机构审查委员会的批准;同时通过了保护人类研究参与者考试(证书编号:35951237),并获得了该数据库的下载及使用权。
1.3 纳入及排除标准 纳入标准:(1)年龄≥18岁;(2)在ICU停留时间超过24 h;(3)初始体重及身高数据均无缺失。排除标准:对于多次入住ICU的患者,只使用第一次入住ICU的数据。纳入符合上述标准的17 134例重症患者。
1.4 数据提取 从数据库中提取17 134例患者的人口统计学特征、基础疾病、生命体征、实验室检查结果及疾病严重程度评分等数据。所有实验室检查指标均提取患者入住ICU后首个24 h内产生的数据(即基线值),以及入住ICU期间的极值[即最大值(max)、最小值(min)]。
1.5 分组及临床结局 根据入住ICU时患者的年龄分成两组:低龄组(<65岁)7986例与高龄组(≥65岁)9148例。根据BMI分成两组:低体重组(BMI<18.5 kg/m2)458例与非低体重组(BMI ≥18.5 kg/m2)16 676例。临床结局:主要结局为28 d病死率;次要结局包括脓毒症、脓毒症休克与急性肾功能不全患病率,序贯器官衰竭评分(SOFA)、机械通气时间及ICU住院时间等。
1.6 统计学处理 采用Stata 15.1软件对数据进行统计分析。各变量异常值处理方式为删除数据框里99%以上及1%以下的数据。符合正态分布的计量资料以±s表示,组间比较采用独立样本t检验;不符合正态分布的计量资料以M(Q1,Q3)表示,组间比较采用Mann-WhitneyU检验。计数资料以例(%)表示,组间比较采用χ2检验。使用单因素logistic回归筛选变量,并将P<0.05的变量纳入多因素logistic回归分析。P<0.05为差异有统计学意义。
2 结 果
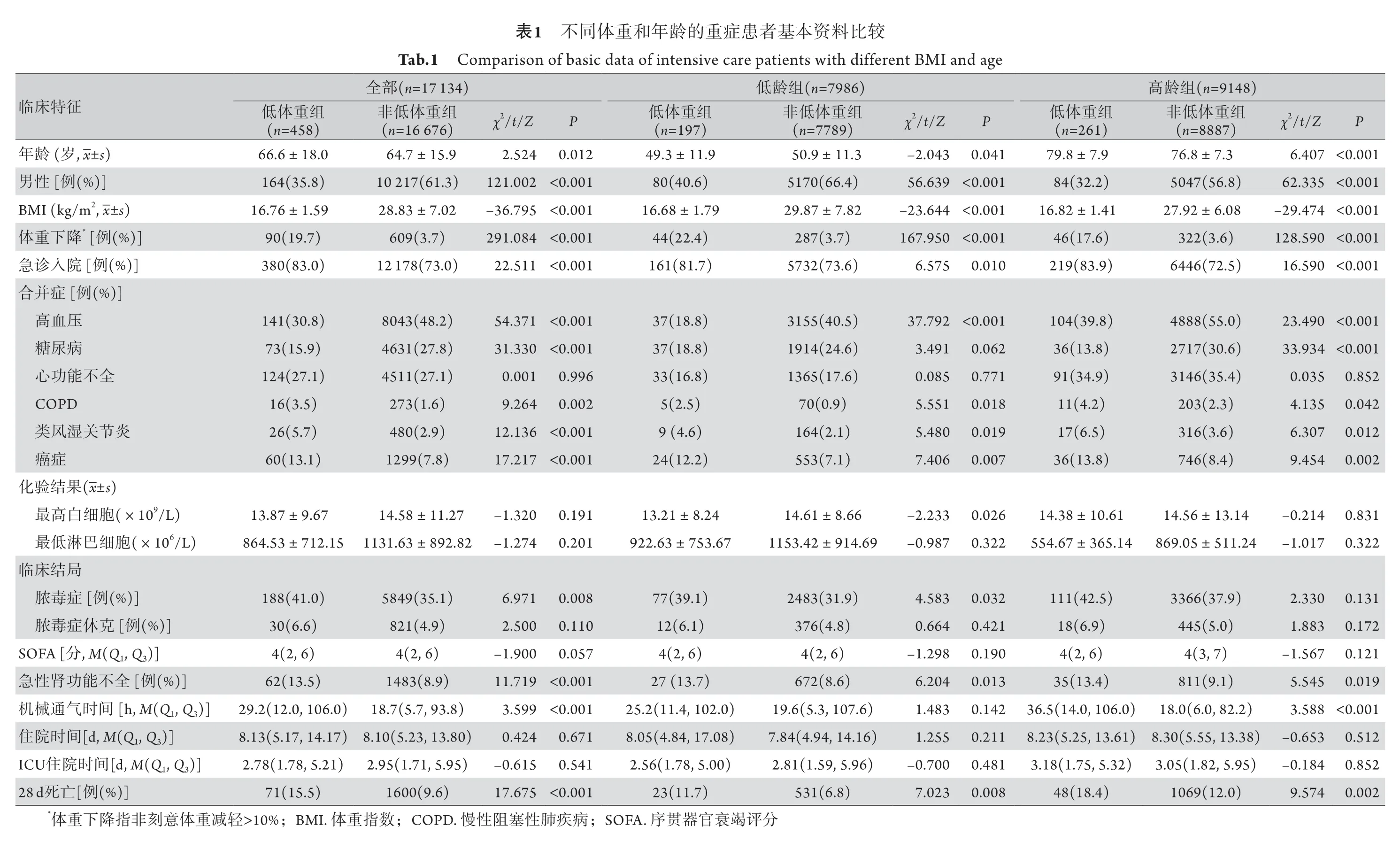
2.1 不同体重及年龄重症患者基本资料比较17 134例重症患者筛选流程见图1。对于全部17 134例重症患者,低体重组的年龄,近期体重下降及急诊入院比例,慢性阻塞性肺疾病(COPD)、类风湿关节炎及癌症、脓毒症、急性肾功能不全患病率,机械通气时间及28 d病死率均高于非低体重组,男性、高血压、糖尿病比例及BMI低于非低体重组,差异有统计学意义(P<0.05)。对于7986例低龄重症患者,低体重组的近期体重下降、急诊入院比例,COPD、类风湿关节炎、癌症、脓毒症、急性肾功能不全患病率及28 d病死率比例均高于非低体重组,男性及高血压比例、年龄、BMI及最高白细胞低于非低体重组,差异有统计学意义(P<0.05)。对于9148例高龄重症患者,低体重组的年龄,近期体重下降、急诊入院比例,COPD、类风湿性关节炎、癌症及急性肾功能不全患病率,机械通气时间及28 d病死率均高于非低体重组,BMI,男性、高血压及糖尿病比例低于非低体重组,差异有统计学意义(P<0.05,表1)。
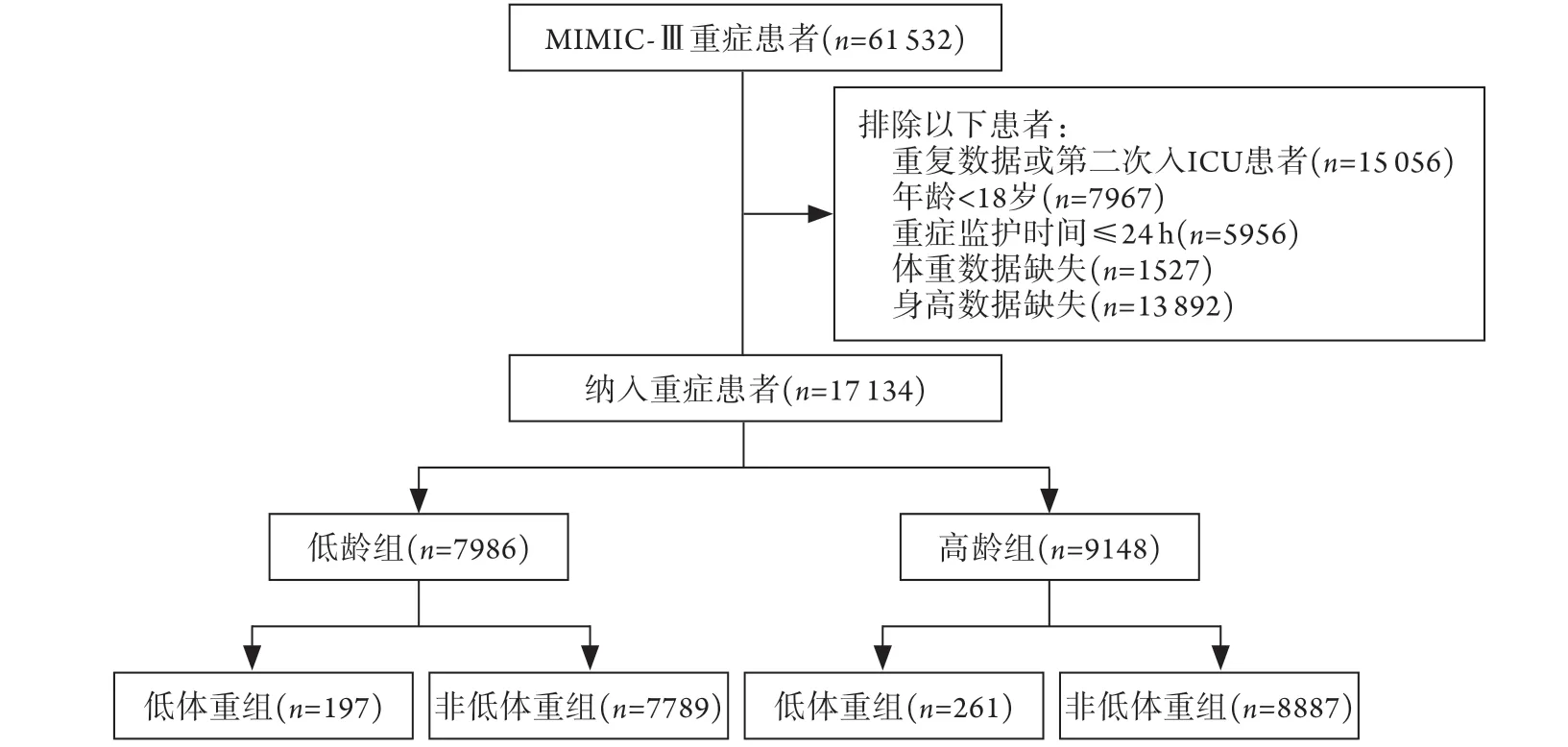
图1 MIMIC-Ⅲ数据库重症患者筛选流程图Fig.1 Flow diagram of screening subjects from MIMIC-ⅢMIMIC-Ⅲ. 重症患者医疗信息数据库
P<0.001<0.001<0.001<0.001 χ2/t/Z 6.407 62.335-29.474 128.590<0.001 16.590<0.001<0.001 0.852 0.042 0.012 0.002 23.490 33.934 0.035 4.135 6.307 9.454 0.831 0.322-0.214-1.017 0.131 0.172 0.121 0.019<0.001 0.512 0.852 0.002 2.330 1.883-1.567 5.545 3.588-0.653-0.184 9.574(n=9148)组(n=8887)重6.08 13.14体组低4(3, 7)龄非76.8±7.3 5047(56.8)27.92±322(3.6)6446(72.5)4888(55.0)2717(30.6)3146(35.4)203(2.3)316(3.6)746(8.4)14.56±869.05±511.24 3366(37.9)445(5.0)811(9.1)18.0(6.0, 82.2)3.05(1.82, 5.95)1069(12.0)组(n=261)(n=7986)高重1.41 10.61体低79.8±7.9 84(32.2)16.82±46(17.6)219(83.9)104(39.8)36(13.8)91(34.9)11(4.2)17(6.5)36(13.8)14.38±554.67±365.14 111(42.5)18(6.9)4(2, 6)35(13.4)36.5(14.0, 106.0)8.23(5.25, 13.61)8.30(5.55, 13.38)3.18(1.75, 5.32)48(18.4)0.041 P<0.001<0.001 0.010<0.001 0.062 0.771 0.018 0.019 0.007 0.026 0.322 0.032 0.421 0.190 0.013 0.142 0.211 0.481 0.008 χ2/t/Z-2.043 56.639-23.644 167.950<0.001 6.575 37.792 3.491 0.085 5.551 5.480 7.406-2.233-0.987 4.583 0.664-1.298 6.204 1.483 1.255-0.700 7.023较比料组(n=7789)7.82 8.66 914.69资体重本低287(3.7)70(0.9)164(2.1)553(7.1)376(4.8)4(2, 6)672(8.6)531(6.8)基组非50.9±11.3 5170(66.4)29.87±5732(73.6)3155(40.5)1914(24.6)1365(17.6)14.61±2483(31.9)者龄1153.42±19.6(5.3, 107.6)7.84(4.94, 14.16)2.81(1.59, 5.96)分患评症竭重衰的1.79 8.24官龄组(n=197)器年贯(n=17 134)低80(40.6)重体44(22.4)37(18.8)37(18.8)33(16.8)5(2.5)9 (4.6)24(12.2)77(39.1)12(6.1)4(2, 6)27(13.7)23(11.7)和低49.3±11.9 16.68±161(81.7)13.21±重922.63±753.67 25.2(11.4, 102.0)8.05(4.84, 17.08)2.56(1.78, 5.00)体同;SOFA. 序不P 0.012 0.996 0.002 0.191 0.201 0.008 0.110 0.057 0.671 0.541病疾1<0.001<0.001<0.001<0.001<0.001<0.001<0.001<0.001<0.001<0.001肺表Tab.1 Comparison of basicdata of intensivecare patients with differentBMIandage χ2/t/Z 2.524 121.002-36.795 291.084<0.001 22.511 54.371 31.330 0.001 9.264 12.136 17.217-1.320-1.274 6.971 2.500-1.900 11.719 3.599 0.424-0.615 17.675性塞阻性组(n=16 676)重7.02 11.27 892.82体低部非64.7±15.9 609(3.7)8043(48.2)4631(27.8)4511(27.1)273(1.6)480(2.9)1299(7.8)5849(35.1)821(4.9)4(2, 6)1483(8.9)1600(9.6);COPD. 慢全10217(61.3)28.83±12 178(73.0)14.58±1131.63±18.7(5.7, 93.8)2.95(1.71, 5.95)数指重组(n=458)重1.59 9.67 BMI. 体体低66.6±18.0 164(35.8)16.76±90(19.7)380(83.0)141(30.8)73(15.9)124(27.1)16(3.5)26(5.7)60(13.1)13.87±864.53±712.15 188(41.0)30(6.6)4(2, 6)62(13.5)29.2(12.0, 106.0)8.13(5.17, 14.17)8.10(5.23, 13.80)2.78(1.78, 5.21)71(15.5)>10%;轻减(%)]106/L)重(%)]体意[例刻非全(%)]炎109/L)(×[例[h, M(Q1, Q3)]指(%)]* [例胞(%)](%)]胞(×[d, M(Q1, Q3)], x±s)细(%)][例克节全不间(%)]降间巴细[例休不, M(Q1, Q3)]下能时[d, M(Q1, Q3)]关时征[例湿降[例[例压院果病能(x±s)白淋局症症功气间重特(岁下入症血尿功风症结高低结毒毒肾通时院亡床龄性重诊并高糖心COPD类癌验最最床脓脓性械院*体临年男BMI (kg/m2, x±s)体急合化临SOFA[分急机住ICU住28 d死
2.2 Logistic回归分析重症患者28 d死亡的危险因素
以28 d死亡为因变量(死亡=1,存活=0),分别以年龄(高龄=1,低龄=0)、性别(男性=1,女性=0)、体重(低体重=1,非低体重=0)、体重下降(有=1,无=0)、入院方式(急诊入院=1,其他=0)、高血压、糖尿病、心功能不全、COPD、癌症、急性肾功能不全、脓毒症、脓毒症休克(均为有=1,无=0)、SOFA评分、最高白细胞、最低淋巴细胞(均为连续变量)为自变量进行单因素logistic分析,结果显示高龄、低体重、体重下降、急诊入院、心功能不全、COPD、癌症、SOFA评分、急性肾功能不全、脓毒症、脓毒症休克、最高白细胞和最低淋巴细胞均为死亡的影响因素。将上述影响因素纳入多因素logistic分析,因为急性肾功能不全与SOFA评分、脓毒症与脓毒症休克等变量有多重共线性问题,根据对logistic模型影响的大小,最终只纳入SOFA评分与脓毒症休克,另外,COPD纳入多因素分析后也显示出多重共线性问题,且其对最终模型影响小,故将其排除。最后结果显示,癌症及SOFA评分高为重症患者28 d死亡的独立危险因素(表2)。
2.3 体重与年龄的交互效应 根据表2结果,采用logistic多元回归分析方法调整P<0.05及有临床意义的变量(性别、糖尿病、心功能不全、癌症、SOFA评分及脓毒症休克)后,相对于非低体重的低龄组,低体重低龄(OR=1.77,95%CI 1.24~3.14,P=0.004)、非低体重高龄(OR=1.84,95%CI 1.64~2.08,P<0.001)及低体重高龄(OR=2.95,95%CI 2.09~4.17,P<0.001)均为重症患者28 d死亡的危险因素(图2)。
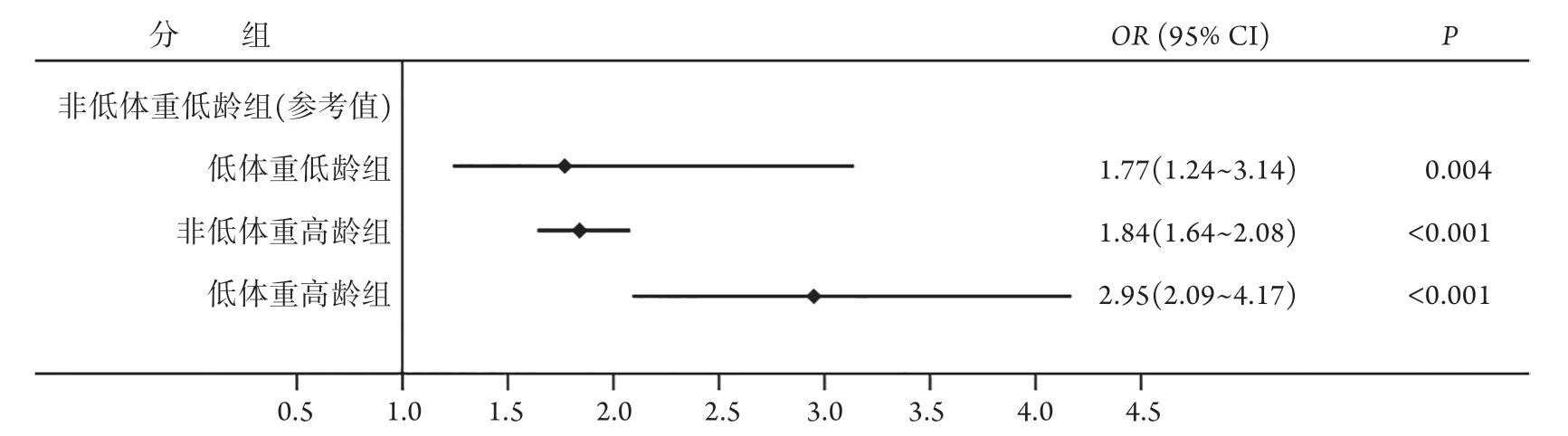
图2 重症患者体重与年龄的交互效应Fig.2 Interaction between weight and age of intensive care patients
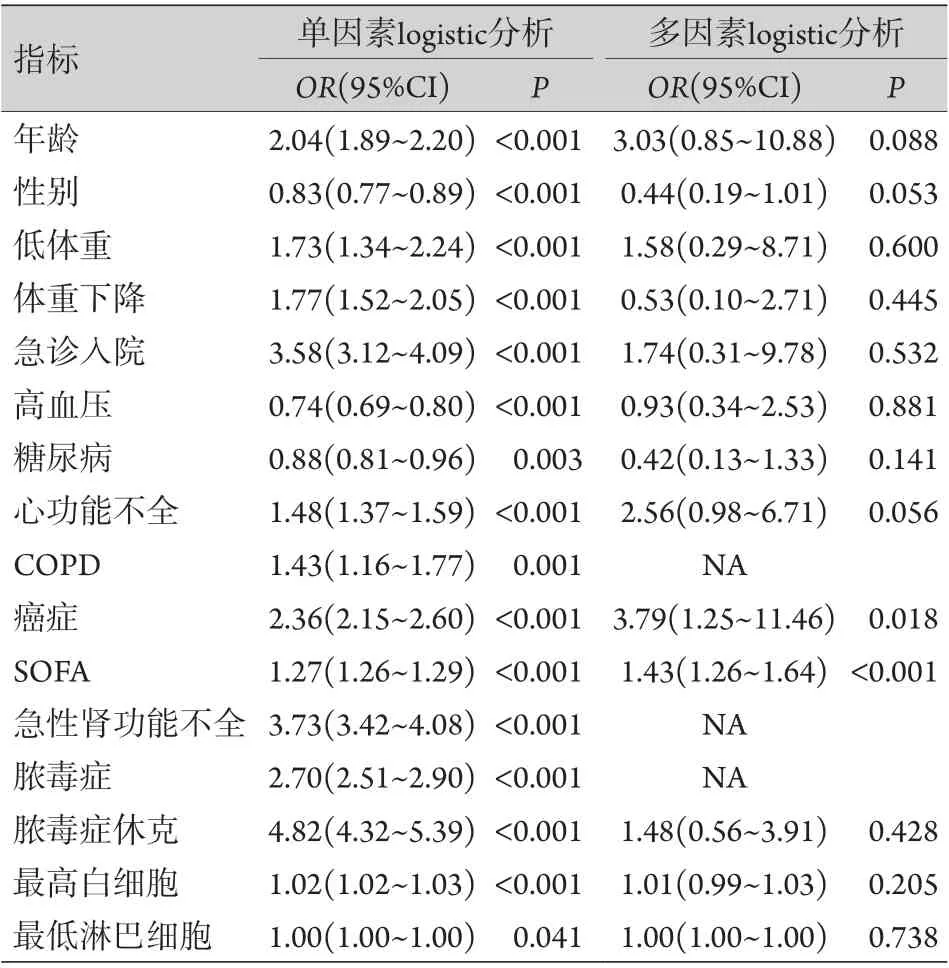
表2 单因素及多因素logistic回归分析重症患者28 d死亡的影响因素Tab.2 Univariate and multivariate logistic regression analysis of influencing factors of 28-day mortality of intensive care patients
3 讨 论
随着重症医学的发展,重症患者得到重症监护及治疗的比例越来越高,对重症疾病危险因素的研究也越来越多[10]。虽然体重过轻的人群较以前减少[11],但体重过轻患者仍是住院的高危人群[3]。Rajala等[12]对722例80岁以下患者进行的前瞻性纵向队列研究发现,体重过轻(BMI<18.5 kg/m2)的成年人死亡率增高。Gupta等[8]对793例外科手术患者进行分析也发现,与正常体重的患者相比,体重过轻成年人的手术病死率高。Luchsinger等[13]使用Medicare数据集分析也得出,低体重的老年人住院相对风险增加了1.22(95%CI 1.1~1.4)倍。Locher等[14]进行了一项纵向研究,发现平均年龄为75.3岁的983例体重过轻患者的3年死亡率高于BMI较高者。本研究对大样本量的重症患者进行分析,结果显示与非低体重的低龄组患者相比,低体重低龄、非低体重高龄及低体重高龄均为重症患者短期死亡的独立危险因素。因此,低体重是不同年龄重症患者短期死亡的危险因素。
低体重患者的其他临床结局也相对较差。Takahashi等[3]对21 019例60岁以上人群进行回顾性研究发现,BMI<18.5 kg/m2者在一年内住院的风险是BMI≥18.5 kg/m2者的1.6倍。本研究的全队列及各年龄亚组结果均显示,低体重组急诊入院的比例均明显高于非低体重组。有研究发现,体重减轻可以改善肥胖或超重患者的预后[15],但患者体重下降至低体重是全因死亡、癌症死亡及心血管死亡的一个重要预测因素[16]。本研究行单因素logistic分析也发现体重下降是重症患者28 d死亡的危险因素。横断面调查研究显示,在发展中国家6个月~15岁的低BMI儿童中,寄生虫感染的患病率较高[17]。在美国,2~19岁的体重过轻儿童及青少年接受骨科手术时,手术部位感染的发生率也较高[18]。很多研究已经证实,低体重患者更易发生感染[19]。本研究亦显示,低体重患者的脓毒症患病率更高。体重与血压相关,低体重患者的高血压患病率低[20],与本研究相符。脓毒症3.0诊断标准中规定脓毒症患者的目标血压≥65 mmHg[21],而对于低体重的脓毒症患者,其目标血压是否与肥胖患者一样,尚需要进一步探讨。有研究表明,在低体重的婴幼儿或儿童中,机械通气时间会更长[22-23]。Budweiser等[24]研究发现,随BMI下降,肺功能减弱。本研究亦证实,低体重重症患者的机械通气时间明显长于非低体重患者。另外,本研究还观察到低体重患者的肾功能不全发生率更高。
重症患者的低体重会影响预后,考虑与以下原因有关:(1)营养不良是低体重的重要原因,在儿童重症监护室中很常见[25]。根据欧洲肠外肠内营养学会(ESPEN)2015年发表的关于营养不良的专家共识,BMI<18.5 kg/m2可诊断为营养不良[26]。营养不良的患者通常表现为体重低、厌食、肌肉及脂肪消耗、能量储备低及对压力的代谢反应紊乱[27]。这些临床特征与患者的病情重、机械通气时间长有密切关系。Sahebjami等[28]研究发现,低体重患者的呼吸困难程度比正常体重者严重,其机制可能与呼吸肌力量及耐力受损,从而引起呼吸肌功能障碍有关。(2)低体重通常是由某些长期的慢性疾病引起的。早在20世纪70年代,就有关于COPD与低体重关系的报道,随着研究的深入,发现COPD并不仅是肺部炎症与结构的重建,而是一种全身性疾病[29]。本研究也证实,低体重组患者的部分基础疾病(COPD、类风湿关节炎等)发病率明显高于非低体重组,提示某些慢性病在体重过低患者中可能起着重要作用。(3)体重急剧下降与肿瘤相关的恶病质有关[30]。食欲下降伴体重减轻在癌症患者中很常见[31]。然而,恶病质患者的体重明显减轻不能完全归因于热量摄入不足,经口摄入不足并发于复杂性代谢异常,后者可导致基础能量消耗增加,最终因骨骼肌消耗而使体重降低。单纯饥饿的特征是热量缺乏,可由恰当的喂养逆转,而恶病质患者的体重减轻不能通过积极喂养而充分治疗。本研究也发现低体重患者的肿瘤比例远高于非低体重患者。
综上所述,低体重是不同年龄重症患者短期死亡的危险因素,其不良预后可能与低体重患者人群中癌症患病率高、病情重及机械通气时间更长有关。
