无痛分娩技术在初产妇自然分娩中的应用效果及对妊娠结局的影响研究
2021-09-18王玉姣
王玉姣
山东省菏泽市立医院妇产科,山东菏泽274000
分娩是胎儿与母体进行分离成为独立个体的一个非常重要的生理过程,分娩方式分为自然分娩和剖腹产[1]。在胎儿发育正常,产妇各项指标都正常,符合自然分娩的条件,在医生和助产士的帮助下让胎儿自然经产道娩出[2]。如果胎儿过大、胎位不正、脐带绕颈、胎心微弱或者是产妇不具备自然分娩的条件,临床上会选择采用剖腹产手术将胎儿取出。剖腹产手术在情况危急下可以挽救母婴生命,但是手术创伤大,恢复时间长易出现并发症。初产妇面临生产时一方面是宫缩给产妇带来的痛苦,另一方面是产妇心理压力大,易出现焦躁、恐惧的不良情绪,不利于分娩的正常进行和泌乳时间[3-5]。随着人们生活水平的提高,选择无痛分娩技术可以减少初产妇疼痛感,提高自然分娩率。常用的麻醉药物是罗哌卡因,其麻醉效果好,且不良反应小。因此,该文选择2017年6月—2018年10月收治的82名初产妇作为研究对象,探讨椎管内麻醉无痛分娩对产程和分娩结果影响,现报道如下。
1 资料与方法
1.1 一般资料
选择该院收治的82名初产妇作为研究对象,随机数表分为对照组(n=41)和观察组(n=41)。观察组产妇年龄24~40岁,平均年龄(30.51±3.21)岁;孕周37~40周,平均孕周(37.96±0.63)周。对照组产妇年龄23~42岁,平均年龄(31.41±2.91)岁;孕周37.5~40.5周,平均孕周(38.56±0.63)周。两组产妇均为单胎,年龄及孕周均差异无统计学意义(P>0.05),具有可比性。该研究获医院伦理委员会批准,患者/家属均签署同意书。
1.2 纳入与排除标准
纳入标准:①符合分娩诊断标准,均为单胎、头胎、足月,均经超声检查确诊[6-7];②能严格遵循医嘱完成有关护理工作;③未合并其他心血管疾病[8]。
排除标准:①对麻醉药物有禁忌者或病历资料不全者[9];②糖尿病、高血压初产妇;③合并凝血功能异常、精神异常者[10]。
1.3 方法
当初产妇有临产症状后,观察产妇的宫缩及宫口开指情况,当宫口张开2~3 cm时,则说明进入产程活跃期,对产妇进行全方面的生命监测,密切关注胎心,若一切正常,对照组进行无麻醉分娩,指导产妇采取正确的仰卧姿势,两腿充分张开,膝盖弯曲,脚跟靠近臀部,指导产妇采用科学呼吸法,第二产程屏气用力,直到婴儿娩出。观察组给予无痛分娩技术,需要开通静脉通道,给予林格氏液静脉滴注,同时吸入氧气,进行麻醉,指导产妇左侧卧位姿势,双手抱双膝,下巴贴近膝盖,身体呈弯曲状。背部间隙打开,首先进行穿刺定位,然后在皮肤皮下组织韧带逐层浸润麻醉,以减少穿刺痛苦,选择L3~L4间隙进行穿刺。观察到脑脊液流出代表着穿刺成功,在穿刺成功后,要求患者迅速调整体位调整阻滞平面,使麻醉效果更显著。在蛛网膜下腔内注入0.5%的3 mL盐酸布比卡因(国药准字H50020018),在手术中根据产妇的疼痛程度和肌肉松紧度进行追加0.5%的5 mL盐酸罗哌卡因(国药准字H20050325)与3.5 μg/kg枸橼酸芬太尼(国药准字H20113508)。宫口全开后停药,待胎儿顺利分娩出后,进行缝合时继续给药,缝合结束后撤掉导管。如果产妇在手术过程中出现血压下降到正常值得20%以下,则需要给予静脉注射6~14 mg麻黄碱;如果患者出现心律下降的情况,则需要静脉注射0.3~0.5 mg阿托品。如果产妇在手术过程中出现血压下降到正常值得20%以下,则需要给予静脉注射6~14 mg麻黄碱;如果产妇出现心律下降的情况,则需要静脉注射0.3~0.5 mg阿托品。
1.4 观察指标
①观察两组妊娠结局比较。主要有初产妇分娩方式、分娩出血量、婴儿窒息情况[11]。②观察两组产妇产程。主要包括活跃期时间、第二产程时间、第三产程时间[12]。③观察两组产妇的首次泌乳时间、12 h内婴儿泌乳次数,排泄次数及睡眠时间。④对比两组的疼痛程度。
1.5 统计方法
2 结果
2.1 两组产妇妊娠结局比较
观察组婴儿窒息发生率为7.32%(1/41),低于对照组的19.51%(8/41),差异有统计学意义(χ2=4.493,P=0.031);观察组产妇出血量为(143.54±30.24)mL,低于对照组的(189.62±40.6)mL,差异有统计学意义(t=5.828,P<0.001)。观察组产妇的自然/助产分娩率高于对照组,剖腹产率低于对照组,差异有统计学意义(χ2=5.185,P=0.023),见表1。
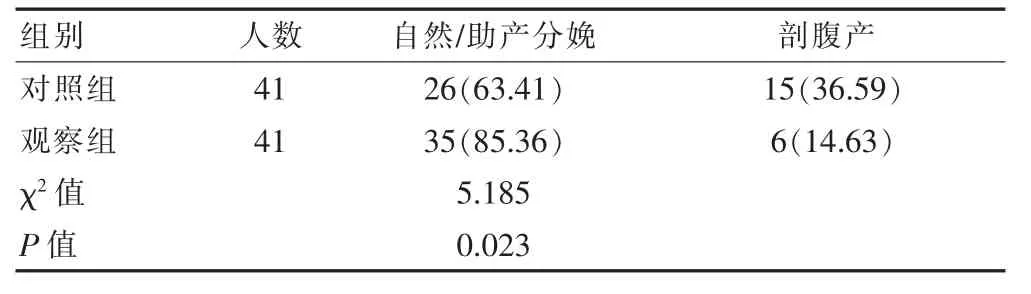
表1 两组产妇的妊娠结局比较[n(%)]
2.2 两组产妇产程比较
观察组产妇的总生产时间长于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组产妇产程比较[(±s),min]
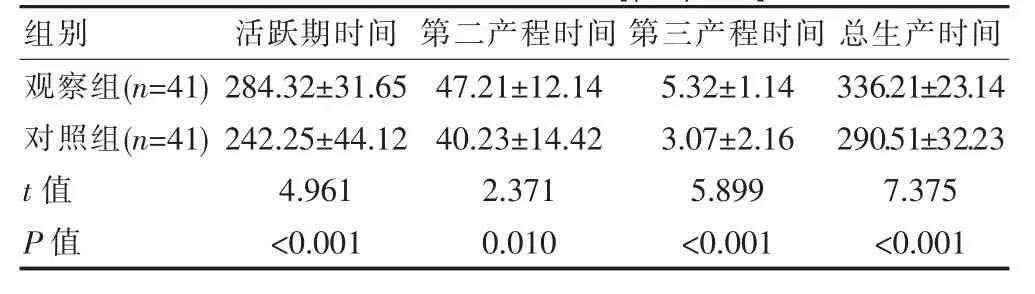
表2 两组产妇产程比较[(±s),min]
?
2.3 两组产妇泌乳时间及婴儿泌乳次数比较
观察组产妇的首次泌乳时间短于对照组,差异有统计学意义(P<0.05),观察组12 h内婴儿的泌乳次数、排便排尿次数、睡眠时间均高于对照组,差异有统计学意义(P<0.05)。见表3。
表3 两组产妇泌乳时间及婴儿泌乳次数比较(±s)
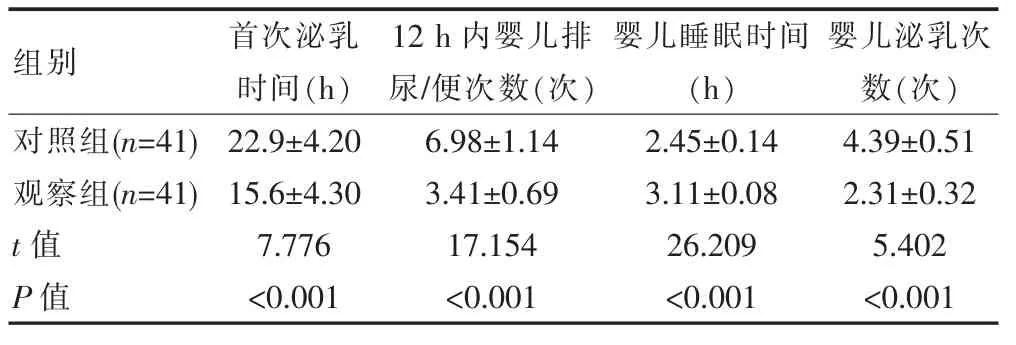
表3 两组产妇泌乳时间及婴儿泌乳次数比较(±s)
?
2.4 两组疼痛程度的临床指标比较
观察组无痛、轻微疼痛的人数要多于对照组,中度疼痛和重度疼痛人数均少于对照组患者,差异有统计学意义(Z=-6.049,P<0.05)。见表4
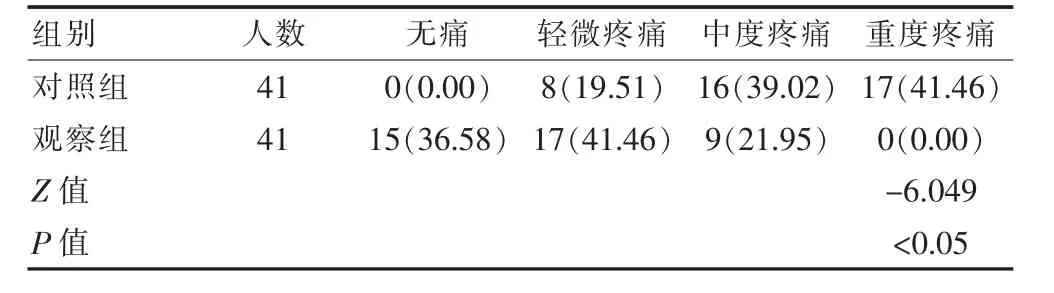
表4 两组产妇疼痛程度的临床指标比较[n(%)]
3 讨论
初产妇具备自然分娩的情况下,自然分娩是最为理想的分娩方式,对产妇损伤小,出血量少,且产后恢复快,并发症少。胎儿经产道分娩时肺功能得到锻炼,增加了婴儿抵抗力,头部受到挤压也有利于新生儿迅速正常呼吸。当母婴情况危急时进行剖腹产,可挽救母子生命。但是剖腹产手术对产妇的损伤较大,术中出血量大,产后恢复得慢,泌乳时间长,且易出现并发症。随着人们生活水平的提高,无痛分娩被广泛应用[13]。选择更安全、有效的麻醉方式是备受关注的问题,充分考虑麻药产生的不良反应,选择正确的麻醉方法,可以减轻产妇的疼痛度,保证母婴的生命安全,为手术的开展提供良好的条件。罗哌卡因是一种长效酰胺类局部麻醉药,和其他种类的麻醉药物作用一致。通过抑制神经细胞钠离子通道,进而阻断神经兴奋和传导,达到麻醉目的。蛛网膜下腔阻滞麻醉起效时间短,用药量少等特点,对中枢神经及心血管损伤小,且产妇的四肢可以活动,促进宫颈口张开。枸椽酸芬太尼也是一种镇痛剂,使用后产妇的血流动力平稳,能够保证产妇心肌氧气供应。无痛分娩技术中最常用的麻醉方式是硬膜外阻滞麻醉,具有麻醉效果好,起效快,可以提高自然分娩率,减少产妇的痛苦。国内学者[14]初产妇自然分娩患者为对象,随机数字表法分为对照组和观察组。对照组采用常规阴道分娩,观察组采用无痛分娩技术,结果表明:观察组产妇的自然/助产分娩率为88.41%,高于对照组66.17%(P<0.05);观察组产妇的剖腹产率23.14%、婴儿窒息率1.94%和出血量(158.94±28.51)mL均低于对照组(P<0.05),与该研究结果相符。该研究中,观察组产妇的自然/助产分娩率为85.36%,高于对照组63.41%(P<0.05);观察组产妇的剖腹产率14.63%、婴儿窒息率7.32%和出血量(143.54±30.24)mL均低于对照组(P<0.05);由此说明,硬膜外麻醉应用于无痛分娩中,可以提高分娩质量,促进产妇恢复,麻醉不会对心血管系统产生毒性,不会阻碍心脏传导,同时也不会对胎儿产生不利影响,初产妇在分娩过程中意识清醒,利于手术的顺利进行。国内学者比较了常规阴道分娩、无痛分娩产妇产程,结果表明:观察组产妇的总生产时间(325.98±33.11)min短于对照组(583.94±37.52)min,与该研究结果相符。该研究中,观察组产妇的总生产时间(290.51±32.23)min短于对照组 (336.21±23.14)min(P<0.05),说明硬膜外麻醉在无痛分娩过程中,会减弱产妇腹肌力量及下肢肌肉力量,从而降低产妇的产力,增加生产时间,但是不会影响自然分娩率而胎位不正、胎儿窘迫等情况是影响自然分娩率的原因。该研究中,观察组产妇的首次泌乳时间(15.6±4.30)h短于对照组(22.9±4.20)h(P<0.05),由此说明,产妇泌乳时间与疼痛指数呈负相关,疼痛指数越高,血浆泌乳素分泌越少,相反,疼痛指数越小,血浆泌乳素分泌越多。胎儿泌乳量足以满足成长需求时会提高睡眠时间,排泄次数也会增多。
综上所述,无痛分娩技术可以减轻初产妇的痛苦,提高自然分娩率,促进泌乳时间,保证母婴安全。
