19例军事飞行员肺大泡治疗及随访情况分析
2021-09-16王怀宇褚秋芳
黄 燕,刘 一,王怀宇,吴 科,褚秋芳,刘 颖
肺大泡系各种原因导致肺泡腔内压力增高,肺泡壁破裂,破裂的肺泡互相融合,在肺组织内形成的含气囊腔。随着高分辨CT在飞行员体检中的应用,飞行员检查出肺大泡较前增多,且多为胸部X线片检查未能发现的体积较小的肺大泡。普通人发现无症状肺大泡一般无需处理,而飞行员肺大泡可能在飞行环境下,由于内外压力的变化导致肺大泡破裂发生自发性气胸影响飞行安全[1]。目前国内外关于军事飞行员无症状肺大泡诊治及随访的研究报道较罕见,也无标准指南可借鉴。本研究拟通过回顾性总结分析近10年我中心收治的军事飞行员肺大泡患者的治疗、医学鉴定及随访观察过程,为军事飞行员肺大泡的治疗策略的制定及随访管理规范提供参考依据。
1 对象与方法
1.1 对象 2010年1月—2020年10月在空军特色医学中心住院的主要诊断为“肺大泡”的军事飞行员19例。排除标准:合并心脏病、神经系统疾病及恶性肿瘤等其他系统影响飞行的疾病。19例均为男性,年龄 23~54岁,飞行时间280~5 600 h。将19例飞行员肺大泡患者根据是否行手术治疗分为手术组及非手术组,手术组7例:歼击机5例,轰炸机1例,直升机1例;非手术组12例:歼击机4例,运输机2例,直升机4例,教练机2例。
1.2 方法 以胸部高分辨 CT 检查结果为诊断依据,结合病例资料及电话随访,分析统计各组飞行员年龄、飞行机种,飞行时间,身高、体质量、计算体质量指数(BMI)、吸烟史、肺功能、自发性气胸病史、手术史、地面观察时间、飞行鉴定、随访时间、随访期飞行时间、随访期肺大泡影像学变化。年龄及飞行时间均统计首次住院诊断“肺大泡”的数值。
1.3 统计学处理 应用SPSS 16.0软件对数据进行统计分析,计量资料以±s表示,2组间均数的比较采用t检验,2组间率的比较用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 一般情况 手术组与非手术组年龄、BMI、飞行时间、吸烟史比例差异无统计学意义(P均>0.05),手术组歼击机占比高于非手术组,但差异无统计学意义(P>0.05)(表1)。
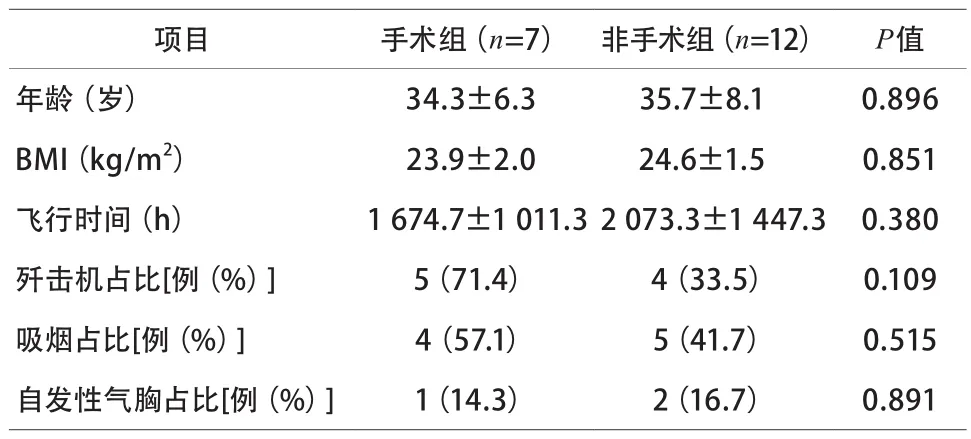
表1 手术组与非手术组一般情况及临床资料
2.2 临床表现及治疗情况 临床表现:手术组1例自发性气胸:直升机飞行员,飞行快速升降时发生自发性气胸;非手术组2例自发性气胸:歼击机及运输机飞行员各1例,均为地面状态下发生气胸。其余16例均无明显临床症状,为体检时肺CT检查发现。治疗情况:手术组:7例均采用微创胸腔镜手术,1例直升机飞行员因自发性气胸行胸腔镜手术,术后肺功能示轻度限制性通气功能障碍,其余6例均为预防性手术,术后复查肺功能正常,术后复查肺CT显示均肺大泡治愈,非手术组:歼击机及运输机飞行员各1例发生自发性气胸,行保守胸腔闭式引流治疗后好转,12例患者肺功能均无明显异常。
2.3 影像学特征 手术组肺大泡平均直径大于非手术组(P<0.05),手术组肺大泡直径>1 cm的占比高于非手术组(P<0.05)。2组肺大泡均多见于胸膜下,且多发、双侧及上肺多见,2组间胸膜下占比、多发占比、双侧占比及上肺占比差异均无统计学意义(P均>0.05)(表2)。
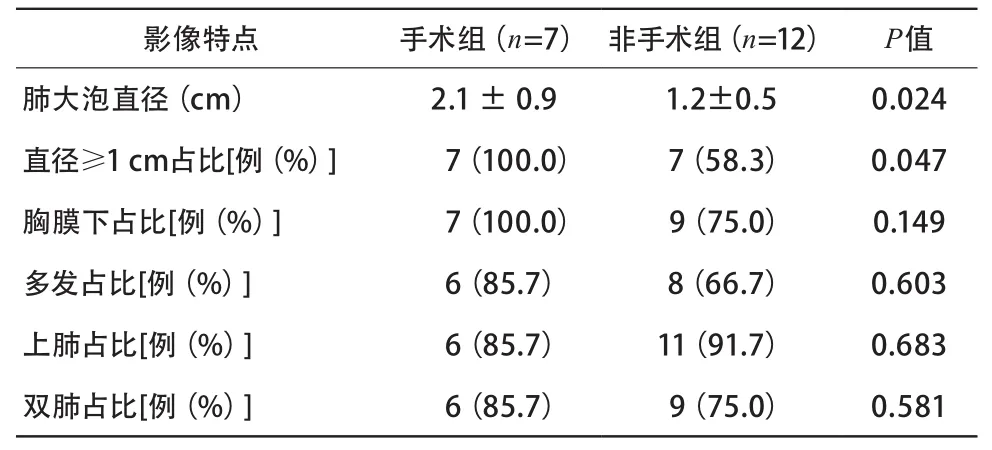
表2 手术组与非手术组肺影像学特征
2.4 地面观察、飞行鉴定及随访情况 地面观察:手术组:6例预防性手术后,地面观察2~3个月,1例自发性气胸术后,地面观察时间6个月。非手术组:地面观察时间0~24个月不等,部分直接双座机合格,无地面观察。飞行鉴定:手术组:术后飞行合格6例,1例直升机飞行员空中发生自发性气胸行胸腔镜手术治愈,术后因抑郁症停飞。非手术组:飞行合格3例,其中2例直升机飞行员,1例运输机飞行员,均为肺泡直径≤1 cm,且1例肺泡位于肺实质内,双座合格9例,其中4例歼击机飞行员,2例直升机飞行员,2例教练机飞行员,1例运输机飞行员,肺大泡均位于上肺胸膜下。手术组飞行员合格率85.7%(6/7)高于非手术组25.0%(3/12)(χ2=19.3,P=0.000)。随访情况:手术组随访时间2~26个月,手术后飞行时间20~470 h,非手术组随访时间3~86个月,发现肺大泡后飞行时间30~800 h,所有患者随访期间无自发性气胸发生,复查肺CT肺大泡均无显著变化。
3 讨论
2019年《美国空军特许飞行指南》规定:现役飞行员发生自发性气胸2次,肺CT发现有残留肺大泡,需通过胸腔镜手术根治方可申请特许放飞[2]。对于飞行员无症状肺大泡的处理国内外均无标准指南。军事飞行员肺大泡主要航空医学考虑是飞行时肺大泡破裂发生自发性气胸对飞行安全的影响。肺大泡破裂风险与多种因素有关,自发性气胸在不同年龄的发病率不同,90%自发性气胸发生于25岁以下,且多见于体型瘦高扁平胸的男性,可能与此类胸腔压力梯度及肺组织承受的压力较大有关[3]。40岁以上发病率小于10%[4],可能与年龄增大胸部脂肪组织增多及膈肌活动减少对于肺大泡的牵拉减少有关。长期吸烟史、既往有自发性气胸病史等均提示肺大泡破裂风险增加[5],另外,肺大泡体积,数目及发生部位等均与肺大泡破裂相关,体积大,多发且位于胸膜下的肺大泡破裂风险增高[6]。对于军事飞行员而言,飞行机种的不同,肺大泡破裂的风险也不同,歼击机由于高载荷及加压呼吸肺大泡破裂风险增加[7],且歼击机多为单座,所以国外军方有建议40岁以下的歼击机飞行员行胸腔镜下肺大泡根治术以消除飞行安全隐患[8]。
我中心目前对于军事飞行员肺大泡的处理以手术治疗及保守随访观察2种方式为主,本研究中手术组与非手术组年龄、飞行时间、BMI、吸烟占比均差异无统计学意义,2组患者平均年龄均低于40岁,且2组肺大泡均以位于上肺尖、胸膜下及双侧多见。手术组肺大泡直径均大于1 cm,平均直径大于非手术组,且歼击机占比高于非手术组。歼击机飞行员肺大泡体积大于1 cm,位于胸膜下,且双侧均有,提示肺大泡破裂风险较高,所以5例歼击机飞行员经充分评估后采用手术治疗以消除飞行安全隐患,本研究中手术组7例均采用微创胸腔镜手术,相比较于传统开胸术后创口较大,损伤胸壁肌肉及术后并发症易发等缺点,胸腔镜手术通过微小切口完成手术操作,损伤小,术后恢复快,并发症少。本研究中行手术治疗的7例飞行员,包括5例歼击机飞行员,复查肺CT显示肺大泡治愈,术后地面观察2~3个月,肺功能检查正常,除1例因心理原因停飞外,6例飞行鉴定合格。目前最长随访时间已达26个月,术后飞行时间最长470 h,无自发性气胸发生,复查肺大泡无进展。从本研究现有资料分析,胸腔镜治疗军事飞行员肺大泡,是一项安全有效的治疗手段,术后恢复时间及地面观察时间短,治愈后均飞行合格,有效地保证了部队战斗力,但目前病例数偏少。胸腔镜手术也有可能造成术后感染、胸腔粘连增厚等并发症,而且国外有研究统计胸腔镜治疗自发性气胸复发率较传统开胸手术高[9],所以胸腔镜治疗军事飞行员肺大泡的远期效果还需要积累更多的病例进一步评估。
本研究中未行手术治疗的12例,包括2名自发性气胸行胸腔闭式引流术的患者,平均年龄35.7岁,飞行鉴定双座合格占大多数,其中含4名歼击机飞行员。最长随访时间已86个月,随访期间安全飞行时间最长已达800 h,定期复查肺CT肺大泡均无进展。目前关于军事飞行员肺大泡未行手术治疗是否可以安全飞行的研究较少,韩国空军一项研究报道随访观察了46例经肺CT确诊的军事飞行员肺大泡患者,年龄均为40岁以上,包括39名快速喷气式飞机飞行员,大泡直径最大7.8 cm,随访时间 699~2 253 d,期间正常执行飞行任务,无一例发生自发性气胸,复查肺CT肺大泡无进展[10],这项研究提示40岁以上的肺部没有基础疾病的飞行员,包括快速喷气式飞机飞行员,发现肺大泡未行手术根治可以继续安全飞行。而本研究补充证实了40岁以下飞行员肺大泡保守观察安全飞行的可能性,但是目前关于军事飞行员肺大泡保守观察飞行安全性评估尚无统一标准,国外有建议行低压舱试验观察肺大泡在低压状态下有无变化,但低压舱试验很难全面模拟包括高载荷等空中各种复杂飞行环境,未来希望有更接近真实飞行环境的仿真模拟系统进行不同机种飞行员肺大泡的飞行安全性测试。
飞行员肺大泡的具体的形成原因及时间不明,建议将肺CT检查列入飞行员常规体检项目,特别是歼击机飞机改装体检时,以避免漏检所造成飞行安全隐患及后续停飞所造成的战斗力受损。
本研究纳入的19例,除3例自发性气胸以外,发现肺大泡前均正常飞行,发现后从保证飞行安全的角度,均停飞地面观察,地面观察时间长短不等,缺乏统一的规范管理,手术治疗的指征把握主要以经验判断为主,存在一定的主观因素,未行手术治疗的飞行鉴定以双座合格为主,一定程度上影响了部队的战斗力。根据现有研究结果及临床经验,本研究建议歼击机飞行员若肺CT发现肺大泡直径大于1 cm,双侧多发,且位于胸膜下,需行手术治疗以消除飞行安全隐患,其他机种飞行员肺大泡可根据具体情况先行随访观察。未来希望能根据飞行员肺大泡的个体情况,影像学表现、飞行机种结合精准生物力学分析制定明确手术指征、规范的地面观察、飞行鉴定及随访管理制度,以最大程度保障飞行安全及部队战斗力。
