腹腔妊娠1例及文献复习
2021-09-15许倩欣谢杏美连静丽杨颖郭晓玲通信作者
许倩欣,谢杏美,连静丽,2,杨颖,郭晓玲,2(通信作者*)
(1.暨南大学附属第一医院,广东 广州 510000;2.佛山市妇幼保健院,广东 佛山 528000)
1 病例分析
患者,女,25 岁,G1P0。因“停经1月余,下腹部疼痛4小时余”2020年08月02日入院。平素月经欠规律,经色量正常,无痛经。LMP: 2020-06-27。患者于2020-08-01早上开始出现上腹中部疼痛,后转移至左下腹疼痛。后自行验早孕试纸阳性。遂到我院就诊,我院行尿妊娠试验结果为阳性,B超结果提示:(1)子宫增大,宫内未见典型孕囊。(2)左附件区不均质占位病变,性质待查。(3)盆腔积液。查血人绒毛膜促性腺激素( human chorionic-gonadotropin,hCG)981.22mIU/mL,孕酮25.61ng /mL。遂以“左侧附件占位,考虑异位妊娠”收入院治疗。入院查体:血压 101 /54mm Hg,腹软,四肢活动可。专科检查:外阴正常,阴道通畅,分泌物稍多,无异味;宫颈柱状上皮外翻样改变,子宫颈举痛阳性,子宫大小正常,左侧附件压痛、反跳痛阳性,右侧附件未触及异常、无压痛。血红蛋白 125g /L。考虑患者生命体征平稳,暂予观察和监测血 hCG及孕酮。1d后患者突然左下腹痛加剧,急查B超提示:(1)子宫增大,宫内未见典型孕囊;(2)左附件区不均质占位病变,性质待查(未排除黄体破裂);(3)盆腔少量积液。复查血 hCG 3 254.03mIU/mL,孕酮34.82ng/mL。3d后再次复查血 hCG 5 166.36mIU/mL,孕酮27.71ng/mL。复查妇科彩超:子宫呈前位。形态轮廓正常。子宫切面内径53mm×53mm×63mm,体积增大,实质回声均匀,未见占位病变。内膜厚26mm,居中,团块状,内回声不均。CDFI:见星点状血流信号。宫内未见典型孕囊。左卵巢旁见一不均质回声包块,大小约26mm×24mm×26mm,内见孕囊样回声。CDFI:见星点状血流信号。右附件区未见液性暗区。子宫直肠陷窝液性暗区约16mm,腹腔未见液性暗区。子宫动脉血流未见明显异常。提示:(1)子宫增大,内膜增厚,宫内未见典型孕囊。(2)左卵巢旁部均质占位病变,结合临床考虑宫外孕待排。结合患者病史、体查及辅助检查,目前诊断为:左附件占位(异位妊娠?),B超提示盆腹腔积液,异位妊娠破裂内出血可能性大,有明确手术指征,遂急诊行腹腔镜下异位妊娠病灶清除术。术中见:子宫常大,表面光滑。盆腔内可见暗黑色积血,约100mL,吸引器吸净积血,见左侧大网膜处有直径约3cm的包块呈暗黑色(图1),且大网膜和左侧输卵管粘连,左侧卵巢见增大的黄体。右侧输卵管系膜可见直径大小月1cm的囊肿样组织,右侧输卵管及卵巢形态未见异常。行腹腔镜下腹腔妊娠病灶清除+右侧输卵管系膜囊肿剔除术+盆腔粘连松解术。手术经过顺利,取出组织送病理检查,患者清醒后安返病房。术后2d,复查血hCG 1025.86mIU/mL,孕酮13.12ng/mL。病理回报:异位妊娠病灶可见少量绒毛组织和输卵管组织,符合异位妊娠;系膜囊肿组织为副中肾管囊肿。门诊随访3周后至血hCG正常。
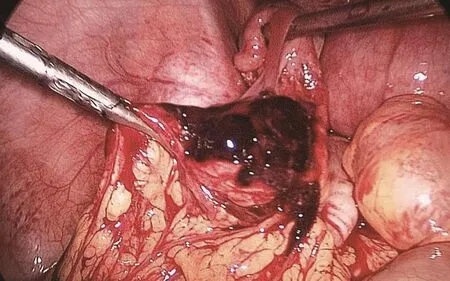
图1 大网膜处见暗黑色异位妊娠病灶
2 讨论
异位妊娠(ectopic pregnancy,EP)是指受精卵在子宫体腔以外的部位着床,其发生率为1%-2%,90%的异位妊娠为输卵管妊娠,腹腔妊娠(abdominal pregnancy,AP)仅占异位妊娠的1%[1]。AP是指妊娠囊位于输卵管、卵巢、阔韧带以外的腹腔内妊娠,是一种罕见的异位妊娠,发病率为 1:10 000~1:30 000,对母儿生命威胁极大[2]。AP可分原发性和继发性。原发性AP指受精卵直接种植于腹膜、肠系膜、大网膜、盆壁、肠管、直肠子宫陷凹等处。继发性AP常发生在输卵管妊娠流产或破裂后,偶可继发于卵巢妊娠或子宫内妊娠但子宫存在缺陷破裂,导致胚胎落入腹腔[3]。腹腔妊娠的病因复杂,至今尚未定论,根据文献报道,腹腔妊娠的病因主要包括输卵管子宫的发育不良或功能异常,之前有盆腔或输卵管感染,辅助生殖技术或人工流产史[4-5]。近年来,异位妊娠的发生年龄逐渐年轻化。该病例中,患者为初次自然受孕妊娠,无附件及盆腔感染史,无异位妊娠史,无手术史,腹腔镜下见左侧大网膜处有暗黑色包块,大网膜和左侧输卵管粘连,最后病理结果回报示异位妊娠病灶可见少量绒毛组织和输卵管组织,结合分类及诊断标准,此病例应诊断为继发性腹腔妊娠。一些文献报道,女性在异位妊娠时的子宫内膜厚度要薄于正常妊娠的,输卵管妊娠者血清β-HCG和孕酮水平均低于正常妊娠者,故子宫内膜厚度、血清β-HCG及孕酮水平均可作为异位妊娠,尤其是输卵管妊娠的初步评定指标[6,7]。而本病例患者一开始的阴道超声提示宫内外均未见孕囊,内膜厚,且血hCG逐渐升高,孕酮偏高。根据本病例患者的特殊性,子宫内膜增厚及孕酮一直较高,不符合异位妊娠常见类型输卵管妊娠的诊断,考虑异位妊娠诊断不明确,不排除胚胎着床不良及生化妊娠可能,遂未在入院时立即行腹腔镜手术探查。腹腔妊娠比输卵管妊娠危险性更高,目前尚无统一治疗标准[8]。对于早孕期腹腔妊娠患者,治疗手段主要包括腹腔镜手术治疗和保守治疗。保守治疗方法有甲氨蝶呤(methotrexate,MTX)肌肉注射、MTX 局部用药或两种用法结合。病情稳定,无明显腹腔内出血征象的腹腔妊娠患者可考虑保守治疗。已经有文献报道采用保守治疗成功治疗早期腹腔妊娠[9],但保守治疗存在不能吸收坏死的胚胎组织和凝血块的不良作用。腹腔镜手术则较为直观,便于腹腔探查中发现腹腔妊娠的种植部位和清除胚胎组织,故腹腔妊娠一经确诊,多以手术治疗为主。文献研究表明腹腔镜手术有缩短患者手术时间及住院时间,降低不良情况发生率,提高治疗效率的优势[10]。当然,腹腔镜也存在一定的局限性,若患者盆腹腔粘连严重,腹腔镜操作起来相对困难。因此,应根据患者具体情况制定个体化治疗。
综上所述,异位妊娠是危及育龄女性生命的疾病之一,且罕见部位异位妊娠的存在,易被漏诊或误诊。通过学习此病例及回顾相关文献,提醒我们在临床上应重视异位妊娠,尤其是特殊部位的异位妊娠,应及时、尽早地发现病情变化,并给予安全有效的治疗,从而避免出现严重的并发症甚至死亡。
