经皮微创与开放式椎弓根钉内固定治疗 脊椎骨折的效果对比
2021-09-13蒋俊锋
蒋俊锋,王 强
(宜兴市人民医院骨科,江苏无锡 214200)
脊椎骨折以胸腰椎骨骨折为主,且多由高空坠落、车祸等外源性暴力等因素所致,若不及时治疗,可对患者神经系统造成损伤,影响患者的生活质量。开放式椎弓根钉内固定为临床传统治疗脊椎骨折的方式,虽可对骨折部位进行复位固定,但创伤较大且术中出血量较多,不利于患者术后恢复[1]。随着微创技术的发展,经皮微创椎弓根钉内固定已逐渐应用于临床,其弥补了传统手术方式的不足,具有操作简单、创伤小的优势,可显著提高脊椎骨折患者术后的生活质量[2]。为进一步分析两种手术方式的差异,本研究旨在探讨经皮微创与开放式椎弓根钉内固定对脊椎骨折患者术后恢复情况的影响与安全性,现报道如下。
1 资料与方法
1.1 一般资料 回顾性分析宜兴市人民医院2018年10月至2019年10月收治的62例脊椎骨折患者的临床资料,按照治疗方法的不同将其分为常规组和微创组,每组31例。其中常规组患者中男性18例,女性13例;年龄25~65岁,平均(44.51±5.11)岁;胸椎骨折16例,腰椎骨折15例。微创组患者中男性17例,女性14例;年龄24~66岁,平均(45.19±5.21)岁;胸椎骨折14例,腰椎骨折17例。两组患者一般资料对比,差异无统计学意义(P>0.05),组间可进行对比。
纳入标准:符合《中国医师协会骨科医师分会骨科循证临床诊疗指南∶成人急性胸腰段脊柱脊髓损伤循证临床诊疗指南》[3]中的相关诊断标准者;所有患者均经MRI与CT等影像学检查确诊;患者均具有手术指征者;椎管矢状径1/3单节段椎体不小于椎管占位者等。排除标准:颈椎段骨折者;患有严重骨质疏松者;合并神经损伤者等。本研究已经院内医学伦理委员会批准。
1.2 方法 常规组患者采用开放式椎弓根钉内固定治疗,给予患者全麻,俯卧位,以伤椎为中心,后正中部位作手术切口,切开皮下软组织,剥离棘突双侧竖脊肌,充分暴露骨折椎段及上下相邻椎段棘突。经C型臂X线辅助,找准位置后,将椎弓根螺钉和预弯连杆置入,将受压部位脊椎逐渐撑开并固定,经X线确认固定效果,放置引流管,缝合切口,手术结束。
微创组患者采用经皮微创椎弓根钉内固定治疗,给予患者全麻,俯卧,在手术位置上下采用克氏针做好标记,于各标记点分别作纵向切口。经X线辅助,插入穿刺针尖,当穿刺针尖置于椎弓根投影外缘时,向内倾斜10°~15°,后置入椎弓根和穿刺针定位针,并对内固定深度经X线辅助确诊,调整方向,使其与椎弓根U形口方向一致。使用预弯连杆在同侧相邻切口间作深部肌肉隧道,置入连杆并固定,同时固定远端螺钉,拉伸复位骨折脊椎,采用X线确认复位效果后,固定近端螺钉,取下穿刺针,对切口进行冲洗、缝合,采用无菌敷料敷贴,手术结束。两组患者均于术后随访1年。
1.3 观察指标 ①统计两组患者围术期间各项指标,包括失血量、手术时间、住院时间、切口长度等。②对比两组患者术前与术后1、2 d血清肌酸激酶水平变化,分别采集两组患者空腹静脉血5 mL,离心(转速3 500 r/min)10 min后取血清,采用电化学发光法检测血清肌酸激酶水平。③对比两组患者术前与术后1年伤椎前缘高度百分比和Cobb角,分别采用X线检查伤椎及其上下相邻正常椎体的前缘高度与Cobb角,伤椎前缘高度百分比=伤椎前缘实际高度/伤椎前缘参考高度× 100%。④统计两组患者术后并发症发生情况,包括神经损伤、继发出血、椎间隙感染、切口感染等。
1.4 统计学分析 采用SPSS 20.0统计软件处理数据,计数资料以[ 例(%)]表示,采用χ2检验;计量资料以(±s)表示,采用t检验,多时间点计量资料比较采用重复测量方差分析。以P<0.05为差异有统计学意义。
2 结果
2.1 围术期指标 微创组患者失血量显著少于常规组,手术时间、住院时间、切口长度均显著短于常规组,差异均有统计学意义(均P<0.05),见表1。
表1 两组患者围术期指标比较(±s)
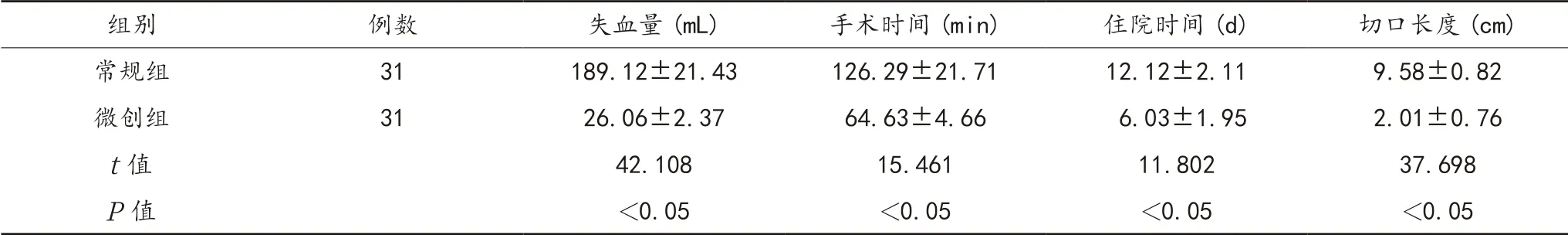
表1 两组患者围术期指标比较(±s)
组别 例数 失血量(mL) 手术时间(min) 住院时间(d) 切口长度(cm)常规组 31 189.12±21.43 126.29±21.71 12.12±2.11 9.58±0.82微创组 31 26.06±2.37 64.63±4.66 6.03±1.95 2.01±0.76 t值 42.108 15.461 11.802 37.698 P值 <0.05 <0.05 <0.05 <0.05
2.2 血清肌酸激酶水平 与术前比,术后1、2 d两组患者血清肌酸激酶均呈先升高后降低趋势,但微创组患者均显著低于常规组,差异均有统计学意义(均P<0.05),见表2。
表2 两组患者血清肌酸激酶水平比较(±s,IU/L)
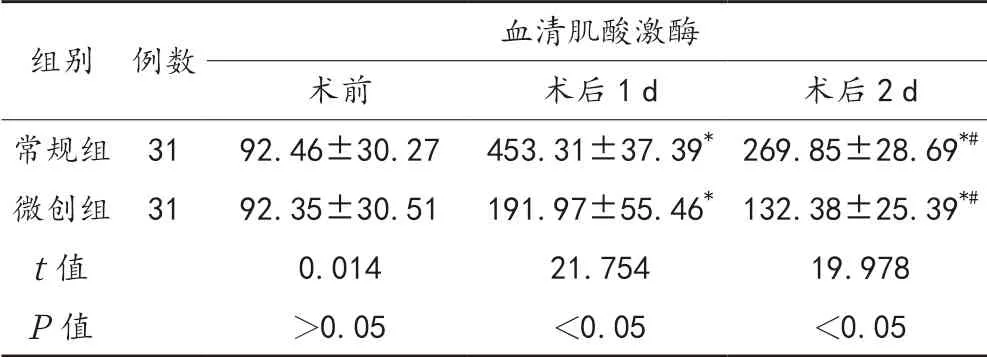
表2 两组患者血清肌酸激酶水平比较(±s,IU/L)
注:与术前比,*P<0.05;与术后1 d比,#P<0.05。
组别 例数 血清肌酸激酶术前 术后1 d 术后2 d常规组 31 92.46±30.27 453.31±37.39*269.85±28.69*#微创组 31 92.35±30.51 191.97±55.46*132.38±25.39*#t值 0.014 21.754 19.978 P值 >0.05 <0.05 <0.05
2.3 伤椎前缘高度、Cobb角 术后1年两组患者伤椎前缘高度百分比均较术前显著升高,Cobb角均较术前显著降低,差异均有统计学意义(均P<0.05),但组间伤椎前缘高度、Cobb角比较,差异均无统计学意义(均P>0.05),见表3。
表3 两组患者伤椎前缘高度百分比与Cobb角比较(±s)
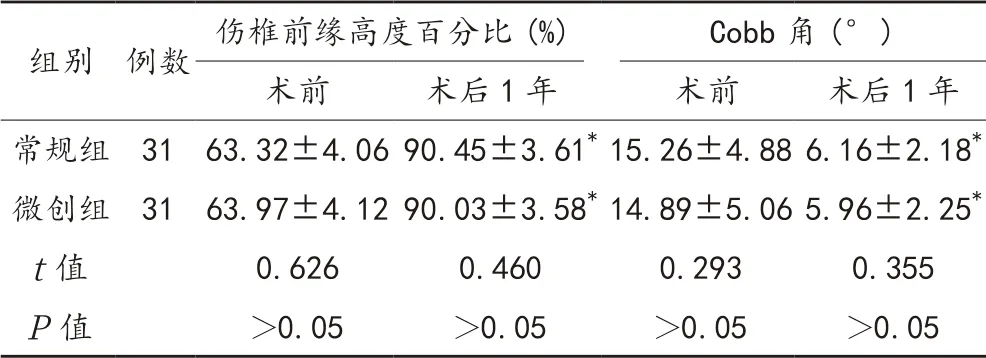
表3 两组患者伤椎前缘高度百分比与Cobb角比较(±s)
注:与术前比,*P<0.05。
组别 例数 伤椎前缘高度百分比(%) Cobb角(° )术前 术后1年 术前 术后1年常规组 31 63.32±4.0690.45±3.61*15.26±4.886.16±2.18*微创组 31 63.97±4.1290.03±3.58*14.89±5.065.96±2.25*t值 0.626 0.460 0.293 0.355 P值 >0.05 >0.05 >0.05 >0.05
2.4 并发症 术后微创组患者并发症总发生率显著低于常规组,差异有统计学意义(P<0.05),见表4。
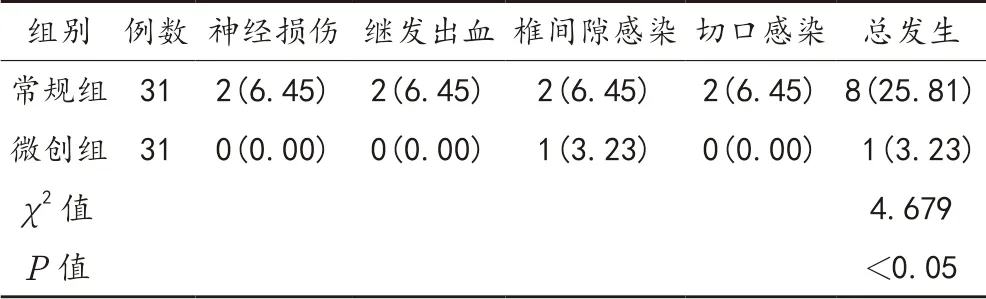
表4 两组患者并发症发生率比较[ 例(%)]
3 讨论
脊椎骨折占全身骨折的5%~6%,多为受到直接或间接暴力作用而导致的损伤,且以男性青壮年居多;根据骨折部位、程度的不同,其所表现出的临床症状也不相同,常见的有疼痛、活动受限、畸形等,严重者可导致截瘫,甚至死亡,因此,尽早进行治疗是关键[4]。手术是治疗脊椎骨折的主要方式,传统开放式手术是通过剥离肌肉组织,充分暴露骨折端,后对其进行复位、固定,但该术式对操作者要求较高,且术中大面积创口与术后留置引流管易导致患者出现神经损伤、切口感染等并发症[5]。
近年来,随着各类手术器械和微创技术的不断成熟,脊椎骨折手术逐渐转向微创手术,经皮微创椎弓根钉内固定只需于肌间操作,减小了对脊柱与椎旁肌肉的损伤,同时,术后无须留置引流管,很大程度上降低了患者的感染风险,从而减少并发症的发生,有利于加快患者术后康复[6]。本研究中,微创组患者失血量显著少于常规组,手术时间、住院时间、切口长度均显著短于常规组,且术后并发症总发生率显著低于常规组,提示相较于传统开放式椎弓根钉内固定,经皮椎弓根钉内固定可更有利于减小对脊椎骨折患者机体的损伤,缩短治疗时间,降低并发症发生率,安全性较高。
血清肌酸激酶大量存在于人体骨骼肌、平滑肌等组织之中,不易通过正常细胞膜,而当细胞膜受到损伤时,其才可进入血液循环,因此,其水平变化对诊断骨骼肌肉损伤程度具有重要作用[7]。本研究结果显示,术后1、2 d微创组患者血清肌酸激酶均显著低于常规组,且术后1年两组患者伤椎前缘高度百分比均较术前显著升高,Cobb角均较术前显著降低,但组间伤椎前缘高度百分比与Cobb角比较,差异无统计学意义,提示两种手术方式治疗脊椎骨折均有较好的疗效,但相较于传统开放式椎弓根钉内固定,经皮微创椎弓根钉内固定可减轻对患者的肌肉损伤程度,术中出血量更少,并发症发生率更低,从而加快术后恢复。分析其原因可能是因为脊椎周边及其内部存在着密集的神经组织,开放术式由于创伤较大,会损伤周边神经组织,而微创术式对机体损伤更小,更为安全[8]。
综上,脊椎骨折患者采用经皮微创与开放式椎弓根钉内固定治疗均可有效改善患者Cobb角和伤椎前缘高度,但相较于传统开放式椎弓根钉内固定,经皮微创椎弓根钉内固定更有利于减小对患者机体的损伤,减轻手术对骨折部位肌肉损伤程度,缩短治疗时间,降低并发症发生率,加快患者康复,具有较高的临床推广价值。
