感染性心内膜炎患者抗菌药物使用频度及草绿色链球菌耐药率分析
2021-09-06朱明董志强张沫朱国平
朱明,董志强,张沫,朱国平
感染性心内膜炎是临床上常见的一种感染性疾病,通常由多种病原菌侵入心瓣膜心室壁或邻近大动脉内膜而引发。据相关数据统计,每年患感染性心内膜炎的人数为3万~10万,尽管当前的医疗技术有了很大进步,但其致死率仍高达16.4%~21.4%[1]。引发感染性心内膜炎的微生物中以细菌居多,此外,真菌、病毒立克次体、衣原体以及螺旋体等微生物也会导致该病[2]。有研究表明,草绿色链球菌在感染性心内膜炎的发生及发展过程中发挥了重要作用[3]。草绿色链球菌是常见的条件致病菌之一,其类型较多,主要包括各种兼性厌氧菌、无法产生过氧化氢酶及凝固酶的革兰阳性菌,此外,还有在Optochin敏感试验中显示阴性的细菌,大多数感染性疾病均与该菌群由正常生存位置迁移至其他位置有关。近几年,草绿色链球菌的分离率及耐药率呈上升趋势,这对临床治疗造成了不良影响[4]。掌握细菌耐药率变迁的规律、探究其影响因素对临床合理用药、预防感染及控制细菌耐药性具有一定的指导意义。有研究显示,细菌耐药率与自身的代谢特点、基因结构有明显的相关性[5];但也有专家表明,抗菌药物的使用频度会直接影响细菌耐药率,抗菌药物的不合理选择及使用是造成细菌耐药率升高的重要原因之一[6]。目前对于感染性心内膜炎,临床上主要采用抗菌药物进行治疗,但仍有超过一半的患者需要结合手术治疗,同时术后利用抗菌药物彻底清除病原菌。抗菌药物在治疗细菌感染方面具有明显效果,但其在使用过程中易产生应用不当或过度使用的现象,这不仅会带来较多不良反应,同时会增加细菌耐药率和患者经济负担,造成资源的浪费[7]。此外,抗菌药物的滥用会增强病原菌的耐药率,进而增加临床抗感染治疗的难度,导致治疗效果大幅度下降[8]。随着耐药菌株数量的增多和传播范围的扩大,当前临床上防治感染的重心已转变为控制病原菌的耐药性及耐药菌株的传播范围。本研究旨在分析感染性心内膜炎患者抗菌药物使用频度及草绿色链球菌耐药率,以期为患者的高效治疗提供一定的参考依据。
1 对象与方法
1.1 研究对象 选取2019年11月—2020年11月蕲春县李时珍医院收治的感染性心内膜炎患者125例为研究对象。其中男74例,女51例;年龄40~83岁,平均(61.5±10.3)岁;疾病类型:自然瓣膜心内膜炎108例,人工瓣膜心内膜炎17例;基础心脏病变:先天性主动脉瓣狭窄9例,室间隔缺损7例,单纯左房室瓣病变7例,主动脉瓣二叶化畸形5例,动脉导管未闭4例。纳入标准:(1)年龄18~85岁;(2)符合感染性心内膜炎的Duke诊断标准[9];(3)此前未进行抗菌治疗;(4)患者及其家属对本研究知情同意。排除标准:(1)伴有肺、肝等其他器官疾病者;(2)伴有其他感染性疾病者;(3)存在认知功能障碍者。
1.2 感染性心内膜炎的诊断标准 参考感染性心内膜炎的Duke诊断标准,主要诊断标准包括:(1)患者血培养结果中出现感染性心内膜炎的致病菌,如金黄色葡萄球菌、酿脓链球菌、草绿色链球菌、牛链球菌以及铜绿假单胞菌等;(2)患者超声心动图检查结果显示心脏瓣膜出现赘生物、脓肿或发生瓣膜反流及穿孔,表明心内膜受累。次要诊断标准包括:(1)患者存在感染性心内膜炎的易感条件,包括心脏外科手术指征、伴有器质性心脏病、需要进行心导管置换术或存在静脉毒瘾;(2)发热时间较长,体温维持在38 ℃以上,部分患者有贫血症状;(3)存在血管异常;(4)出现免疫反应,伴有类风湿、Roth斑以及肾小球肾炎等。符合以上1条主要诊断标准及2条次要诊断标准即确诊[9]。
1.3 研究方法
1.3.1 统计抗菌药物使用情况 统计患者抗菌药物使用情况,包括抗菌药物使用率、使用种类、使用级别(分为非限制级、限制级和特殊级)。
1.3.2 计算抗菌药物使用频度 以2015年版《中华人民共和国药典》为参考标准,计算患者抗菌药物使用频度,使用频度=用药总量/限定日剂量[10]。
1.3.3 分离与鉴定病原菌 病原菌分离与鉴定的整个过程以《全国临床检验操作规程》[11]为标准。采集患者静脉血5 ml,随后将其接种于血平板和MH平板上,放入恒温培养箱中,设置温度为35 ℃,培养时间为16~24 h;对于接受手术的患者,则将切除的组织置于双相培养瓶中,首先在无菌环境下以35 ℃条件孵育24 h,若培养液变为浑浊、有絮状物质沉淀或瓶内琼脂表面出现菌落时,则马上接种在血平板上,随后放入恒温培养箱中,设置温度为35 ℃,培养时间为16~24 h。通过全自动微生物分析仪(型号:MicroScan WalkAway 96SI,购于德国西门子公司)进行菌株鉴定。
1.3.4 检测草绿色链球菌耐药率 草绿色链球菌耐药率采用K-B法药敏试纸进行检测。K-B法药敏试纸购于英国OXIOD公司;草绿色链球菌菌株购于国家卫生健康委临床检验中心。判断标准参照美国临床和实验室标准协会(Clinical and Laboratory Standards Institute,CLSI)制定的标准[12]。
1.4 统计学方法 利用SPSS 17.0统计学软件进行数据分析。计量资料以(±s)表示,计数资料以相对数表示,进行统计学描述。
2 结果
2.1 抗菌药物使用情况 125例患者中有105例使用抗菌药物,使用率为84.0%,使用种类有23种,共使用195例次,其中非限制级抗菌药物使用96例次(49.2%)、限制级抗菌药物使用92例次(47.2%)、特殊级抗菌药物使用7例次(3.6%),见表1。
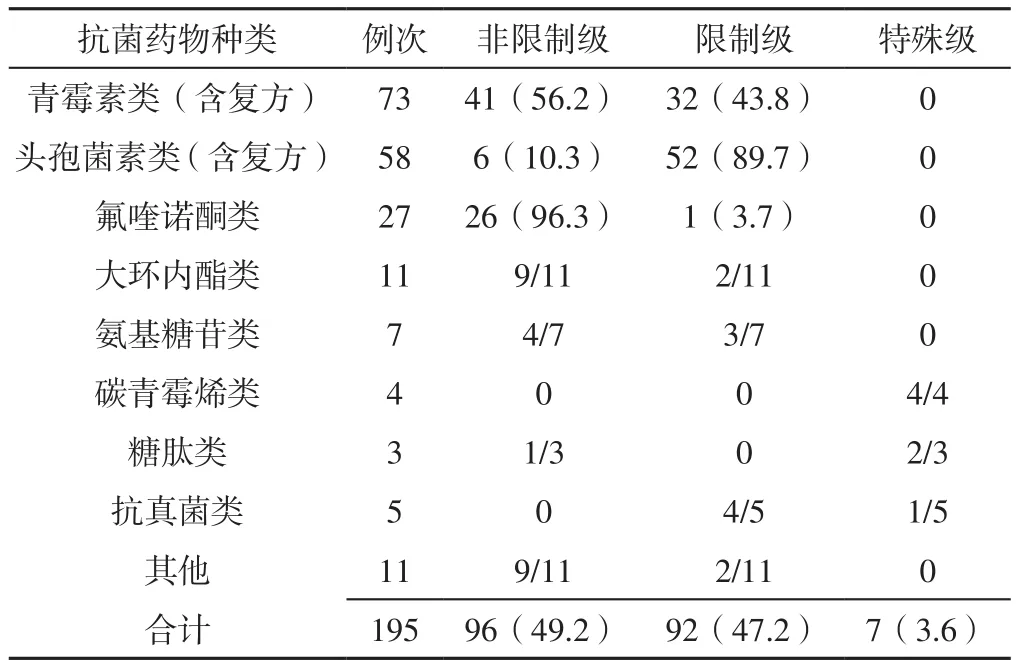
表1 患者抗菌药物使用情况〔n(%)〕Table 1 Use of antibiotics in patients
2.2 抗菌药物使用频度 使用频度前7位的抗菌药物分别为头孢哌酮/舒巴坦(1 815.3)、哌拉西林/他唑巴坦(740.9)、左氧氟沙星(656.8)、头孢替安(163.1)、头孢呋辛(136.9)、氨曲南(126.8)、复方新诺明(110.9)。
2.3 病原菌分离与鉴定结果 共筛出236株病原菌,其中革兰阳性菌184株(78.0%),革兰阴性菌42株(17.8%),真菌10株(4.2%),见表2。
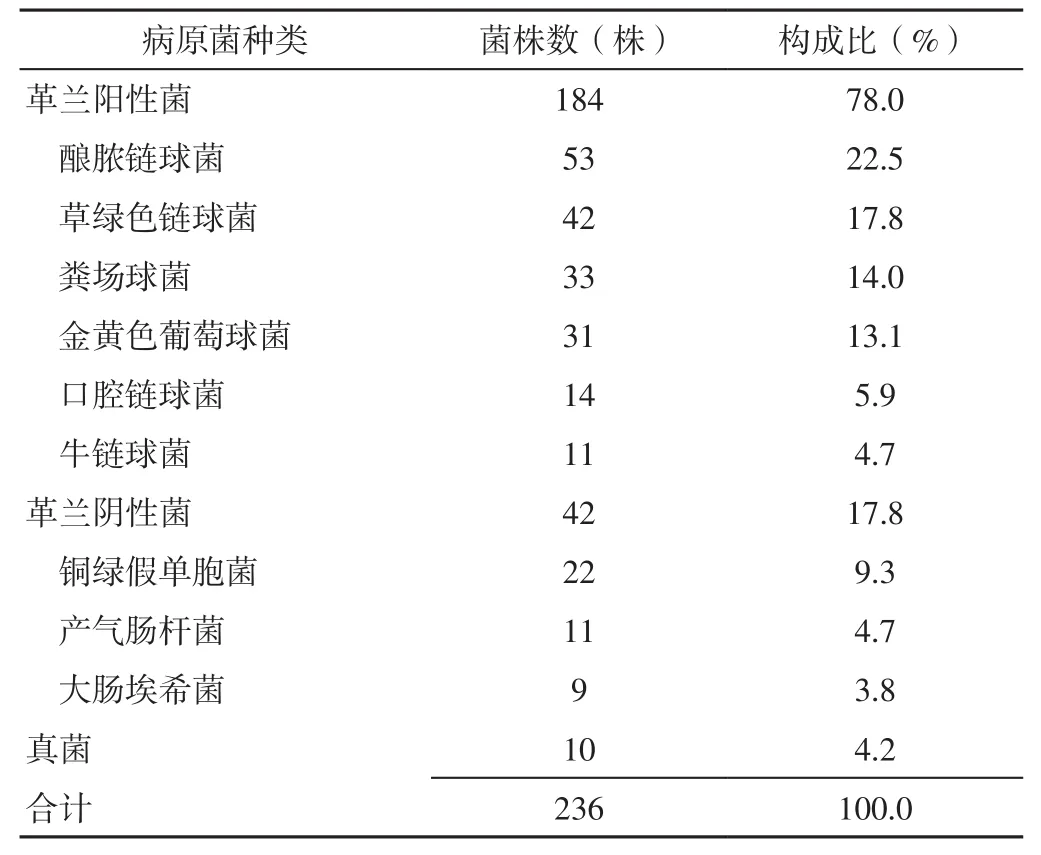
表2 患者病原菌分离与鉴定结果(n=236)Table 2 Results of isolation and identification of pathogenic bacteria from patients
2.4 草绿色链球菌对常用的16种抗菌药物的耐药率 共分离出42株草绿色链球菌,包括轻型链球菌19株、血链球菌14株、缓症链球菌9株。草绿色链球菌总耐药率前5位药物从高到低依次为氨苄西林/舒巴坦(54.8%)、头孢曲松(52.4%)、复方新诺明(45.2%)、头孢替坦(21.4%)、环丙沙星(21.4%),但对亚胺培南、厄他培南、阿米卡星不耐药,见表3。
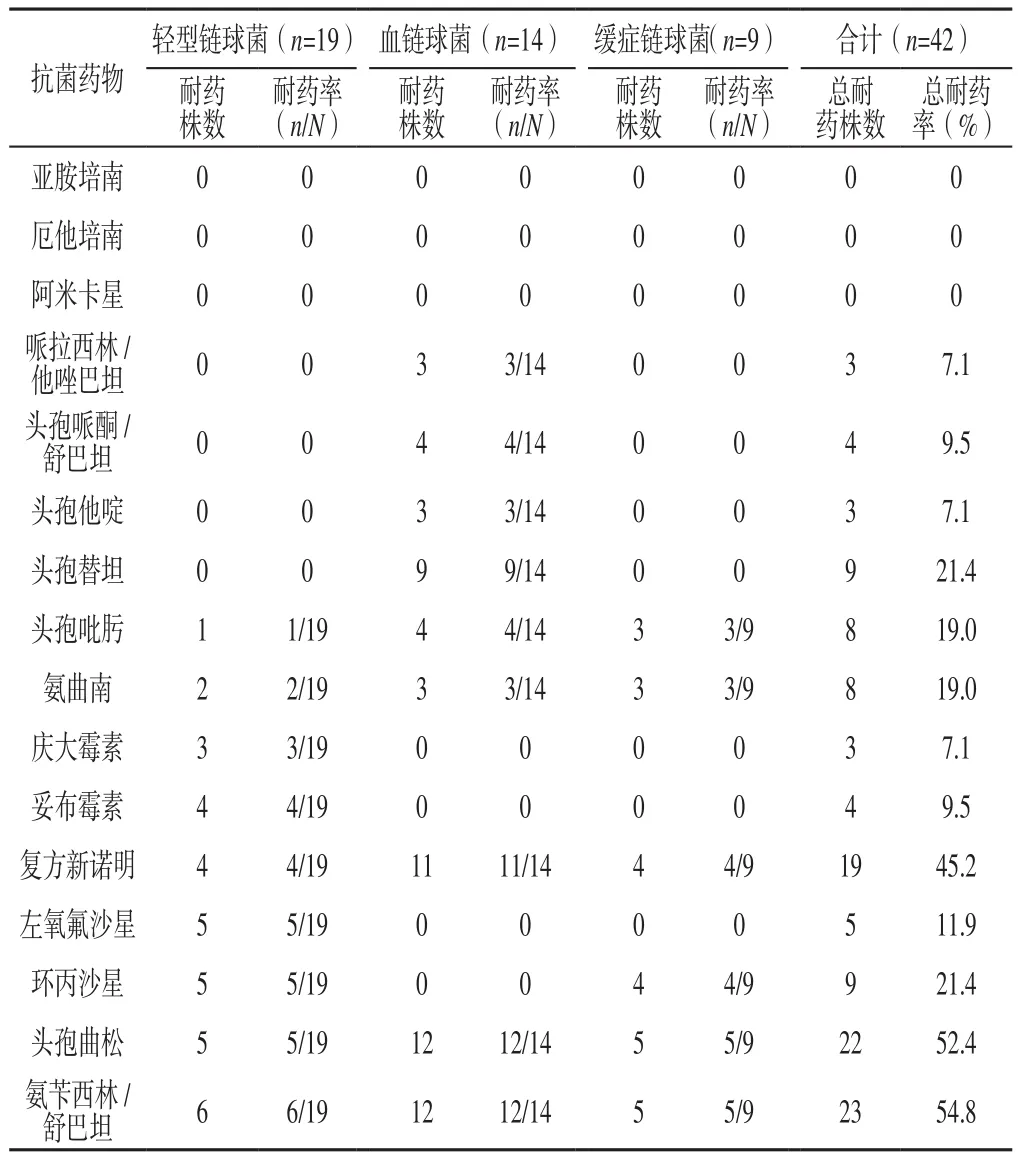
表3 草绿色链球菌对16种抗菌药物的耐药率Table 3 Resistance rate of Streptococcus viridans to 16 kinds of antibacterial drugs
3 讨论
感染性心内膜炎治疗难度大,恶性程度高[13]。随着近年来人口老龄化问题进一步加重、侵入性医疗增多且药物滥用现象严重,导致感染性心内膜炎的发病率不断升高[14]。感染性心内膜炎患者的临床症状较多,主要为发热、心脏杂音或衰竭、瓣膜穿孔以及赘生物脱落,从而引发栓塞、败血症以及脾肿大等,若不及时进行有效治疗,则会对患者生命造成严重威胁[15]。感染性心内膜炎多数由各种病原菌引起,其中草绿色链球菌是致病菌之一[16]。大多数情况下草绿色链球菌的致病力较弱,其只是条件致病菌之一,但由于多方面的因素其可发生变异,而后致病力增强,从而引起感染性心内膜炎、龋齿以及肺炎等。当前,临床上尚没有标准的草绿色链球菌分类方法[17-18]。感染性心内膜炎患者的治疗多采用抗菌药物,临床上大多数利用血培养分析感染性心内膜炎患者的病原菌,进而实施相应的治疗[19]。但近几年存在抗生素等抗菌药物过度使用等情况,导致一些病原菌变异,其对抗菌药物的敏感性降低,致使药物无法达到理想的治疗效果[20]。据相关文献报道,对未使用过抗菌药物的感染性心内膜炎患者进行第一次血培养,发现阳性率达到了98%[21]。因此,需要及时对相关患者实施血培养,对感染性心内膜炎患者致病菌进行分离和鉴定,为疾病的诊断提供技术支撑,便于及时予以相应治疗[22-23]。据文献报道,抗菌药物的使用量与细菌的耐药率有着较为复杂的关系[24]。细菌的耐药性与抗菌药物使用频度之间并不是简单的对应关系,抗菌药物使用频度的增高会增强细菌对该类药物的耐药性,而抗菌药物使用频度的减少会降低细菌的耐药性[25-26]。当前临床中抗菌药物的滥用现象较为常见,在抗菌药物的高频使用下,部分细菌的基因不得不发生改变,进而产生各种耐药菌株,其中有鲍曼不动杆菌、草绿色链球菌等[27]。本研究旨在分析感染性心内膜炎患者抗菌药物使用频度及草绿色链球菌耐药率。
本研究结果显示,本院非限制级抗菌药物使用最多,分析原因,其一与本院抗菌药物的分级管理方法有关;此外,收治的患者大多数伴有不同程度的心功能缺陷,一些患者合并多种基础疾病,如慢性阻塞性肺疾病、高血压以及糖尿病等,医生习惯性考虑为混合感染,最大可能地选用效果明显的抗菌药物,常用的有头孢哌酮/舒巴坦、哌拉西林/他唑巴坦等[28]。本研究通过对所有患者使用的抗菌药物进行统计发现,125例患者中有105例使用抗菌药物,使用率为84.0%,使用种类有23种,共使用195例次,说明大多数感染性心内膜炎患者采用了抗菌药物治疗。使用频度能代表某段时间内药物在临床上的使用率,使用频度越大,表明临床治疗时该药的选择倾向性越大,反之,则说明该药使用较少[29]。本研究结果显示,使用频度前7位的抗菌药物分别为头孢哌酮/舒巴坦(1 815.3)、哌拉西林/他唑巴坦(740.9)、左氧氟沙星(656.8)、头孢替安(163.1)、头孢呋辛(136.9)、氨曲南(126.8)、复方新诺明(110.9)。这与心内科收治的患者特点有关,心内科的患者年龄普遍较大,多伴有不同类型的基础疾病,主要包括由细菌引起的下呼吸道感染,病情发展速度快且程度较重,血培养分离出的致病菌多具有一定的耐药性,而头孢哌酮/舒巴坦是一种复合制剂,其中头孢哌酮属于第三代头孢菌素,能对细菌细胞壁的合成起到抑制作用,进而起到杀菌作用;舒巴坦是一种β内酰胺酶抑制剂,能不可逆地灭活多数细菌形成的青霉素酶和头孢菌素酶,在一定程度上扩展了抗菌谱并增强了抗菌活性,因此使用频度通常较其他抗菌药物高,此外,长时间应用该药物导致细菌的耐药性也有所增强,该药物的使用剂量也相应地增高,因而其使用频度处于较高水平[30-34]。
本研究共筛出236株病原菌,其中革兰阳性菌最多,占比高达78.0%,而在革兰阳性菌中,又以酿脓链球菌占比最高;其次为革兰阴性菌,占比达17.8%;真菌占比为4.2%。说明革兰阳性菌在感染性心内膜炎患者中的致病率最高,这与罗立宏等[35]的研究结果类似。本研究共分离出42株草绿色链球菌,包括轻型链球菌19株、血链球菌14株、缓症链球菌9株;草绿色链球菌总耐药率前5位药物从高到低依次为氨苄西林/舒巴坦(54.8%)、头孢曲松(52.4%)、复方新诺明(45.2%)、头孢替坦(21.4%)、环丙沙星(21.4%),但对亚胺培南、厄他培南、阿米卡星不耐药,推测感染性心内膜炎患者草绿色链球菌耐药率与抗菌药物使用频度有关,使用频度较高的药物其细菌耐药性也较强,这与曹红等[36]的研究结果相似。
综上所述,感染性心内膜炎患者抗菌药物使用率较高,主要为非限制级抗菌药物和限制级抗菌药物,而头孢哌酮/舒巴坦的使用频度最高;感染性心内膜炎患者草绿色链球菌耐药率最高的药物为氨苄西林/舒巴坦和头孢曲松,但对亚胺培南、厄他培南、阿米卡星不耐药。但本研究纳入患者例数有限,结论需要进一步扩大样本量来验证。
作者贡献:朱明进行文章的构思与设计,撰写与修订论文,负责文章的质量控制及审校,并对文章整体负责、监督管理;朱明、董志强进行研究的实施与可行性分析;朱明、董志强、张沫进行数据收集、整理及统计学处理;朱明、朱国平进行结果的分析与解释。
本文无利益冲突。
