超声引导下经阴道多胎妊娠减胎术后妊娠结局分析
2021-09-06劳凯雪刁兴华翟清亮张冬梅袁赛赛丁培辉王雁林
劳凯雪 刁兴华 翟清亮 马 鹤 张冬梅 袁赛赛 丁培辉 王雁林
滨州医学院附属医院生殖医学中心 山东 滨州 256003
随着促排卵药物和辅助生殖技术的广泛应用,多胎妊娠发生率明显上升[1-3]。众所周知,多胎妊娠能明显增加母体、胎儿及新生儿风险。有研究表明,多胎妊娠的母体较单胎妊娠并发症增加7倍,常见并发症有妊娠期糖尿病、妊娠剧吐、妊娠期高血压、出血、产后抑郁症等。另外,多胎妊娠还增加胎儿和婴儿发病率和死亡率风险以及新生儿和婴儿近期和远期发病率,如早产、低体质量儿、极低体质量儿、脑瘫、学习障碍、语言发展缓慢、行为困难、慢性肺病、发育迟缓等[4]。
2003年10月我国原卫生部修订实施的《人类辅助生殖技术规范》(卫科教发〔2003〕176号)中明确规定“对于多胎妊娠必须实施减胎术,避免双胎,严禁三胎和三胎以上的妊娠分娩”。为了提高妊娠孕妇及胎儿的安全性、减少多胎妊娠孕产妇的并发症,一般建议多胎妊娠孕妇行选择性减胎术[5-6]。多胎妊娠选择性减胎术是指在早期妊娠或中期妊娠过程中减灭一个或多个胎儿,从而改善多胎妊娠结局,成为减少多胎妊娠的补救措施[4]。本研究通过回顾性分析方法,对不同类型多胎妊娠减胎术后妊娠结局进行分析对比,现总结报道如下。
1 资料与方法
1.1 一般资料 回顾性分析2009年1月至2019年9月63例在滨州医学院附属医院生殖医学中心就诊的多胎妊娠患者,据相关病史及患者情况给予行选择性减胎术,其中三胎减为单胎组有7例,双胎减为单胎组有8例,四胎减为双胎组有12例,三胎减为双胎组有36例,无单卵双胎患者,各组随访均为100%。
1.2 方法 选择性减胎术具体方法为:①患者排空膀胱后取膀胱截石位,遵循无菌操作原则,常规消毒后在套有无菌橡胶套的阴道B超探头上安装穿刺架,常规扫描盆腔后记录子宫及各妊娠囊位置以及各妊娠囊之间的相互关系,选择拟减灭的妊娠囊。② 选择16 或18 G穿刺针在阴道B超引导下,由阴道穹窿部缓慢进针,进针过程沿穿刺线对准胎心搏动位置,刺入胚体的胎心搏动点,转动针尖可见胚体联动证实已刺入胚体。据孕周及术中情况酌情给予抽吸胚胎或胎儿心脏及心腔注射10%KCl的方法,其中抽吸胚胎或胎儿心脏44例,绞杀胚胎5例,心腔注射10%KCl 15例。减胎后常规观察5~10 min,被减胚胎组织消失、变形或胎心搏动消失提示减胎成功,拔出穿刺针。术中注意监测保留胎儿的心率,术后注意患者腹痛、阴道流水以及流血情况,定期超声复查,了解保留胎儿情况。各组患者均定期产检,对妊娠结局及新生儿结局采用电话随访方式咨询。

2 结果
2.1 多胎妊娠减胎术后妊娠结局 实行减胎术的63例患者中,有50例成功分娩,早期流产3例(4.76%),晚期流产9例,足月产37例(58.73%),早产13例(20.63%),因唇裂引产1例(1.59%),低体质量儿率43.53%,极低体质量儿0例,见表1。

表1 多胎妊娠减胎术后患者妊娠结局/[例(%)]
2.2 三胎减为单胎组与双胎减为单胎组妊娠结局的比较 三胎减为单胎组和双胎减为单胎组患者平均年龄无统计学差异,两组中均无早期流产患者,两组间晚期流产率、足月率、早产率、畸形率、平均新生儿体重、新生儿低体重儿率的差异均无统计学意义,见表2。

表2 多胎减为双胎两组的妊娠结局比较
2.3 四胎减为双胎组与三胎减为双胎组的比较 四胎减为双胎组与三胎减为双胎组患者平均年龄无差异,两组均无畸形儿,两组间早期流产率、晚期流产率、早产率、足月率、新生儿体质量、低体质量儿率及双胎体质量差值大于400的比率的差异均无统计学意义,见表3。
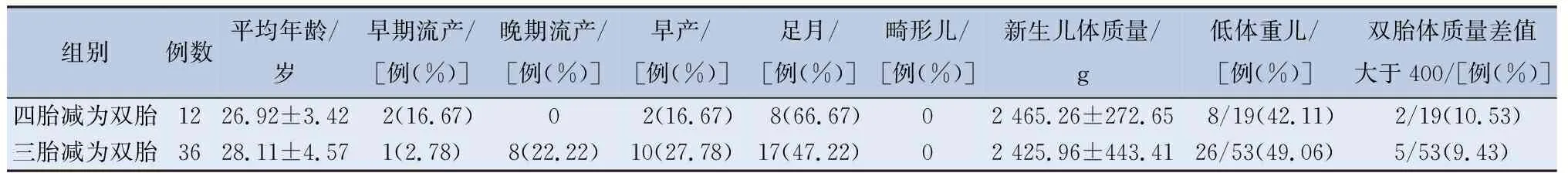
表3 多胎减为双胎两组的妊娠结局的比较
2.4 多胎减为单胎与多胎减为双胎妊娠结局的比较 多胎减为单胎组平均年龄为(31.26±4.89)岁,高于多胎减为双胎组(27.73±4.30)岁,P<0.01。多胎减为单胎组新生儿体质量(3 046.15±568.43)g,高于多胎减为双胎组的(2 427±407.44)g,P<0.01,两组间早期流产、晚期流产、早产、足月产、低体质量儿的差异均无统计学意义,见表4。

表4 多胎减为单胎组与减为双胎组妊娠结局比较
3 讨论
随着辅助生殖技术的发展,多胎妊娠发生率显著升高,多胎妊娠作为高危妊娠的一种,妊娠期并发症发生率为47.8%,明显高于单胎妊娠[7]。超声引导下行选择性减胎术,可以有效降低多胎妊娠所致的母婴并发症[8]。孕早期在阴超引导下进行选择性减胎术,因其手术时间短、机械损伤小、操作简单等优点得到国内外生殖界普遍认同[9-10]。目前,国内外关于不同减胎组相关妊娠结局情况的文献报道不多。本研究通过回顾性分析经阴道选择性多胎妊娠减灭术减为双胎及减为单胎的妊娠结局情况,力争为临床减胎抉择提供依据。
据文献报道,多胎妊娠减胎术后有8%~16%的胎儿流产[11-12],这种发生率不仅取决于操作者经验,还取决于胎龄、减少胎儿数量、患者因素等[13],本研究减胎术后早期流产率为4.76%,低于既往减胎术后流产率。有数据显示普通新生儿的早产率为11.1%,WHO报道的多胎妊娠的早产发生率为35.2%[14],多胎妊娠保留双胎的早产率较保留单胎妊娠高[11],本研究中减胎术后总早产率为20.63%,保留双胎组早产率为25.0%,保留单胎组早产率为0%,提示多胎妊娠选择性减胎术并未增加患者早产率,虽保留单胎组与保留双胎组早产率无统计学意义,但与既往研究结果趋势一致。将所有患者分为双胎减为单胎组、三胎减为单胎组、三胎减为双胎组、四胎减为双胎组四组,通过分析发现多胎减为单胎的两组间以及多胎减为双胎的两组间的其他各项临床结局指标无明显差异,提示减胎术后妊娠结局与最初妊娠囊数关系不大。与多胎妊娠减为单胎组相比,多胎妊娠减为双胎组的新生儿平均体质量低,差异具有显著性统计学意义,提示随着妊娠囊数的增加,新生儿的体质量呈下降趋势。有证据显示低体质量儿虽经抢救大多得以在产后存活,但后续出现智力低下与发育迟缓的概率高于正常新生儿[15-16],新生儿呼吸窘迫、新生儿硬肿症、新生儿出血等发病率亦增加[17-18],且多胎妊娠女性胎儿宫内生长受限、妊娠期糖尿病、妊娠期高血压疾病、胎膜早破等的发生率显著增加[19],所以即使多胎妊娠减至双胎仍具有较高风险,而与减至双胎妊娠相比,减至单胎妊娠的母儿围生期并发症发生率明显下降[20],因此建议多胎妊娠降低胎数时减至单胎妊娠可能会降低相应并发症的发生,从而提高母婴安全。
近年来,随着人类辅助生殖技术的发展以及促排卵药物的广泛使用,多胎妊娠发生率有所增加,如何降低多胎妊娠的发生率及并发症,是生殖医学界广泛关注的问题。选择性减胎术在确保母胎安全的情况下降低各类妊娠并发症发生,可作为多胎妊娠后有效补救措施,但是如何从根本上降低多胎妊娠的发生也得到广大临床医生的重能视,选择性单胚胎移植策略为减少人类辅助生殖后多胎妊娠发生率提供了较有效的方法。目前,选择性单胚胎移植被越来越多的生殖中心所接纳,实践证明也确实是减少多胎妊娠的有效预防措施,值得临床医师的大力推广。
