儿童缺血性卒中的临床特点及诊疗现状研究
2021-09-03邓亚仙张贵涛王蕾姚春美徐娟玉刘改芬赵成松
邓亚仙,张贵涛,王蕾,姚春美,徐娟玉,刘改芬,赵成松
儿童卒中发病率为(3~25)/10万,缺血性卒中与出血性卒中比例类似,虽然其发病率低,却是导致儿童神经功能缺损的重要原因,是儿童死亡的十大原因之一[1-8]。有研究表明,儿童卒中的危险因素及病因与成人显著不同,动脉粥样硬化、高血压、高脂血症在儿童中发生率很低,而非动脉粥样硬化性脑血管病变、心脏疾病等是儿童缺血性卒中的主要原因[3-4]。近年来已陆续发布了关于儿童卒中诊断和治疗的专家共识及指南,但由于临床对儿童缺血性卒中的认识不足,指南未得到有效推广[9-12]。本研究通过回顾多中心儿童缺血性卒中病例资料,了解儿童缺血性卒中的危险因素、病因分布、临床特点及诊疗现况,以规范儿童缺血性卒中的诊疗,为前瞻性临床研究提供参考。
1 对象与方法
1.1 研究对象 本研究为回顾性研究,根据国际疾病分类(International classification of diseases,ICD)10编码,检索2018年度(1月1日-12月31日)北京市出院病案首页,连续收集儿童缺血性卒中患者的资料。入组标准:①年龄<18岁;②住院治疗;③主要诊断为缺血性卒中(ICD编码为I60、I63);④住院资料齐全。
1.2 资料收集 经统一培训的脑血管病专家查阅入组患儿的住院病历,填写统一的临床登记表。登记表内容包括患儿年龄、性别等一般资料;卒中危险因素及病因,包括脑血管病变、心脏疾病、慢性头颈系统疾病、急性头颈系统疾病、慢性系统性疾病、急性系统性疾病、血栓前状态、动脉粥样硬化、其他危险因素、不明原因等;发病时临床表现,包括局灶症状、非局灶症状、癫痫发作和梗死侧(单侧或双侧);入院时血液学检查,包括血常规、凝血功能、血脂、血糖、血沉、CRP、Hcy、抗心磷脂抗体、狼疮抗凝物等;住院期间辅助检查,包括心电图、经胸超声心动图、TCD及发泡试验、CT、CTA、MRI、MRA、DSA等;治疗用药包括急性期治疗和出院时二级预防药物;并发症,包括癫痫、脑积水、深静脉血栓、中枢神经系统感染、脑疝、电解质紊乱等;出院时神经功能缺损,包括运动、语言、听觉、视觉、认知、感觉、记忆等功能缺损。
1.3 统计学方法 本文为描述性研究,采用SPSS 17.0统计软件分析。计量资料进行正态性检验,符合正态分布采用表示,不符合正态分布采用M(P25~P75)表示,计数资料以频数和率表示。
2 结果
2.1 一般资料和临床特点 本研究共纳入172例儿童缺血性卒中患者,中位发病年龄为9.0(6.0~11.2)岁,男性103例(59.88%),女性69例(40.12%)。按照年龄分层,7~10岁和>10岁患儿比例较高,分别为34.30%和31.39%,7~10岁及>10岁为本组病例的发病高峰。160例患儿发病时主要表现为肢体瘫痪,占93.02%,其次为构音障碍,发生于43例患儿,占25.29%。其他常见神经系统症状有头痛、肢体麻木、癫痫发作等(表1)。

表1 儿童缺血性卒中人口学及临床特征
2.2 危险因素及病因分布 本组病例中159例(92.44%)至少存在一种危险因素,脑血管病变、心脏疾病为最常见病因,分别占77.32%和8.14%。13例(7.56%)未找到明确病因。脑血管病变中,最常见的为烟雾病,其次为血管炎、动脉夹层(表2)。
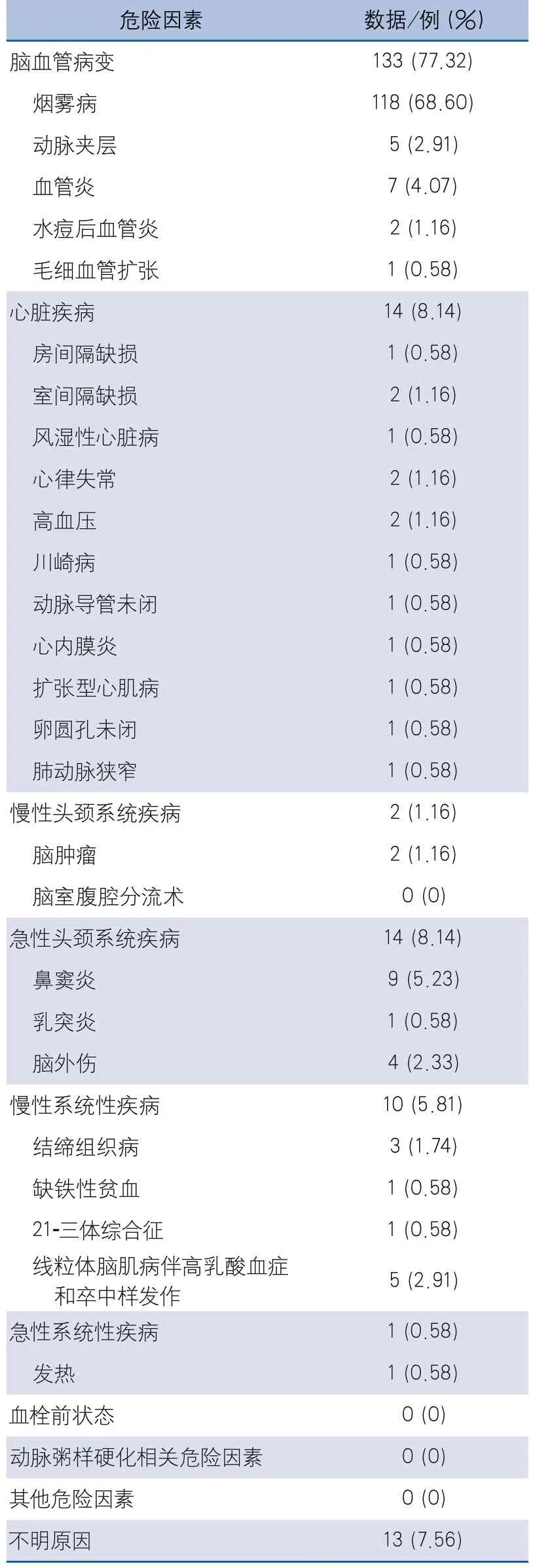
表2 儿童缺血性卒中危险因素分布
2.3 治疗、并发症及出院时神经功能缺损 本组病例中发病后6 h、7~24 h就诊的均为3例(1.74%),发病后2周内就诊的为29例(16.86%),68例(39.53%)就诊时距发病2周~6个月。血液检查中Hcy异常和血脂异常较常见。辅助检查中仅57例(33.14%)患儿接受了经胸超声检查,12例发现异常(房间隔缺损1例,室间隔缺损2例,川崎病主动脉扩张、风湿性心脏病、动脉导管未闭、心内膜炎、扩张型心肌病、卵圆孔未闭、肺动脉狭窄各1例,三尖瓣轻度反流2例)。12例(6.98%)接受了TCD检查,表现为动脉血流速度增快。所有患儿均接受了头颅影像学检查(MRI、MRA、CTA或DSA),CTA、DSA主要表现为病变动脉狭窄或闭塞。急性期接受抗血小板治疗者30例(17.44%),抗凝治疗者9例(5.23%);出院时抗血小板治疗者11例(6.40%),华法林抗凝治疗者2例(1.16%),抗血小板治疗和抗凝治疗的比例均较低。49例患儿住院期间出现并发症,最常见的为癫痫(38例,22.09%),其次为肺炎(8例,4.65%)。出院时最常见的神经功能缺损为运动功能受损(77例,44.77%),具体数据见表3。
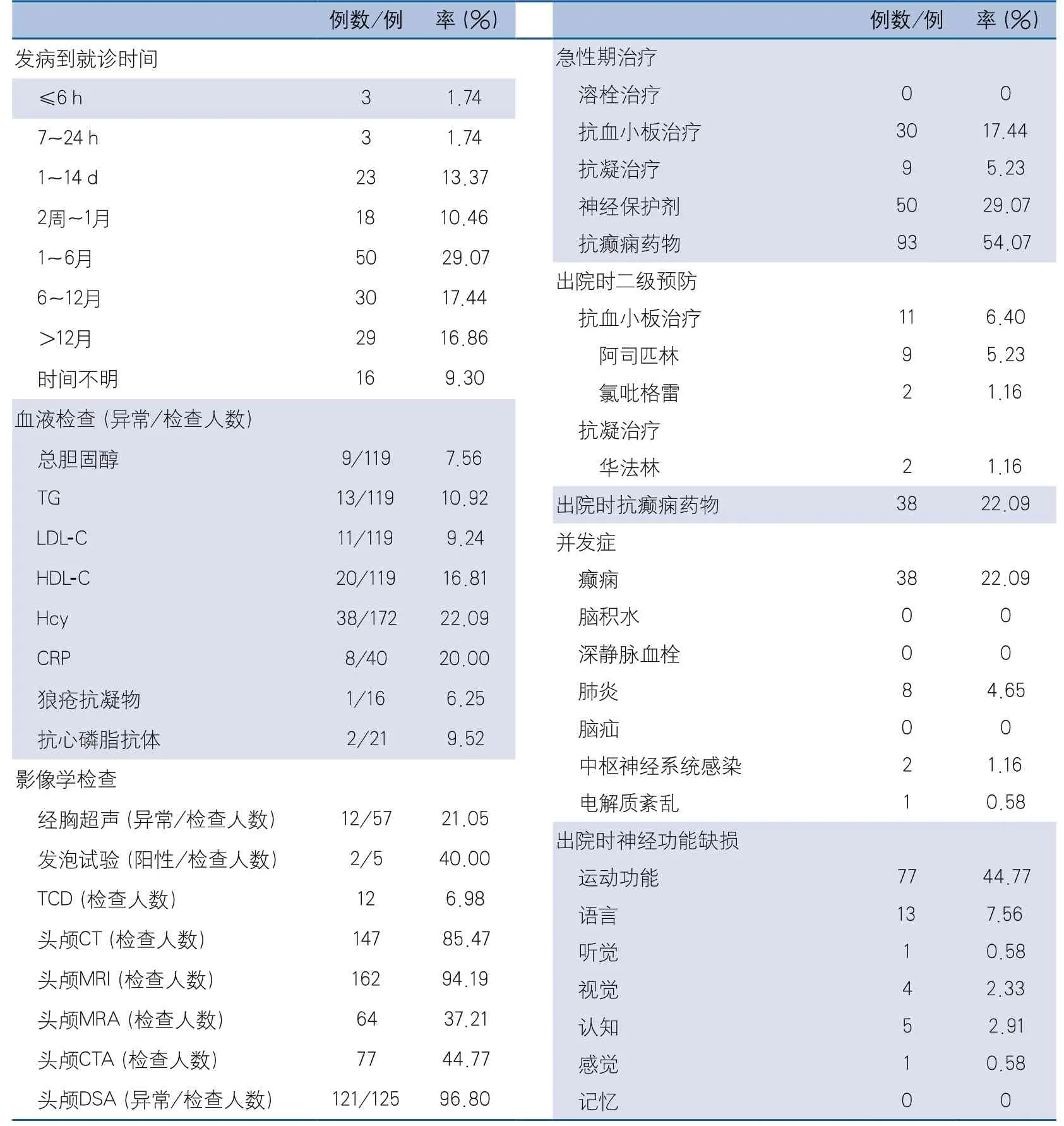
表3 并发症、出院时神经功能缺损、急性期治疗及出院二级预防
3 讨论
儿童缺血性卒中发病率较成人低,但卒中后复发风险及遗留神经功能缺损风险与成人相似,研究显示,儿童缺血性卒中的复发风险为5%~19%,遗留神经功能缺损比例高达50%,严重影响患儿生活质量并增加了家庭和社会的经济负担[13-17]。早期识别儿童缺血性卒中症状、选择合适的影像学检查及早期诊断并予规范治疗尤为关键。急性期溶栓、血管内取栓治疗已被证实可减少成人缺血性卒中后残疾程度,近年来国内外也有越来越多的病例报道提示溶栓和血管内取栓治疗可以明显改善缺血性卒中患儿的临床预后[1,18-20]。近年来,国外先后制定了儿童卒中诊断和治疗的指南及专家共识,并提出了儿童缺血性卒中病因学检查的建议:对患儿进行综合临床评价,包括血液学检查、血栓形成相关因素检查、炎症、感染及心脑血管评估[1,21-23]。
本研究通过收集北京市多家医院缺血性卒中患儿的住院病历资料,对患儿的人口学特征、病因分布、临床特点、治疗措施等进行分析,可在一定程度上反映国内儿童缺血性卒中的临床特点及诊疗现状。与国外文献报道相同,本组病例中男性患儿更常见[24]。与成人缺血性卒中的主要病因为高血压、动脉粥样硬化、糖尿病、冠心病不同,儿童缺血性卒中病因更为复杂,异质性更大。在北美国家,儿童缺血性卒中最常见病因为脑血管病变,包括烟雾病、局灶性脑血管病、动脉夹层等,欧洲儿童缺血性卒中的主要病因为心脏疾病,而在南美、非洲,最常见病因为镰状细胞贫血,在日本最常见的病因为烟雾病[25]。本组病例中,儿童缺血性卒中的主要病因为脑血管病变,其中烟雾病最常见,其次为血管炎和动脉夹层,与北美、日本的文献报道相似。
关于儿童缺血性卒中的治疗,既往多采取改善循环等对症治疗,虽然近年来的循证医学指南及专家共识建议急性期给予抗血小板或抗凝治疗,续以二级预防措施,但溶栓及血管内取栓资料仍仅见于临床研究及个案报道[1,21-22]。本研究纳入的为在大城市就诊的患儿,均未接受溶栓或血管内取栓治疗,提示我国儿童缺血性卒中患者溶栓和血管内取栓治疗的比例极低。儿童缺血性卒中急性期溶栓及取栓治疗不能普遍开展可能与以下原因有关:①家长认识不足、就诊医院医师认识不足或医院未开设儿童卒中绿色通道,使缺血性卒中患儿就诊及诊断多有延误;②儿童以卒中样发作为表现的疾病较多,临床鉴别较为困难。针对目前儿童缺血性卒中溶栓和取栓治疗的困境,有专家建议应成立包括儿科、神经内科、神经影像、神经介入科在内的多学科团队,建立儿童卒中中心及卒中绿色通道,制订标准化的儿童卒中诊疗流程,包括超急性期溶栓、急性期抗血小板或抗凝治疗、卒中二级预防等措施。本组病例急性期抗血小板、抗凝治疗比例较低,除目前儿童缺血性卒中诊疗不规范的原因外,也可能与本组病例缺血性卒中的病因主要为烟雾病有关。
本研究为回顾性分析,且仅对北京地区一年期间的儿童缺血性卒中病例进行了调查,难以代表国内儿童缺血性卒中发病和治疗的现状。需要前瞻性的、包含更多地区和更多类人群的调查以进一步明确我国儿童缺血性卒中的临床特点,为规范其诊疗提供依据。
【点睛】本研究利用北京市住院病历首页连续入组2018年度住院治疗的儿童缺血性卒中患者,通过对住院病历的回顾性分析,发现儿童缺血性卒中好发于学龄期儿童,烟雾病是最主要的病因,目前北京地区针对儿童缺血性卒中的抗血栓治疗、急性期溶栓和取栓治疗率均较低。
