住院老年病人吞咽障碍的影响因素及与衰弱的相关性
2021-08-31王敏,习玲
王 敏,习 玲
吞咽障碍是指食物或液体难以安全、有效地从口腔输送到胃内,出现残留、误吸、咳嗽、鼻腔反流、重复吞咽、清喉过多、声音嘶哑等一组症状和体征,长期严重影响病人健康、营养状况、功能状态、死亡率和生活质量[1-2]。除明确的神经系统疾病及口咽部病变外,心因性[3]或衰弱[2,4]可能影响老年人吞咽功能。本研究调查住院老年病人吞咽障碍现状及影响因素,并探讨其与衰弱的相关性,以期为临床早期识别潜在的吞咽障碍风险提供依据。
1 资料与方法
1.1 研究对象 选取2019年8月—2020年1月山西医科大学第一医院收治住院的269例病人为研究对象。纳入标准:年龄≥60岁;病人病情稳定,意识清楚,生命体征平稳;知情同意,可理解问卷内容并配合完成。排除标准:重症或疾病终末期;有严重视听障碍、认知障碍、精神疾病等。
1.2 研究方法
1.2.1 一般资料 收集病人性别、年龄、是否独居、受教育程度、体质指数(BMI)等一般资料,有无呛咳史、用药情况、脑血管疾病、心血管疾病、肺部疾病等。
1.2.2 吞咽功能评估 采用洼田饮水试验。病人取端坐位,喝下30 mL温开水,观察吞咽效率及有无呛咳发生,根据观察结果分为1~5级:正常为1级(吞咽时间<5 s),可疑为1级(吞咽时间≥5 s)或2级,异常为3~5级;本研究将可疑和异常归为吞咽障碍。
1.2.3 综合评估量表 通过日常生活能力、住院病人跌倒/坠床风险评定病人躯体生活自理能力及跌倒风险。营养状况采用老年简易营养评价法(MNA)进行评定,包含客观测量、常规评估、饮食状态及自我营养评价等,评分<17.0分为营养不良。认知功能采用蒙特利尔认知评估量表(MoCA)快速筛查,评估内容覆盖广泛,若病人受教育时间≤12年,需在评估结果上加1分,评分<26分为认知功能异常。情绪心理状况采用Zung抑郁自评量表(SDS)评定病人过去1周内自身情况,评分>50分为异常。
1.2.4 衰弱评估 采用Fried衰弱表型(FP)评估,以躯体衰弱为核心特征,包括握力减退、体重减轻、自觉疲乏、步速减慢、体力活动减少5项内容。具有3~5项为衰弱期,1项或2项为衰弱前期,无任何一项为无衰弱。
1.3 资料收集 调查人员选择符合纳入与排除标准的调查对象,告知本研究目的和调查内容,取得调查对象和照顾者、科室相关负责人的同意,通过吞咽功能及衰弱评估、问卷调查方式收集病人相关信息,并在资料库中完整录入。

2 结 果
2.1 住院老年病人吞咽障碍与衰弱情况 共纳入269例老年病人,年龄60~104(75.06±9.93)岁。吞咽障碍66例(24.5%),其中可疑36例,异常30例;衰弱:衰弱期59例(21.9%),衰弱前期112例(41.6%)。
2.2 病人吞咽障碍影响因素的单因素分析 吞咽障碍组呛咳史、患脑血管疾病、患肺部疾病、营养不良、抑郁、认知障碍比例、受教育程度、跌倒风险评分和衰弱评分均高于无吞咽障碍组,年龄大于吞咽障碍组,慢性病种类、用药种类多于无吞咽障碍组,BMI、日常生活能力评分低于无吞咽障碍组,差异均有统计学意义(P<0.05或P<0.01)。详见表1。
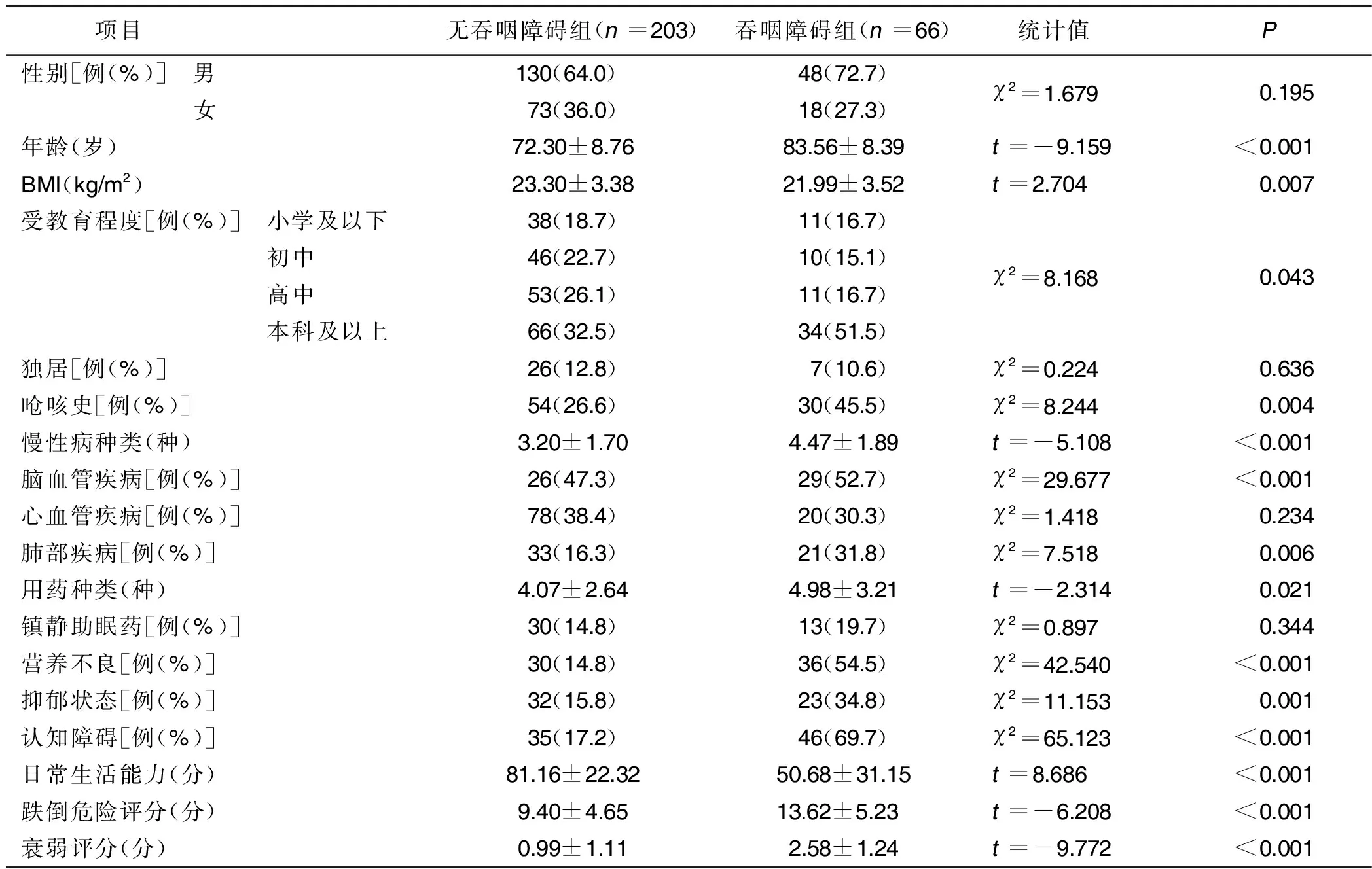
表1 病人吞咽障碍影响因素的单因素分析
2.3 住院老年病人吞咽障碍发生影响因素的多因素分析 以是否发生吞咽障碍(无=0,是=1)为因变量,将单因素分析中差异有统计学意义的14个变量(年龄、BMI、慢性病种类、用药种类、日常生活能力评分、跌倒风险评分、衰弱评分以实测值纳入;呛咳史、脑血管疾病、营养不良、肺部疾病、抑郁状态、认知障碍中,无=0,是=1;文化程度:小学及以下=1,初中=2,高中=3,本科及以上=4)作为自变量,进行二元Logistic回归分析。结果显示,年龄、脑血管疾病、认知障碍、衰弱评分是吞咽障碍发生的独立危险因素(P<0.01)。详见表2。

表2 住院老年病人吞咽障碍发生影响因素的多因素分析
2.4 吞咽障碍病人与无吞咽障碍病人FP内容及衰弱分期比较 吞咽障碍组衰弱期及衰弱各评估指标(体重减轻、步速减慢、握力减退、体力活动减少、自觉疲乏)发生率高于无吞咽障碍组(P<0.01)。详见表3。
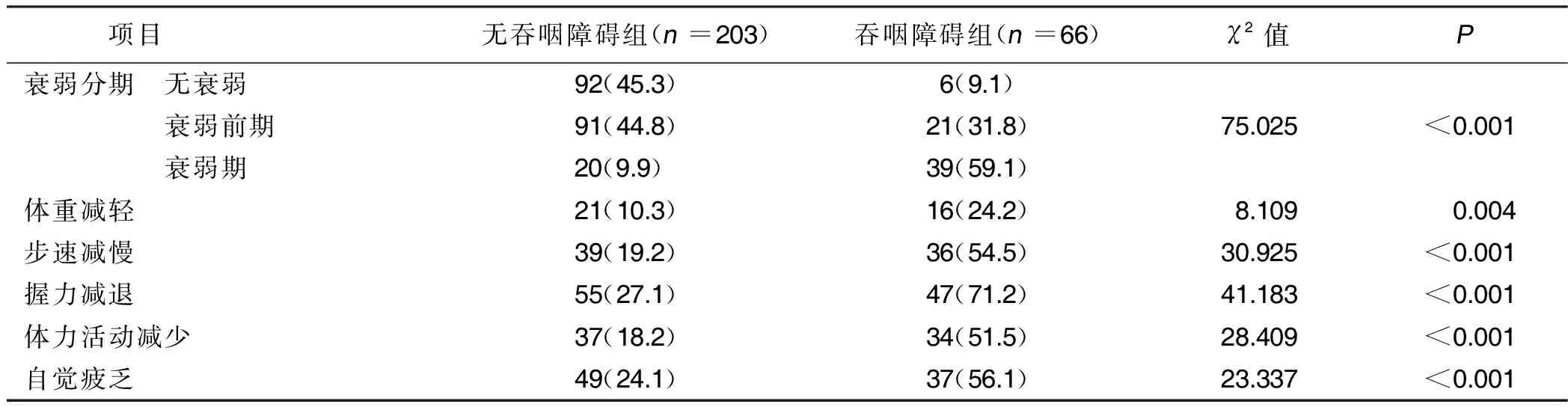
表3 有无吞咽障碍病人FP内容及衰弱分期比较 单位:例(%)
2.5 吞咽障碍与衰弱的相关性分析 吞咽障碍与衰弱程度及衰弱指标(如步速减慢、握力减退、体力活动减少、自觉疲乏)呈正相关(P<0.01)。详见表4。
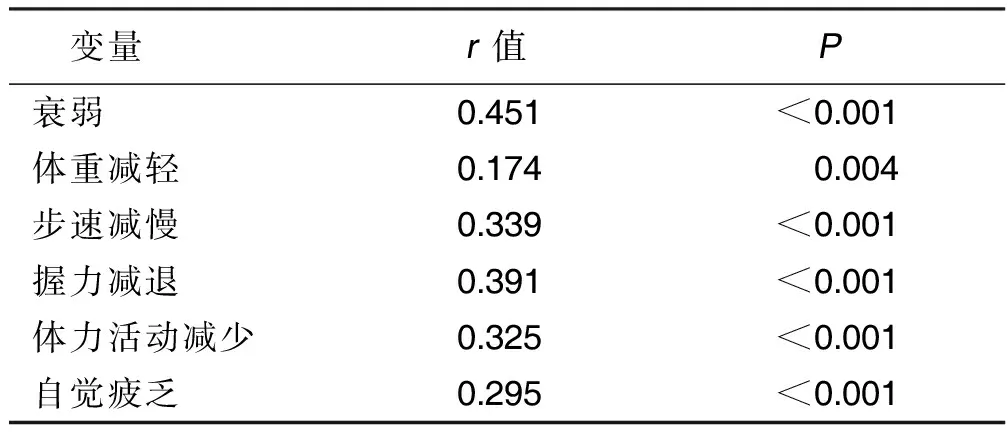
表4 吞咽障碍与衰弱的相关性分析
3 讨 论
3.1 住院老年病人吞咽障碍及衰弱现状 吞咽障碍是老龄化社会常见的慢性健康问题,相关研究显示,住院老年病人吞咽障碍患病率为8.4%~60.0%[2,5]。本研究结果显示,住院老年病人吞咽障碍发生率为24.5%,与文献报道一致[2,5]。吞咽障碍导致老年人出现营养及能量摄入不足、脱水、呛咳、误吸、反复肺部感染甚至窒息等并发症,对精神心理状态及社会人际交往有一定的影响,增加死亡风险,降低生存质量。因此,应重视对住院病人吞咽功能的筛查及早期干预。目前国内外对吞咽障碍的流行病学调查、风险评估、干预措施等研究多建立在脑卒中、神经退行性变、头颈部肿瘤等高发疾病基础上,较少关注心因性或增龄、功能衰退对吞咽功能的影响,因此本研究选取住院老年病人进行吞咽障碍的现况调查,综合分析高发疾病及健康状况异常对吞咽障碍发生的影响。
衰弱作为一种多因素临床综合征,可较好地反映老年人群健康状态,预测临床不良事件的发生。本研究结果显示,住院老年病人衰弱患病率为21.9%,与田鹏等[6]Meta分析得出的衰弱患病率22.6%一致,高于Collard等[7]行Meta分析得出的衰弱患病率9.9%,分析与衰弱的量化标准和评估工具未统一、研究者选择目标人群及筛查工具不同有关。相关研究显示,处于衰弱前期的老年人经过运动、营养、心理状态干预等措施,可有效逆转或延缓衰弱进展,提高生活质量,获得较好的临床结局。本研究病人衰弱前期患病率为41.6%,因此,医护工作者应重视对病人衰弱状态的早期筛查及干预[8-10]。
3.2 住院老年病人吞咽障碍的危险因素
3.2.1 年龄 本研究结果显示,增龄是住院病人吞咽障碍发生的危险因素,与李超等[5]研究得出吞咽障碍患病率与年龄呈正相关结果一致。随着年龄增长,机体发生解剖学和生理学改变,影响老年人进食和吞咽功能的安全性及有效性,增加吞咽后口咽部摄入物的残留、误吸的风险[11-12]。参与吞咽动作的骨骼肌(口咽部的舌骨上肌及食管上段括约肌)萎缩和功能减退、舌骨和环状软骨骨化、味觉和嗅觉的减少或丧失、口咽部唾液分泌减少等,使老年人出现吞咽动力减退及反射延迟;胃底顺应性降低,可影响饱腹感,减少食物摄入;牙齿脱落或假牙佩戴不合适等口腔问题,可影响对食物种类的选择。因此,临床工作应密切关注高龄老年人的吞咽功能评估与管理,重视口腔健康问题及食物质地的选择。
3.2.2 脑血管疾病 患有脑血管疾病是吞咽障碍发生的重要危险因素,脑卒中病人可能出现中枢受损(如大脑皮质、延髓吞咽中枢)、与吞咽有关的脑神经受损(如迷走神经、舌下神经、面神经)、锥体外系受损等,引起吞咽延迟或不能吞咽,增加病人误吸、吸入性肺炎、窒息等风险[13-14]。因此,患脑血管疾病人群是临床工作中应重点筛查的对象,首先通过吞咽量表筛查、饮水试验等,初步评估病人吞咽功能,对有呛咳、反复肺部感染等病人,建议行吞咽功能测定,如咽喉部纤维内窥镜下检查、吞咽造影检查等。
3.2.3 认知障碍 无论是神经系统病理性改变、增龄所致的功能减退,还是精神心理异常、代谢综合征、糖尿病等慢性病的发生[15],均可能造成认知功能异常,认知障碍呈慢性进行性进展,导致老年痴呆发生,而吞咽过程需要认知及行为参与。本研究结果显示,认知异常是吞咽障碍发生的独立危险因素。考虑可能是认知障碍病人发生感觉、记忆、思维等异常[16],表现为对食物辨别不能、食欲下降、吞咽延迟或拒绝、咳嗽反射减退、不能执行进食或吞咽动作等,影响吞咽过程的安全性和有效性。因此,吞咽障碍病人康复锻炼同时应进行认知功能训练,加强锻炼的有效性,防止认知功能进一步减退,提高老年人生存质量。
3.2.4 衰弱 本研究结果显示,衰弱是吞咽障碍发生的危险因素,且衰弱表型评估中吞咽障碍组各指标病人比例高于无吞咽障碍组,与王田田等[4,17]研究结果一致。Butler等[18-19]进行了后舌力量与握力相关性比较,结果显示二者呈正相关。Yamanashi等[20]研究显示,后舌力量与衰弱存在独立相关性,但最大等长舌压测定需要专业性,故老年人握力减低提示可能存在后舌力量减低,可能有吞咽障碍发生的风险。
衰弱是一种增龄性、加速机体衰老进程的慢性、进行性疾病状态,核心表现为机体自我平衡调节能力失调,生理储备功能及抗应激能力减退。衰弱老年人常存在骨骼肌功能和结构减退,包括吞咽动作肌肉群;肌肉质量、力量下降,出现吞咽动力减退及反射延迟;体力状况较差;进餐时姿势选择及方式不正确;服用镇静助眠及抗焦虑抑郁药物等;因吞咽过程中呛咳、误吸等发生不敢进食,产生恐惧心理。上述因素均可能影响吞咽过程,增加吞咽后口咽部摄入物的残留、误吸的风险。故应密切关注老年人衰弱状态,尤其是已存在的吞咽障碍,注意保持病人进食环境安全舒适、姿势恰当,并早期进行康复锻炼等,改善生存质量。
综上所述,老年人群吞咽障碍发生率较高,且与衰弱程度及表现相关。引起吞咽障碍有较多原因,除患明确的神经肌肉系统器质性病变外,还包括认知、衰弱状态等引起的吞咽功能异常,这部分人群由于早期症状不典型,易被老年人和照护者忽视,待引起反复呛咳、误吸、吸入性肺炎发生时才考虑去医院就诊。故需早期识别高危老年人潜在的吞咽障碍风险,以进行规范化管理与预防,减缓上述进程,改善老年人生存质量。
