经皮扩张气管切开术与传统气管切开术用于不同体质量指数患者的临床对比研究
2021-08-30陈万罗先海韩宽怀赵纪源张邦国任金涛卢涛魏艳君
陈万 罗先海 韩宽怀 赵纪源 张邦国 任金涛 卢涛 魏艳君
成都市 1)新都区人民医院重症医学科 2)新都区中医医院重症医学科 3)青白江区人民医院重症医学科 4)龙泉驿区第一人民医院重症医学科 成都 610000
气管切开术是一种建立人工气道的常用技术,常用于危重患者抢救及短期内不能拔除气管插管的患者[1]。目前常用的气管切开术方法有传统气管切开术(traditional tracheotomy,TT)和经皮扩张气管切开术(percutaneous dilatation tracheostomy,PDT)。TT需要逐层分离气管前组织,多由熟悉局部解剖的耳鼻喉或头颈外科医师在符合条件的手术室操作。PDT多用于重症医学科的危重患者,虽然操作相对简单,并发症风险较低[2-3],但由于术野较小,更依赖术者的技巧与经验[4]。
目前现行的指南中,仅明确对于有颈部异常、气道狭窄等指征的患者应用TT[5]。对于其他类型患者,如肥胖患者,由于证据质量不足,并无相关推荐意见[6]。基于此,本研究采用前瞻性随机对照研究(RCT),以初步探讨PDT和TT用于不同体质量指数(body mass index,BMI)患者的临床效果。
1 资料与方法
1.1一般资料本研究均经本院伦理委员会审批,纳入2018-02—2020-03成都市4家三级综合医院重症医学科行气管切开术的患者。纳入标准:(1)性别不限,年龄≥18岁。(2)上呼吸道梗阻或昏迷伴吞咽困难。(3)气道分泌物多、气道保护力差、有高误吸风险的患者。(4)患者家属对本研究知情同意。排除标准:(1)已经做过紧急气管切开的患者。(2)颈前部术区皮肤局部感染、颈部解剖结构有明显异常不能确定气管位置者。(3)颈部肿瘤、甲亢患者。(4)有明显出血或凝血功能障碍的患者。根据手术方法分为PDT组和TT组。每组再根据患者的BMI分为3个亚组(A组<24 kg/m2、B组24~27 kg/m2、C组≥28 kg/m2)。
1.2手术方法患者仰卧,垫肩颈部后仰,充分暴露颈前部,常规消毒、铺巾。1%利多卡因局部麻醉。TT组[2]:胸骨上窝约1 cm至环状软骨下缘做正中切口,切开皮肤、皮下组织,分离颈前肌肉群,暴露气管前壁。直视下切开2~3气管软骨环,撑开气管前壁,根据是否使用呼吸机,插入合适的气管套管,逐层缝合切口,固定气管套管。PDT组:采用益心达经皮扩张气管切开导管套装操作。取环状软骨下2 cm或第2~3气管环之间颈正中部位为穿刺点。水平横向切开皮肤1.5~2 cm。取5 mL注射器抽2 mL生理盐水,垂直进针穿刺,有突破感后回吸见大量气泡,拔出穿刺针芯,接穿刺套管回吸仍可见大量气泡,证实穿刺套管已达气管内。沿穿刺套管置入导丝10~15 cm后拔出穿刺套管。沿导丝置入锥形扩张钳,依次扩开皮下组织及气管前壁直至可容纳气管切开导管的宽度,撤出扩张钳。将气管插管尖端后退至穿刺部位以上(距门齿16~18 cm),沿导丝置入气切导管,拔出导丝和导管管芯,经气切导管吸痰,进一步证实气切导管在气管内后气囊充气,妥善固定。接呼吸机机械通气,拔除经口气管插管。
1.3观察指标患者的基线资料、手术相关指标(手术时间、切口长度、术中出血量)、并发症(切口出血、皮下气肿、气胸、纵隔气肿、切口感染)。
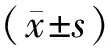
2 结果
2.1患者的基线资料研究期间共纳入符合标准的患者146例,PDT组 75例、TT组71例、2组患者的基线资料差异无统计学意义(P>0.05)。见表1。
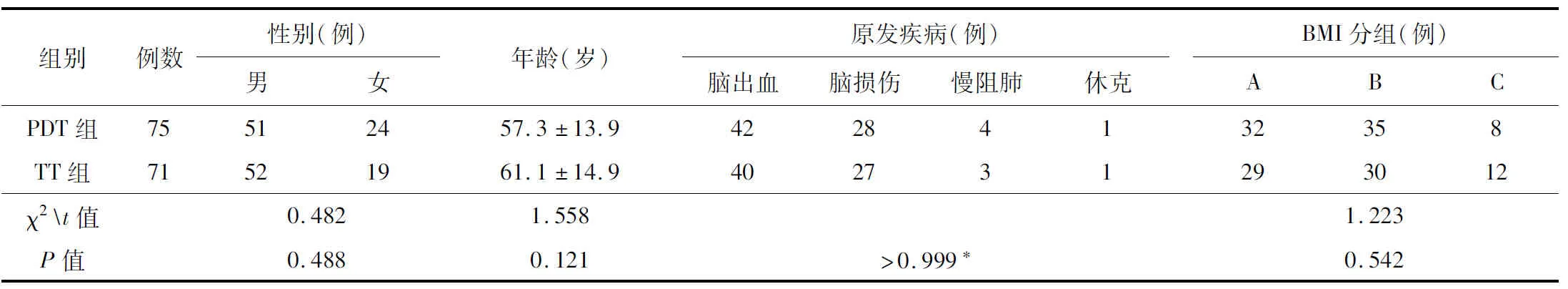
表1 2组患者的基线资料比较
2.2手术相关指标PDT组的切口长度、术中出血量、手术用时均短(少)于TT组,差异均有统计学意义(P<0.05),见表2。但2组中3个亚组间的手术相关指标差异均无统计学意义(P>0.05),见表3。将3组患者以不同BMI进行分层分析,结果发现:在A组、B组、C组3个亚组中,PDT组的切口长度和手术时间均短于TT组,差异均有统计学意义(P<0.05);在A组、C组亚组间,PDT组和TT组的术中出血量差异无统计学意义(P>0.05)。见表4。

表2 2组手术相关指标比较

表3 2组中各亚组手术相关指标比较

表4 BMI分层后2组手术相关指标比较
2.3并发症发生率PDT组的并发症总发生率低于TT组,差异有统计学意义(P<0.05),见表5。对相同术式进行组内BMI分层分析,结果表明,TT组中的A组、B组、C组发生并发症患者分别为4例、9例、11例;随着BMI增加,其并发症发生率增加,差异有统计学意义(P<0.05)。PDT组中,A组、B组、C组的总并发症患者分别为1例、1例、0例,差异无统计学意义(P>0.05)。不同组内对BMI进行分层后发现:A组患者中,TT组4例发生并发症,PDT组为1例,差异无统计学意义(P>0.05);B组患者中,TT组9例发生并发症,PDT组为1例,差异有统计学意义(P<0.05);C组患者中,TT组11例发生并发症,PDT组无1例发生并发症,差异有统计学意义(P<0.05)。见表6~7。
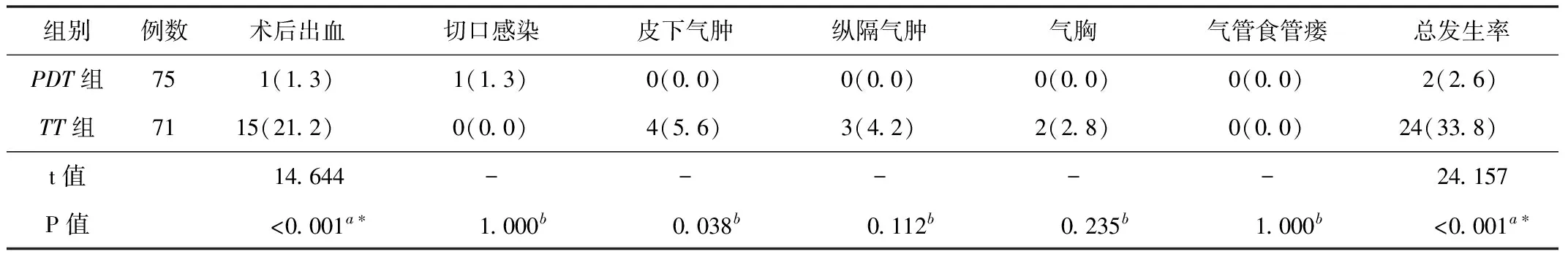
表5 2组患者术后并发症发生率比较
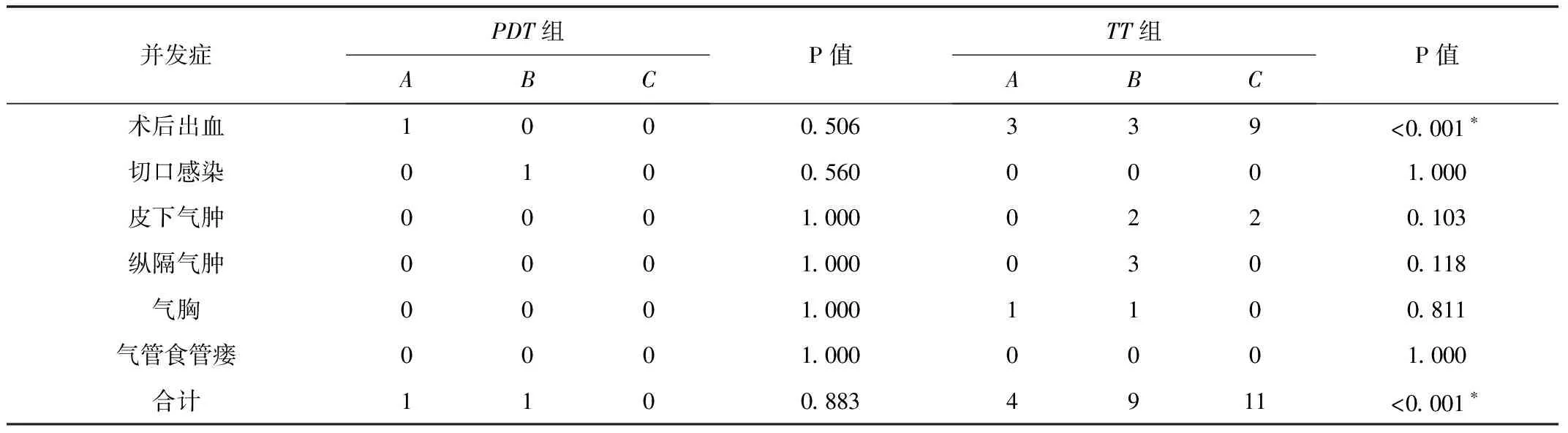
表6 2组不同BMI患者并发症发生率比较

表7 BMI分层后2组患者并发症发生率比较
3 讨论
气管切开术是最古老的外科手术之一,也是重症监护室广泛使用的一种急诊抢救手术。随着机械通气技术的广泛应用,气管切开术将面临着更多难题,如适应证、最佳时机和理想技术的选择等。虽然目前的循证指南已对其中若干问题进行了解答,且认为PDT能够扩大适应证,缩小禁忌证范围[5-6],但关于对肥胖患者如何选择合适的气管切开技术仍是目前亟须探讨并解决的问题。
研究表明,肥胖对气管切开术预后不良存在潜在的影响,Elsolh等[7]对89例肥胖患者和238例非肥胖患者行TT,结果显示,肥胖组并发症发生率为25%,而对照组仅有14%。Byhahn等[8]设计了一项队列研究,共纳入474例患者。分为肥胖患者组(73例)和非肥胖患者组,使用了4种不同经皮气管切开术。最终结果表明,肥胖患者组经皮气管切开术围手术期并发症风险更高。Aldawood等[9]也设计了一项前瞻性队列研究,肥胖组50例,非肥胖组177例。结果显示,肥胖组气管切开并发症的发生率高于非肥胖组。虽然这些研究均证明了TT和PDT对肥胖患者是相对安全有效的,但并没有明确何种术式更适合于肥胖患者。
因此,本研究对两种术式的相关指标进行分析,结果显示,相较于TT,PDT的主要优势有:(1)创伤小,仅需约2cm的切口,属于微创手术。(2)手术用时少,仅需(7.9±3.8)min。(3)出血量小,仅为(9.8±6.6)mL。(4)并发症发生率低,仅为2.6%。
进一步对两种术式患者进行组内BMI相关疗效分析发现:(1)同一种术式不同BMI患者的手术时间、切口长度及术中出血量差异无统计学意义。(2)对于相同BMI患者,TT组的手术时间及切口长度均较PDT组长,差异有统计学意义。在临床工作中,很多一线医生认为不同体形的患者进行PDT的手术难度依次为肥胖患者、普通患者、偏瘦患者[10]。然而,本研究发现,对于同一种手术方式,不同BMI患者的手术时间、切口长度及术中出血量差异无统计学意义,不排除施术者经验原因所致。此外,本研究发现,BMI<24kg/m2的患者,TT组并发症总发生例数较PDT组多,但差异无统计学意义;BMI24~27kg/m2的患者,TT组并发症发生率高于PDT组,差异有统计学意义;BMI≥28kg/m2的患者,TT组11例患者发生并发症,PDT组无1例发生并发症,差异有统计学意义。
综上所述,PDT较TT手术时间短、切口小、术中出血量少、并发症发生率低。两种方式在不同BMI患者的疗效不同,其中PDT较TT的疗效好、并发症少。考虑到本研究样本量偏小,因此尚需要更大样本量的前瞻性RCT研究予以证实。
