时间-空间相关成像技术在脐绕颈胎儿左心室收缩功能评价中的价值及与围生儿预后的关系
2021-08-26张力维王义成杨瑞敏刘云春刘宏强罗兵张婷
张力维 王义成 杨瑞敏 刘云春 刘宏强 罗兵 张婷
脐带是连接胎儿与胎盘的带状结构,由两根脐动脉、一根脐静脉及周围的胶质组成,脐动脉围绕脐静脉呈螺旋状走行。胎儿通过脐带血循环与母体进行营养和代谢物质的交换。脐带血流受阻,可危及胎儿生命。产科门诊中,脐绕颈十分常见,以脐带绕颈1~2周多见,≥3周者少见,可引起产程的延长甚至停滞,并可造成围产儿缺氧、窒息,严重者可致死亡[1-7]。近年来,人们优生优育的观念不断提高,产前对胎儿宫内状态的判断越来越重要,有助于临床医师早期发现异常,并给予相应的干预及治疗。过去临床上常采用胎心监护评估胎儿是否发生宫内缺氧,但是胎心监护影响因素较多,容易造成假阳性结果的出现,从而导致临床医师对胎儿宫内状况做出错误的判断。随着产科超声检查技术的不断发展,胎儿心脏超声检查越来越受到重视,通过对胎儿心脏功能的检查,可以评估胎儿宫内的情况。有研究表明,脐带绕颈可引起胎儿心功能的改变,进而影响胎儿的整体发育,因此,对脐带绕颈胎儿心功能的监测非常重要。时间-空间相关成像(spatiotemporal image correlation,STIC)技术是一项新的胎儿心脏超声诊断技术,不但可以用来观察胎儿心脏的结构,同时还可以评估心脏功能。本研究应用STIC技术获取正常胎儿及脐绕颈胎儿左心室容积,并进一步评估脐绕颈胎儿左心室收缩功能的变化,并随访所有孕妇的分娩方式及新生儿出生后1 min Apgar评分。旨在为临床医生的及时干预及分娩方式的选择提供有利的依据,以降低脐绕颈胎儿宫内窘迫及新生儿窒息的发生率,提高新生儿的生存率及生活质量。
1 资料与方法
1.1 一般资料 选择2019年10月至2020年11月在我院建档并产检胎儿有脐绕颈孕妇78例作为研究对象,根据脐绕颈周数分为脐绕颈1周组(A组)和脐绕颈≥2周组(B组),其中A组48例,年龄22~35岁,平均(29.4±2.1)岁;孕龄37~41+6周,平均(39.5±1.6)周;B组30例,年龄22~35岁,平均(30.1±1.9)岁;孕龄37~41+6周,平均(39.4±1.7)周。选择同期胎儿无脐绕颈孕妇151例作为对照组,年龄22~35岁,平均(29.3±2.2)岁;孕龄37~41+6周,平均(39.2±1.8)周。3组间孕妇年龄、体重及孕周等一般资料比较差异无统计学意义(P均>0.05),具有可比性。本试验已获我院伦理委员会审核并批准。
1.2 入选标准 (1)孕妇平素月经规律,停经史准确,身体健康,不合并高血压、糖尿病、肾病等基础疾病;(2)孕妇无有毒物质及致畸物质暴露史,无先天性心脏病生育史及家族史;(3)孕妇无吸烟、酗酒史;(4)单胎妊娠,胎儿心脏及其他器官无畸形;(5)随访资料完整;(6)检查前孕妇均知情同意。
1.3 仪器与方法
1.3.1 仪器:使用GE Voluson E10 彩色多普勒超声诊断仪,C1-5凸阵探头(频率为:1~5 MHz),RM6C凸阵容积探头(频率为:1~6 MHz)。
1.3.2 脐绕颈检查:孕妇仰卧位或左侧卧位,首先行常规产科超声检查,确定胎儿数量,测量胎儿双顶径、头围、腹围、股骨长、胎盘厚度及羊水指数等,评估胎儿宫内生长发育情况,并多切面扫查排除胎儿心脏及其他器官畸形。然后顺着胎儿脊柱的方向,观察胎儿颈后部皮肤是否有压迹(无脐绕颈者未见压迹,绕颈一周者为“U” 形 或“V”形压迹,绕颈两周者为“W” 形压迹,绕颈≥3周者为:“锯齿状” 或“波浪状”压迹),对有压迹者加用彩色多普勒血流显像,观察有无血流,接着以压迹处为中心将探头转动90°,沿胎儿颈部横切,可见红蓝相间的血流信号呈“平行状”或“螺旋状”环绕于胎儿颈部,脐绕颈的诊断均经分娩证实。
1.3.3 STIC图像采集:启动胎儿心脏模式,进行胎儿超声心动图检查,取得清晰胎儿四腔心切面后,将图像放大,按下“4D”键进入STIC模式,对取样框的大小和位置进行调整,取样框的大小应包括整个胎儿胸腔切面。根据胎儿胎龄,容积扫描角度取:20°~30°,采集时间取:7.5~12.5 s。采集过程中需注意:①采集图像时容积探头需固定;②嘱孕妇屏气配合;③尽量在胎儿无或少胎动时进行图像采集;④采集的容积数据应包括完整的心动周期;⑤采集图像不满意或胎动频繁,需重复采集,直到获得清晰满意的图像。
1.3.4 脱机分析:使用GE公司的VOCAL软件读取STIC图像,启动Volume Analysis模式,手动勾画心内膜轮廓,旋转30°描计一次,左心室舒张末期及收缩末期分别描计6次,通过软件重建后自动获得左心室舒张末期容积(left ventricular end stroke volume,LVEDV)及左心室收缩末期容积(left ventricular end systolic volume,LVESV)。计算左心室每博输出量(left ventricular stroke volume,LVSV)、左心室心输出量(left ventricular cardiac output,LVCO)及左心室射血分数(left ventricular ejection fraction,LVEF)。其中LVSV= LVEDV-LVESV,LVCO=LVSV×胎儿心率,LVEF=LVSV/LVEDV。左心室收缩末期及舒张末期的确定是以房室瓣的启闭及心室腔的大小为依据。左心室收缩末期定义为二尖瓣开放前,左心室舒张末期定义为二尖瓣关闭后。以上所有数据均为3个心动周期的平均值。见图1、2。
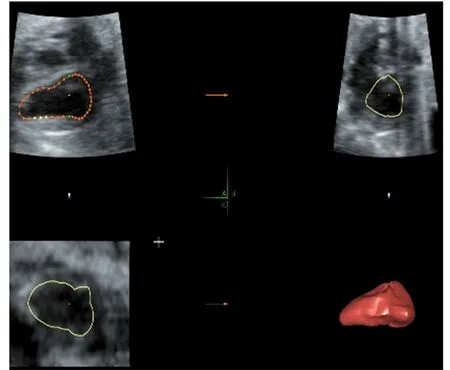
图1 STIC技术测量B组胎儿左心室舒张末期容积
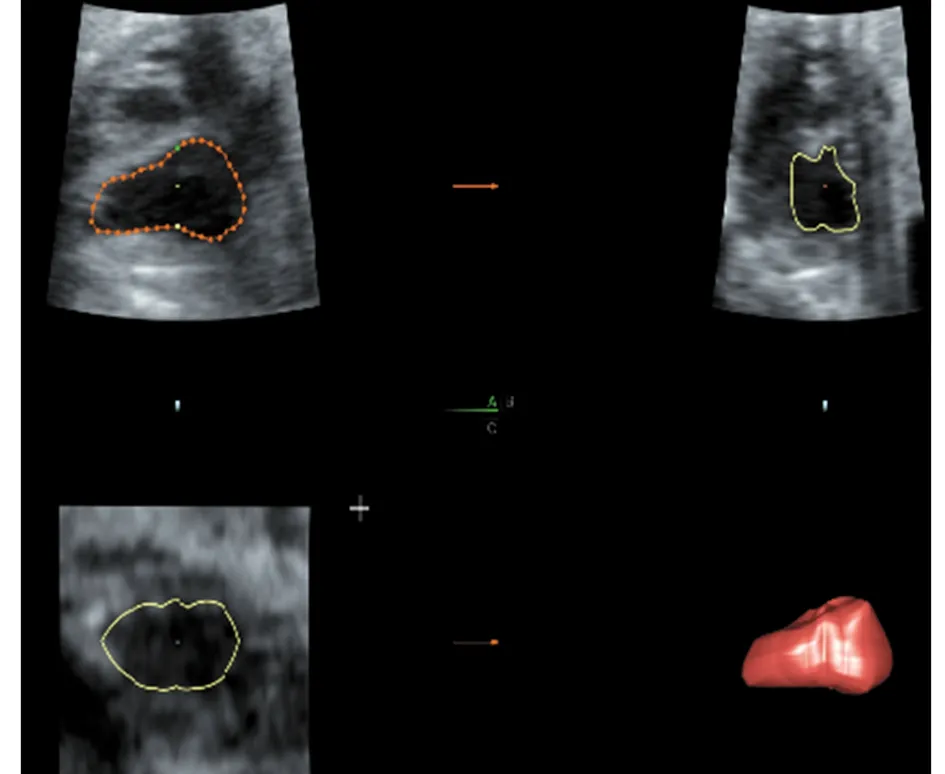
图2 STIC技术测量B组胎儿左心室收缩末期容积
1.3.5 随访:追踪所有孕妇的分娩方式及新生儿出生后1 min Apgar评分。分娩方式包括:自然分娩、阴道助产分娩及剖宫产。Apgar评分是判断新生儿出生后有无窒息的方法,以出生后1分钟的脉搏、呼吸、肌张力、反射及皮肤颜色5项体征为依据,每项2分,总分为10分,8~10分为新生儿正常,0~7分为新生儿窒息[8]。
2 结果
2.1 3组胎儿STIC技术测得左心室各参数比较 与对照组相比A组胎儿LVESV、LVEDV、LVSV、LVCO及LVEF差异均无统计学意义(P>0.05);与对照组及A组相比,B组胎儿LVESV、LVEDV均增大,差异均有统计学意义(P<0.05),LVSV、LVCO以及LVEF均减小,差异均有统计学意义(P<0.05)。见表1。
表1 3组胎儿STIC技术测得左心室各参数比较
2.2 3组产妇分娩方式比较 与对照组产妇相比A组产妇自然分娩率、阴道助产分娩率及剖宫产率均无统计学意义(P>0.05);与对照组及A组产妇相比,B组产妇自然分娩率降低,差异有统计学意义(P<0.05),剖宫产率升高,差异有统计学意义(P<0.05),阴道助产分娩率差异无统计学意义(P>0.05)。见表2。
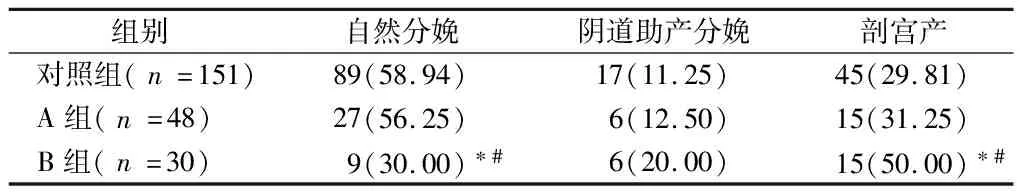
表2 3组产妇分娩方式比较 例(%)
2.3 3组新生儿窒息评分比较 与对照组新生儿相比A组新生儿窒息率无统计学意义(P>0.05);与对照组及A组新生儿相比,B组新生儿窒息率升高,差异有统计学意义(P<0.05)。见表3。

表3 3组新生儿窒息评分比较 例(%)
3 讨论
妊娠过程中脐带可缠绕于胎儿身体的任何部位,其中以脐绕颈最常见,近年来,脐绕颈的患病率呈逐年增加的趋势。脐绕颈是胎儿宫内缺氧的一个重要因素,脐绕颈周数越多,其有效长度越短,越容易造成胎儿宫内的缺血、缺氧,随着病情的进一步发展可引起严重的并发症甚至死胎及死产。在以往的孕期超声检查过程中,多将脐动脉及大脑中动脉血流指标及其比值作为评估胎儿宫内是否发生缺氧,以及判断缺氧严重程度的指标[9,10]。王霞妹等[11]研究表明,缺氧导致上述指标出现异常前胎儿心功能已经发生改变。针对上述情况,我们在平时工作中需要严密监测脐绕颈胎儿心功能的动态变化,以便及时了解脐绕颈胎儿宫内状况,指导临床医师进行积极的治疗、准确的判断预后并选择合适的分娩方式。既往临床上常采用二维超声、M型超声、脉冲多普勒或组织多普勒等超声技术评价胎儿心功能,数据显示,上述方法存在一些实际应用的不足,可能对结果的准确性及可重复性造成较大的影响[12-16]。
STIC技术包括容积数据的获得及图像的后处理两部分内容,由Vinals首次提出[17],是近年来出现的一种三维成像新技术,有自己独特的优势,图像帧频及时间分辨率均较高,可重复性好[18,19]。通过探头自动扫描感兴趣区,从而快速获取大量连续的二维切面,并把所获得的不同时间点的心脏二维图像按照时间顺序重新排序组合,从而完成心动周期的重建,得到感兴趣区的动态图像。联合虚拟器官计算机辅助容积测量技术能较为准确、客观的测量胎儿同一心动周期内的LVESV、LVEDV,并通过公式计算出LVSV、LVCO及LVEF,很大程度上克服了人们对左心室实际容积的简单假想,从而提高了脐绕颈胎儿左心室容积及左心室收缩功能评价的真实性。具有简便、无创、动态、敏感性高的优点,易被受检者接受,为无创性胎儿心脏容积及功能的检查提供了一个全新的视角。
国内外较多研究表明STIC技术对正常胎儿、先天性心脏病胎儿及实验动物心脏容积的评估具有可行性[20-27]。杨丽玲等[28,29]将STIC技术应用于正常胎儿、妊娠期高血压疾病胎儿及妊娠期糖尿病胎儿心功能的评价中,结果显示数据具有较高的准确性。另外国内学者聂娅等[30]应用STIC技术测量宫内生长受限胎儿左心室容积及左心室收缩功能,研究表明STIC技术有望成为监测宫内生长受限胎儿宫内生长状况并评估预后的新方法。但尚未见应用STIC技术评估脐绕颈胎儿左心室容积及左心室收缩功能的报道。
本研究显示,与对照组相比,A组胎儿LVESV、LVEDV、LVSV、LVCO及LVEF差异均无统计学意义(P均>0.05),说明脐绕颈1周时,胎儿左心室容积及左心室收缩功能不受影响。本研究结果还显示,与对照组及A组相比,B组胎儿LVESV、LVEDV均增大,差异均有统计学意义(P均<0.05),LVSV、LVCO以及LVEF均减小,差异均有统计学意义(P均<0.05),说明脐绕颈大于或等于2周时胎儿左心室容积及左心室收缩功能受到了影响,可能是因为脐静脉受压导致胎儿从母体得到的含氧血容量减少,使得胎儿心肌发生缺血、缺氧[31]。另一方面,脐动脉循环阻力的不断提高,会引起胎儿的代谢性酸中毒,阻碍了心肌细胞的能量代谢,最终使得胎儿心肌收缩力减低,收缩功能受损[32]。
有研究表明,随着剖宫产率的增加,新生儿的死亡率明显降低,但较高的剖宫产率,会导致子宫瘢痕处妊娠、医源性早产及新生儿黄疸等远期不良妊娠结局的发生[33,34]。所以,临床工作中应避免盲目的选择剖宫产。胎儿脐绕颈不作为剖宫产的绝对指征,因为当脐绕颈较松时,不会影响胎儿宫内状态及产程,可以尝试阴道试产。本研究结果显示,与对照组产妇相比,A组产妇自然分娩率、阴道助产分娩率及剖宫产率均无统计学意义(P均>0.05),与对照组新生儿相比,A组新生儿窒息率无统计学意义(P>0.05),故当胎儿脐带绕颈一周时,如果无其他剖宫产指征,鼓励孕妇阴道试产。本研究中,与对照组及A组产妇相比,B组产妇自然分娩率降低,差异有统计学意义(P<0.05),剖宫产率升高,差异有统计学意义(P<0.05),与对照组及A组新生儿相比,B组新生儿窒息率升高,差异有统计学意义(P<0.05),所以当脐带绕颈大于或等于两周时,会使剩余脐带相对变短,分娩宫缩时胎头下降会造成脐带的过度牵拉或缠绕过紧,引起脐血流受阻,造成胎儿窘迫、新生儿窒息甚至死胎及死产。故当胎儿脐带绕颈大于或等于两周时,可以适当放宽剖宫产指征。
STIC技术与传统技术相比,在评估脐绕颈胎儿左心室收缩功能方面具有以下优势:(1)自动完成容积数据的采集,超声医师只需要保持探头的稳定。(2)可以先完成原始数据的采集,后期进行脱机分析,缩短胎儿的超声检查时间。(3)客观、真实的显示了心脏的空间结构。本研究也存在一定的局限性:(1)实验所选孕周范围较局限,尚需扩大孕周范围进一步研究。(2)在胎儿心脏容积数据采集的过程中,会受到一些因素的影响,如孕妇腹壁的厚度、胎儿的大小、胎位、羊水量等。(3)缺乏前期的体外实验验证。
综上所述,STIC技术监测到脐绕颈胎儿左心室收缩功能出现异常时,产妇剖宫产率及新生儿窒息率均增高,由此可见,STIC技术可用于脐绕颈胎儿左心室收缩功能的评价,并可对其宫内缺氧状况进行有效的评估,预测围产结局,为产科医师分娩方式的选择提供可靠的依据。
