阴虚证诊断标准的现代文献研究❋
2021-08-25冯芮琪战丽彬
冯芮琪, 战丽彬
(南京中医药大学, 南京 210023)
阴虚证又称阴液亏虚证,是中医诊断中最常见的证型之一。“阴虚”一词首见于《黄帝内经》[1],“阴虚证”最早见于《普济本事方》[2],此外其他医书也对阴虚症状进行了不同的阐释。如《素问·调经论篇》中提到:“阴虚则内热……有所劳倦,形气衰少……热气熏胸中,故内热。[3]”《景岳全书·虚损》:“精虚者即阴虚也……而见营卫燥、津液枯者,即阴虚之证也。[4]”《沈氏尊生书·脏腑门》:“阴虚所生病……口干咽痛,舌疮,涕唾稠黏,手足心热,大便燥,小便赤。[5]”自秦汉到新中国成立后历代医家都对阴虚及阴虚证进行了不断的补充和完善[6]。然而查阅相关文献发现,不同时期的阴虚证诊断标准不尽相同,各文献中引用的标准也不一致。因此笔者在对前人文献研究的基础上,基于不同的时间阶段,对阴虚证的诊断标准进行了归纳整理。
1 资料与方法
1.1 文献检索
以“阴虚证”“辨证标准”“诊断标准”为主题词,检索式为“阴虚证AND诊断标准”“阴虚证AND辨证标准”,在中国知网、维普数据库、万方数据库等进行中文文献检索。文献检索与下载完成时间为2019年6月30日,检索时间为建库时间至2020年5月20日。
1.2 书籍整理
在南京中医药大学医学图书馆及读秀数据库查阅自1978年至2019年不同版本的《中医学基础》《中医诊断学》《中医证候规范》《中医证候鉴别诊断学》《实用中医诊断学》等相关书籍,对比不同版本之间的异同点,若内容相同则统计第一次出现的书籍及时间。
1.3 纳入标准
文献中明确注释修订组织及修订时间;具备完整明确的阴虚证诊断标准及由国家制定得到专家共识的标准。
1.4 排除标准
诊断标准为阴虚证及其兼证;诊断标准具有明确脏腑定位;仅提及阴虚证的证候而无相关的诊断标准或辨证标准;多次发表的同1篇文献以最后1次发表为计。
1.5 研究方法
按时间顺序归纳整理各文献中的阴虚证诊断标准及相关信息,整理阴虚证定义、名称、制定单位或主编、内容等,文献中提及的原著需查阅纸质版或电子版原文进行摘录。
2 结果
根据上述检索式“阴虚证AND诊断标准”“阴虚证AND辨证标准”,在中国知网共检索出文献351篇,万方数据库共检索出文献255篇,维普数据库共检索出文献2篇。阅读文章标题、摘要及关键词,再根据纳排标准及对比分析,最终纳入文献14篇,结合相关书籍整理归纳得到阴虚证诊断标准16个。
2.1 各标准的归纳总结
2.1.1 各标准中症状的总结 1978年《中医学基础》对阴虚证的定义是“阴液不足所表现出的证候”,分为主症8项,次症5项[7]。1982年《中医虚证辨证标准》由国家制定和认可,为此后阴虚证辨证标准的制定奠定了基础[8]。1986年对此标准进行了修订,将脉细数调整为主症,“午后颧红”改为“午后升火”,这也是辨证标准中首次提到“午后升火”[9]。1984年《中医诊断学·八纲》将阴虚证又称为虚热证,诊断标准中未提及二便的相关症状[10]。1990年邓铁涛[11]主编的 《中医证候规范》提到了阴虚证的或见症、或见舌、或见脉,此标准中的“舌绛、淡红干裂、脉浮数”是各标准中首次出现的症状,其诊断标准较为详细,包括了符合典型表现者或具备主症3个、并见主舌主脉者,或主症3个、见症1个,并见任何舌象与脉象者等7项诊断标准。1995年罗仁[12]主编的《中医虚证诊疗手册》指出,本证以“热”为特点,主要症状有3点,具备2点即可辨为阴虚证。1995年朱文锋[13]主编的《中医诊断学》提出阴虚证的特征是病程长、病势缓等虚证常见的特征。1997年《中医临床诊疗术语·证候部分》中用“阴虚证”命名,同时也称为“液亏证”[14]。
2002年《中药新药临床研究指导原则(试行)》中提出此证的诊断标准必备舌红少苔(无苔)或苔黄,其他主要症状5项中包含2项者即可辨证为阴虚证[15]。同年出版的《中医证候鉴别诊断学》指出了阴虚证与其他证型的鉴别诊断,诊断标准较之1987年第一版未作修改[16]。2003年朱文锋[17]主编的《现代中医临床诊断学》中沿用了1997年国家制定的诊断标准。2004年《中医药学名词》中增加了头晕失眠及午后潮热,减少了五心烦热[18]。同年邓铁涛[19]主编的《实用中医诊断学》将阴虚证及阴虚内热证进行区分,指出后者的症状为五心烦热,潮热盗汗,颧红,舌质红绛,脉细数。2011年冷方南[20]主编的《中医证候辨治轨范》提出阴虚证主症及次症8项。2015年邓铁涛[21]主编的《实用中医诊断学》中将阴虚证亦称为“阴虚内热”证、“虚热”证,症状较2012年版的《实用中医诊断学》删减了面色憔悴,目眩耳鸣,口燥咽干,将舌质嫩红改为舌质红绛,脉细改为脉细数。2018年吴承玉[22]主编的《中医诊断学》较为详细地阐述了阴虚证的证候,同时还指出了阴虚证常见的证型及兼夹证。
2.1.2 各标准中舌象脉象的总结 1978年《中医学基础》中对舌象的表述为舌质嫩红、少苔或无苔[7]。表1示,1982年及1986年的《中医虚证辨证标准》中的舌象均为舌红或少苔、无苔[8,9];此后各标准中的舌象描述也基本一致,均为舌红少苔或无苔、舌质嫩红无苔、舌红少津或少苔。1990年《中医证候规范》在次症中提到了“舌红光嫩,舌绛无苔,淡红干裂少苔”[11]也可见于阴虚证。由此可见,阴虚证诊断标准的主要舌象为“舌红少苔或无苔”。1982年至2004年各诊断标准及书籍中阴虚证脉象的主脉均是脉细数,1990年《中医证候规范》次症中提到的脉象为“脉浮数,弦细数”[11],2004年《实用中医诊断学》中提出阴虚证的脉象为细脉,阴虚内热者为“脉细数”[19]。此后一直到2018年阴虚证的主要脉象依然是脉细数。
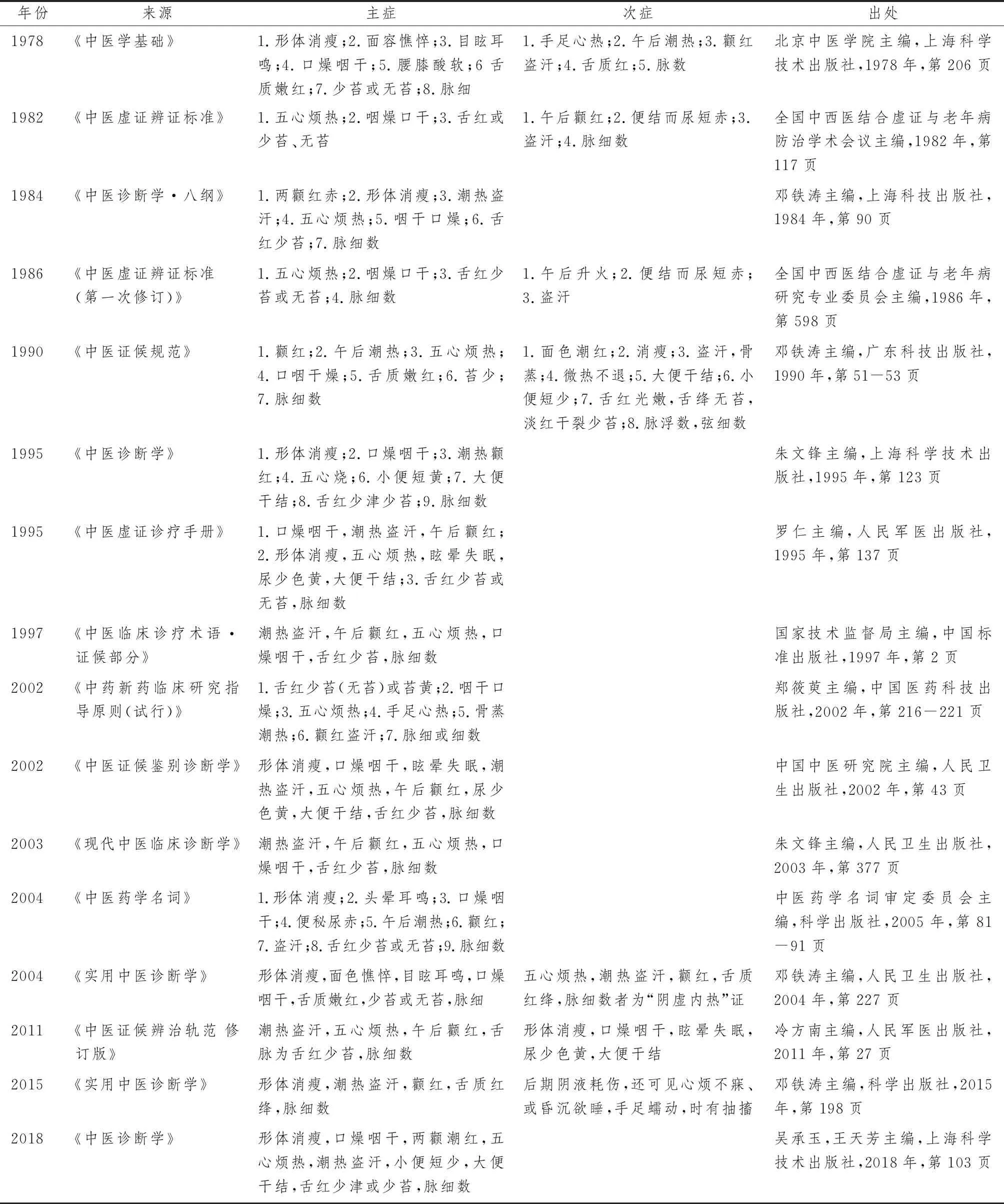
表1 阴虚证各诊断标准归纳结果
2.2 各阴虚证的症状统计及异同点
参照以上各会议文件、书籍及专家意见中对于阴虚证的表述,汇总统计各标准中阴虚证证候共计21条。表2、3统计结果示,阴虚证诊断标准一般包含9~12个症状,其中1982年[8]、1984年[9]及2004年[18]的诊断标准为国家制定颁布,均包含9个症状。1990年邓铁涛[11]主编的《中医证候规范》中提到的症状最多,包括主症及次症共17个,对阴虚证的阐述较为详尽,并且还在《实用中医诊断学》中提到了“阴虚内热”的诊断标准(2004年)以及阴虚后期的症状表现(2015年)。纵观各标准,主症中首先提到的症状多数为“形体消瘦”及“口燥咽干”,由此可见,此两症对于阴虚证辨证标准的重要性。
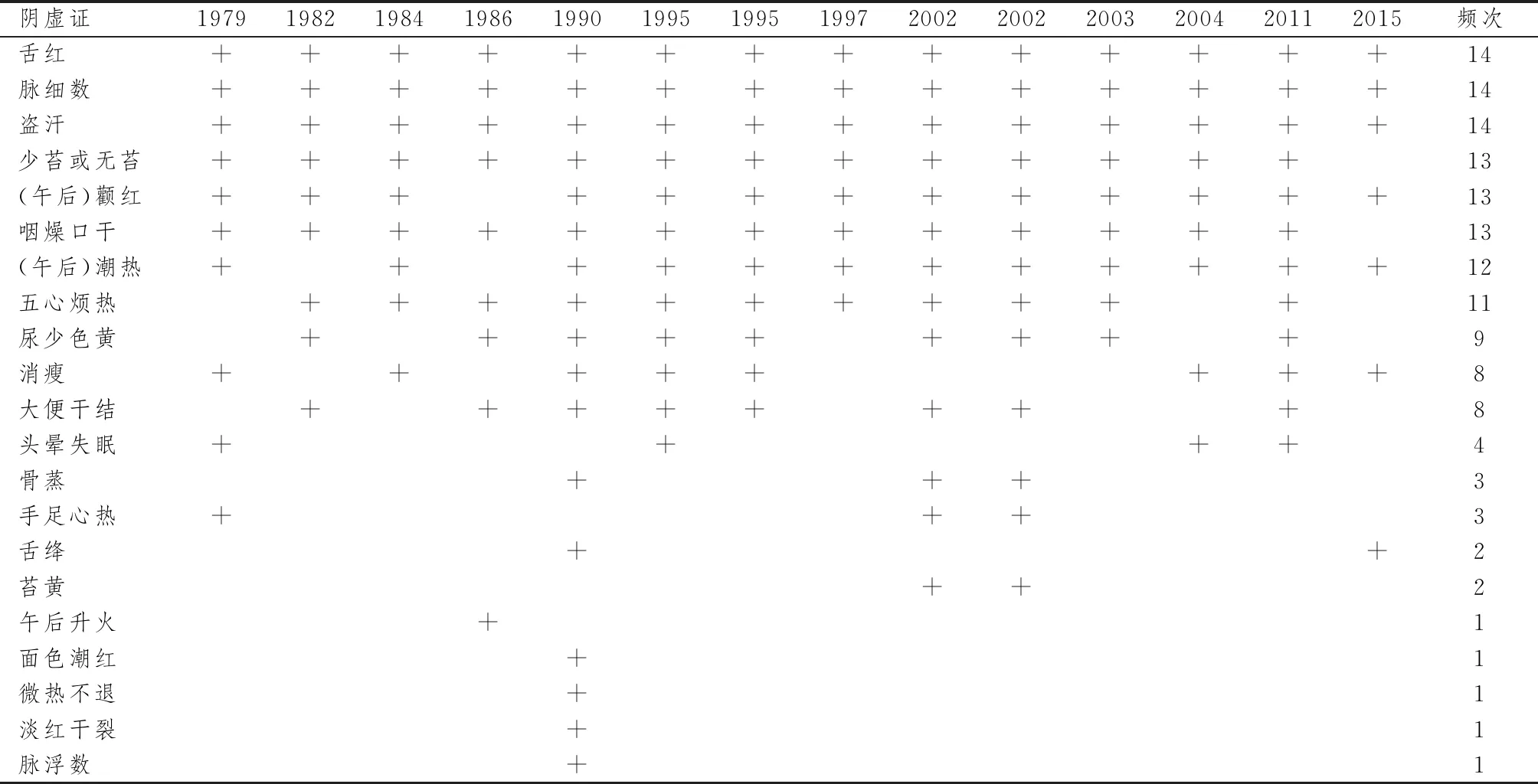
表2 阴虚证各诊断标准症状比较及频次统计结果
2.3 中医辨证诊断的现代研究
随着中医诊疗体系的不断完善,有学者提出传统中医诊疗体系具有模糊化、数据化不足和主观化的缺点,诊疗时缺乏精确的定量数据,需要将传统四诊信息与数据标准化相结合实现中医现代化。如脉诊“在心易了,指下难明”的特色,便给中医的辨证准确性及传承性带来了一定的阻碍。齐向华等[23,24]构建了“系统辨证脉学”,提出了脉诊诊断“位、数、形、质、动”的五维纲领,此学说既有利于疾病的预测,也有助于提高临床诊治的准确性。

表3 阴虚证各诊断标准异同点比较
许家佗等[25]通过舌、脉象分析仪对不同病症患者的舌色、苔色、脉象等进行了统计分析,使得中医舌诊及脉诊更具客观化、现代化。陆璐明等[26]学者分析了中医面部色诊的常用测定方法,指出现今主要的测定方法有色差计检测技术、光谱分析、分光光度计检测技术和颜色测试技术等。胡纲等[27]应用光线补偿算法、降噪算法及Mallat算法等对复杂背景下的人脸及人眼进行检测计算,大大降低了客观环境对诊断的干扰,使面部诊断结果更加统一化、客观化。在目诊方面最广泛应用的是虹膜诊断法,此外刘伟锋[28]、左坤隆[29]等基于变换投影、差分投影和梯度投影等计算机分析方法,对眼部特征进行了提取。使用现代技术对中医四诊进行收集分析,不仅有利于提高中医诊断的准确性,同时还能使中医得到更好的发展与推广。
3 讨论
纵观各阴虚证诊断标准发现,各种辨证依据均主观因素多、客观指标少,辨证结果个体差异大且难以对比、不易重复,给临床、科研带来了很大的困难。为推进阴虚证诊断标准的统一,本研究纵向对比了1978至2018年间的16个诊断标准。经过分析发现,各诊断标准对阴虚证的定义、核心症状及诊断依据的阐释较详细,其中国家制定的5个标准为阴虚证诊断标准的确立奠定了基础。通过症状频次统计得出,阴虚证诊断标准的主要症状为五心烦热、咽干口燥、潮热颧红、盗汗,主舌为舌红少苔或无苔,主脉为脉细数,此结果能够为阴虚证的临床诊断、证候类中药新药研发及科学研究提供核心证素理论支持。此外,各标准还从不同的角度进一步完善了阴虚证的诊断标准。如2002年《中药新药临床研究指导原则(试行)》,将舌诊部分放在了首要位置,强调舌诊在阴虚证诊断中的重要性,并初步制定了阴虚证症状分级量化表,提出根据各症状在证候中的权重进行赋分,从而评价阴虚证的症状分级诊断[15];同年的《中医证候鉴别诊断学》指出了阴虚证与其他证型如津液亏损证、湿郁热伏等的区别[16];2015年邓铁涛[21]主编的《实用中医诊断学》提到随着病情的发展阴液耗伤还可见心烦不寐或昏沉欲睡、手足蠕动、时有抽搐等症状。
尽管阴虚证的诊断标准在不断的完善,但其临床症状的采集没有规范化标准与流程,不同医师的临床经验或诊疗手法的差异会导致诊断具有主观差异性。为使诊断结果更加准确,临床医生一方面要熟练掌握传统中医辨证的内容,另一方面也要规范化采集四诊信息。在临床诊断时要避免症状描述的模糊化,如“潮热”“午后潮热”对症状发生的时间节律性描述不准确,还要注意拆分合并症状,如“潮热盗汗”“眩晕耳鸣”为2种症状应区分说明,否则只表现单独症状的患者难以辨证。最后要制定规范化的症状采集标准与流程,减少光线、背景颜色等客观因素对诊断的干扰,如阴虚证患者“小便色黄”,对小便的留取及尿色、尿量的测定应有统一的标准。此外随着中医诊疗体系的不断发展,许多疾病及证型都在完善诊断依据的数据化、智能化。目前阴虚证的诊断标准尚无具体的客观指标,临床还可以结合舌体成像分析仪、脉诊仪、色差计检测等技术,分析“舌红”“两颧红赤”“脉细数”等症状与阴虚证发展的关联,采取微循环血流测定等方式评判舌体色泽的改变。将仪器检测与中医的整体观、动态观结合起来,利用大数据、复杂网络、人工智能等技术方法研究中医辨证思维,使阴虚证的诊断与现代科技及多平台结合起来,根据疾病发展的不同阶段制定不同的症状量表,既保留中医辨证的思想,又使辨证诊断更加统一规范。
