微创根治术中预防性回肠末端造口对直肠癌患者临床疗效及肛门功能的影响
2021-08-23花庶庆
时 婕 花庶庆 陈 云 李 昕 汪 伟
安徽省池州市人民医院胃肠外科,安徽池州 247100
结直肠癌是临床较为常见的消化道恶性肿瘤之一,虽然结直肠癌的发病率整体低于胃癌,但近年来的资料显示,结直肠癌患者的发病率呈现逐年上升的趋势[1]。腹腔镜下的结直肠癌根治术是治疗结直肠癌的常用术式[2]。但在对患者的治疗中,随着低位直肠癌保肛式的逐渐完善,其可对患者的肛门功能造成不同程度的影响,可能会造成患者发生较重的大便失禁、大便急迫及里急后重,临床上称之为直肠癌低位前切综合征[3]。临床认为造成以上症状的因素主要包括放疗、吻合口与肛门之间的距离改变及吻合口瘘。有研究报道指出,在对患者进行保肛性手术后,及时对患者进行预防性回肠造口对直肠癌患者肛门功能的恢复具有积极的意义[4]。本研究通过对微创根治术中预防性回肠末端造口对直肠癌患者临床疗效及肛门功能的影响分析,以期为临床治疗提供科学依据。
1 资料与方法
1.1 一般资料
选取2017 年9 月至2020 年5 月于安徽省池州市人民医院进行诊断并治疗的91 例直肠癌患者作为研究对象,根据手术方式将其分为观察组和对照组。观察组(32 例)行腹腔镜根治术加末端回肠造口,对照组(59 例)行单纯行腹腔镜根治术。其中观察组男20 例,女12 例;年龄44~69 岁,平均(56.39±5.13)岁;临床分型:肿块型10 例,溃疡型10 例,浸润型12 例;TNM 分期:Ⅰ~Ⅱ期14 例,Ⅲ~Ⅳ期的18 例;病理类型:低分化13 例,中分化患者11 例,高分化8 例;肿瘤到肛门的距离平均(5.24±2.11)cm。对照组男38 例,女21 例;年龄42~71 岁,平均(58.53±7.10)岁;临床分型:肿块型20 例,溃疡型18 例,浸润型21 例;TNM分期:Ⅰ~Ⅱ期26 例,Ⅲ~Ⅳ的33 例;病理类型:低分化23 例,中分化21 例,高分化15 例;肿瘤到肛门的距离平均(5.55±2.36)cm。两组一般资料比较,差异无统计学意义(P >0.05),具有可比性。
纳入标准:①均符合结直肠癌诊断标准[6];②对本研究药物耐受;③资料完整。排除标准:①严重心肝肾功能障碍;②入院前3 个月进行糖皮质激素治疗;③中途失访;④入院前接受抗肿瘤治疗;⑤远处播散。
1.2 研究方法
观察组采取腹腔镜根治术加末端回肠造口治疗,对照组单纯行腹腔镜根治术治疗,手术后患者均采取XELOX 方案化疗。
腹腔镜手术:术前对患者采取全身麻醉,在Trocar穿孔形成气腹后,将腹腔镜置入病灶部位对其进行逐一探查,结合局部病灶部位的解剖位置,对病灶部位的肠道进行分离,同时对局部病灶部位的血管进行结扎,以标准模式进行淋巴结清扫后,游离结肠肝曲和直肠后壁,切除肿瘤病灶。
末端回肠造口治疗:预防性造口位置选择在患者的右下腹的麦克伯尼点附近,在距离患者的回盲部30 cm 处从切口位置将患者的回肠拉出腹腔外,使用一次性吸引器套管穿过患者的回肠系膜作为支撑,同时使用可吸收线对患者的皮肤和肠壁进行缝合。术后1~2 d锻炼患者膀胱功能后拔除尿管,确认无造口瘘等情况发生后,拔出引流管。
1.3 观察指标及判定标准
两组均开展为期6 个月的随访,分别收集记录两组胃肠功能恢复情况(肠鸣音恢复时间、排气时间以及开始进食时间)、手术时间、术中出血量、切除病灶长度、淋巴结清扫数量、手术后首次下床时间、术后补液天数、住院时间、实验室指标(术前、术后2 d 及术后5 d)、肛门功能评分及并发症发生情况。采用《现代肛肠肿瘤外科学》[7]的肛门功能评分对患者的肛门功能进行评价,该评价方法主要通过对患者的便意、控制力、感觉功能及大便次数、排便时间进行评价。肛门功能评分越高代表患者肛门功能越好。记录对两组术前、术后14 d、术后3 个月及术后6 个月的肛门功能评分。
1.4 统计学方法
采用SPSS 19.0 对所得数据进行统计学分析,计量资料采用均数±标准差()表示,组间比较采用t检验,计数资料采用例数表示,组间比较采用χ2检验。以P <0.05 为差异有统计学意义。
2 结果
2.1 两组胃肠功能恢复情况比较
两组肠鸣音恢复时间、排气时间及开始进食时间比较,差异无统计学意义(P >0.05)。见表1。
表1 两组胃肠功能恢复情况比较()
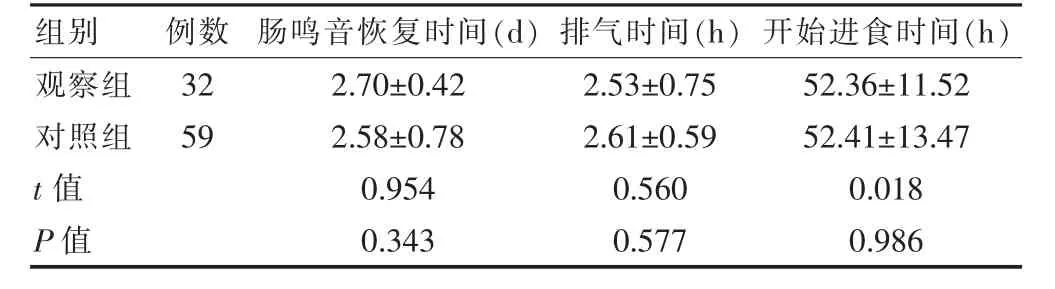
表1 两组胃肠功能恢复情况比较()
2.2 两组围手术期指标比较
两组手术时间、术中出血量、切除病灶长度及淋巴结清扫总量比较,差异无统计学意义(P >0.05)。见表2。
表2 两组围手术期指标比较()
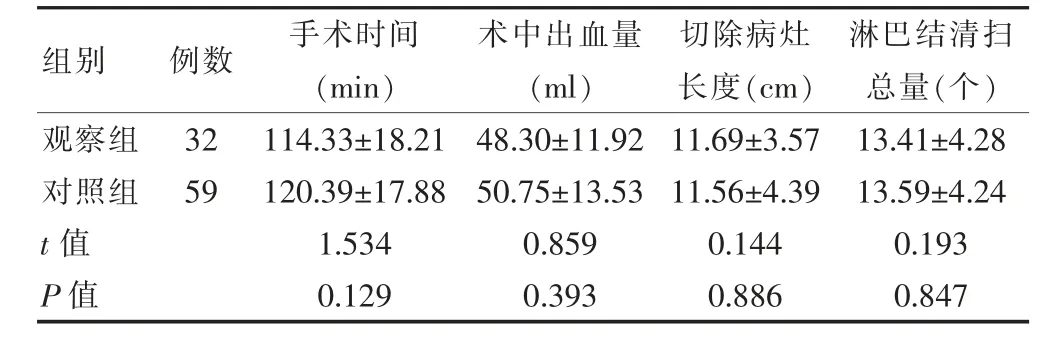
表2 两组围手术期指标比较()
2.3 两组术后恢复情况比较
观察组首次下床时间、术后补液天数及住院时间均低于对照组,差异有统计学意义(P <0.05)。见表3。
表3 两组术后恢复情况比较(d,)
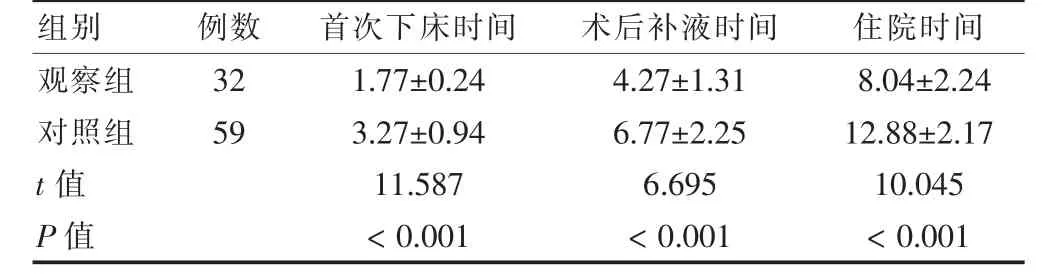
表3 两组术后恢复情况比较(d,)
2.4 两组实验室指标比较
整体分析发现,两组白细胞、C 反应蛋白、前白蛋白水平组间比较、时间点比较及交互作用差异均有统计学意义(均P <0.05)。进一步两两比较,组内比较:两组术后2 d 及5 d 的白细胞、C 反应蛋白均高于术前,前白蛋白水平低于术前,术后5 d 的白细胞、C 反应蛋白水平均低于术后2 d,前白蛋白水平高于术后2 d,差异均有统计学意义(均P <0.05)。组间比较:观察组术后2 d 的白细胞水平高于同一时间点的对照组,C 反应蛋白、前白蛋白水平均低于同一时间点的对照组;术后5 d 的白细胞、C 反应蛋白水平均低于同一时间点的对照组,前白蛋白水平高于同一时间点的对照组,差异均有统计学意义(均P <0.05)。见表4。
表4 两组手术前后实验室指标比较()
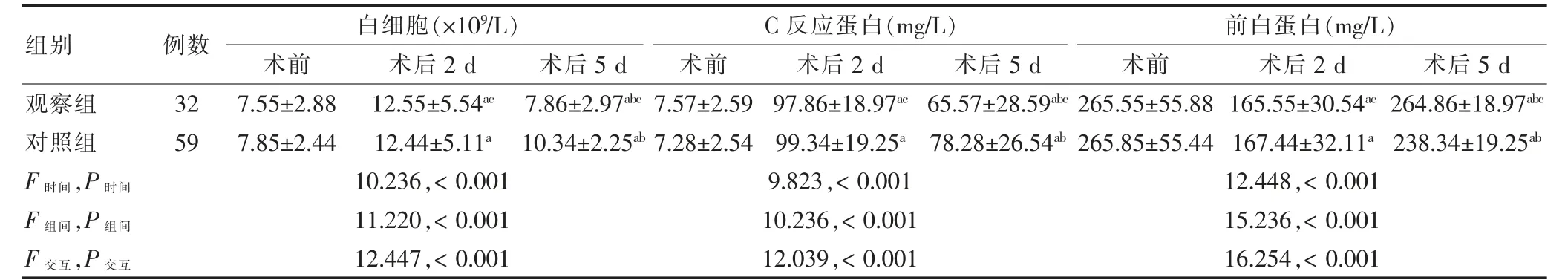
表4 两组手术前后实验室指标比较()
注:与本组手术前比较,aP <0.05;与本组术后2 d 比较,bP <0.05;与同一时间点的对照组比较,cP <0.05
2.5 两组肛门功能评分比较
整体分析发现,两组肛门功能评分组间比较、时间点比较及交互作用差异均有统计学意义(均P <0.05)。进一步两两比较,组内比较:两组术后14 d、3 个月、6 个月的肛门功能评分均高于术前,术后3 个月及6 个月均高于术后14 d,术后6 个月高于术后3 个月,差异均有统计学意义(均P <0.05)。组间比较:观察组术后14 d 及术后6 个月的肛门功能评分均高于同一时间点的对照组,术后3 个月低于同一时间点的对照组,差异均有统计学意义(均P <0.05)。见表5。
表5 两组肛门功能评分比较()

表5 两组肛门功能评分比较()
注:与本组术前比较,aP <0.05;与本组术后14 d 比较,bP <0.05;与本组术后3 个月比较,cP <0.05;与同一时间点的对照组比较,dP <0.05
2.6 两组并发症发生情况比较
观察组治疗期间发生2 例切口感染、4 例肠梗阻、2 例吻合口瘘及2 例腹腔出血,对照组治疗期间发生7 例切口感染、8 例肠梗阻、4 例吻合口瘘及5 例腹腔出血,两组并发症总发生率比较,差异无统计学意义(χ2=0.788,P >0.05)。
3 讨论
在对直肠癌患者的治疗中,针对肿瘤病灶部位距离肛门3~8 cm 的患者,通常临床采取前切除术及经腹部会阴联合手术治疗[9]。1939 年,美国学者采用低位前切除吻合的方法,充分代替了永久造口造手术[10]。在对患者进行直肠癌手术治疗中,术后泌尿系统功能障碍的发生率达到40%以上[11],发生吻合口瘘的概率在13%左右[12],尽管多数患者在术后1~2 年会逐步摆脱前切除综合征的影响[13],但是始终有少数患者长期受到前切除综合征的影响,严重损害患者的生命质量[14]。
对腹腔镜低位直肠癌术后患者采用预防性回肠末端造口进行治疗,术后患者的应激反应及疼痛依然是造成患者住院时间延长及并发症发生率上升的重要原因[15-16]。本研究中,两组术后胃肠功能恢复及围手术期指标比较,差异无统计学意义,提示腹腔镜低位直肠癌的手术中,采用预防性回肠末端造口治疗,对于手术指标的影响不大[17]。但是在直肠癌术中,患者的手术创伤性应激反应水平升高,极易造成急性炎症反应综合征[18]。随着术后炎症反应水平的升高,并发症发生率也随之升高[19-20],与本研究结果基本一致。而在术后6 个月,两组肛门功能恢复显著,且观察组肛门功能评分高于对照组,提示在对术后进行回肠末端造口治疗,可能促进肛门功能的恢复[21],进一步促进患者的早期进食,维护患者的肠屏障[22],对肠道细菌及内毒素的移位具有显著的预防作用[23],同时在一定程度上进一步避免肠道成为应激反应的中心,促进患者的快速康复[24]。
但在实际的手术治疗中,对患者进行回肠末端造口治疗中,需要进行多次手术,由于粪便的含水量较高及成型率较低,所以难免会对局部组织造成一定的刺激性作用,进而造成生命质量的下降[25]。所以在治疗中,建议对术前发生肠梗阻、吻合后出现侧漏、高龄患者及手术前新辅助化疗患者,及时采取回肠末端造口治疗。综上所述,直肠癌患者在微创根治术中预防性回肠末端造口有利于提升患者的肛门功能,促进生命质量的提高。
