鼻内镜联合支撑喉镜手术治疗声带息肉的临床疗效及对患者嗓音功能的作用分析
2021-08-16孙江涛
孙 江 涛
(河南省许昌医院 许昌 461000)
临床耳鼻喉科中,声带息肉比较多见且具有较高的发病率,多数患者存在程度不一的声音嘶哑表现[1]。声带息肉的发生,与发声不当、长时间用声过多、声带长时间遭受慢性刺激有关,主要有两大类,一种是广基,另一种是带蒂。其中带蒂声带息肉会随着呼吸而移动,体积偏大,声门容易被堵塞,不利于患者说话交流、呼吸,严重影响着患者的生存质量[2]。临床对于该病的治疗通常以手术为主,比如支撑喉镜手术,在临床中虽然应用比较广泛,但单纯使用支撑喉镜,具有一定的缺陷。为进一步提高声带息肉患者临床疗效,本研究以70例声带息肉患者为例,在支撑喉镜手术基础上加用了鼻内镜,以供临床参考。
1 资料与方法
1.1 一般资料
本研究70例声带息肉患者于2018年10月~2019年10月纳入。存在手术指征;18岁以上;可正常交流、沟通,依从性良好;知情同意且自愿参与,已经签署过同意书。排除脏器功能严重障碍、对研究用药过敏、精神异常、存在其他声带病变、哺乳或妊娠、血糖及血压未控制者。根据电脑随机分组法分为常规组和研究组各35例。研究组男19例,女16例;年龄20~70岁,平均年龄(44.3±5.6)岁;病程3~30个月,平均病程(16.8±2.9)个月;带蒂息肉20例,广基息肉15例。常规组男18例,女17例;年龄19~70岁,平均年龄(44.6±5.8)岁;病程3~32个月,平均病程(17.2±3.3)个月;带蒂息肉21例,广基息肉14例。两组临床资料对比P>0.05,均衡性、一致性良好,可用于分组对比。
1.2 方法
研究组实施鼻内镜联合支撑喉镜手术,术前8h禁止饮食,密切监测患者各项体征。协助患者保持仰卧,气管置管,进行静脉复合麻醉,顺着麻醉导管置入支撑喉镜,显露声门,并对支撑喉镜进行妥善固定。经支撑喉镜置入鼻内镜(4mm、30°)到喉腔,通过电子显像系统,明确声带大小、所处部位、颜色、形态,确定切除范围。病变与正常组织交界部位的黏膜予以切开,息肉钳清除病变组织,动作温柔、缓慢、精准,注意保护正常组织。声带边缘予以喉刀进行修整,促使边缘光滑、平整。
常规组只进行支撑喉镜手术,患者入室后,密切监测其各项体征,开放外周静脉;麻醉诱导情况下予以气管置管,术中给予七氟醚进行维持麻醉,稳定术中心率、血压;术中协助患者保持头后仰位,垫高肩部,经口置入支撑喉镜之后妥善固定,显露喉腔,钳取病变组织;最后用肾上腺素棉球按压出血部位,术后抗生素抗感染3d,术后1~5d予以地塞米松雾化吸入,禁止发声14d,以清淡、易消化的流食为主。
1.3 观察指标
(1)临床疗效:镜检提示息肉彻底清除,声门良好闭合,声带边界齐整、光滑,可正常发声,为显效;镜检提示息肉大部分被清除,声门闭合不完全,声带略微充血、肿胀,发声改善显著,为有效;未达有效、显效者,一律视为无效。总体疗效为显效+有效的例数占总例数的比率。(2)嗓音功能:主要有Shimmer (振幅微扰)、Jitter(基频微扰)、NNE(标准化噪声能量)。检测环境噪音<45dB,患者与话筒之前保持20cm距离,指导其发音,截取稳定波形,分析其嗓音学指标。(3)并发症(声带闭合不全、黏膜受损、舌麻)以及术后复发率。
1.4 统计学分析

2 结果
2.1 研究组与常规组临床疗效对比

表1 研究组与常规组临床疗效对比
2.2 研究组与常规组手术前后嗓音功能对比

表2 研究组与常规组手术前后嗓音功能对比
2.3 研究组与常规组并发症、复发率对比
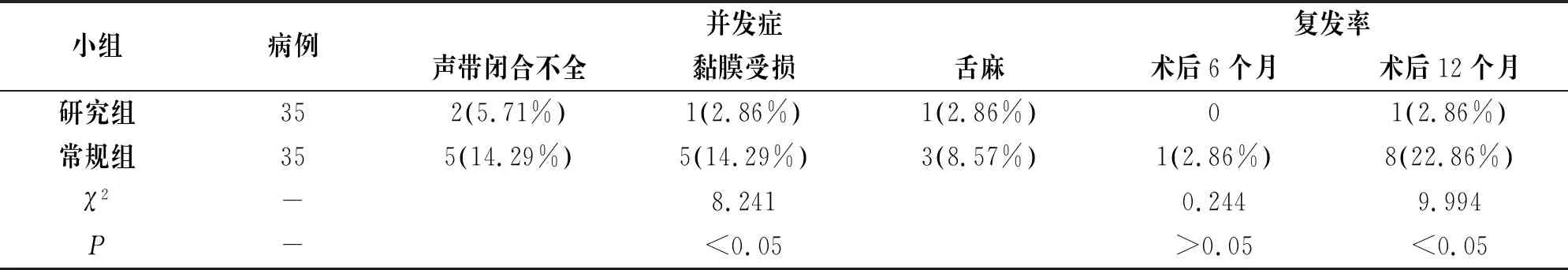
表3 研究组与常规组并发症、复发率对比
3 讨论
声带息肉属于良性病变,该病的发生是因为变态反应、用声过度、呼吸道感染、内分泌紊乱以及用声不当所致,在诸多病因的不良刺激之下,导致声带膜边缘水肿、充血,表现为水肿样纤维增生。声带息肉患者的临床症状主要表现为声音嘶哑,息肉所处部位、体积大小决定着患者声音嘶哑严重程度[3]。如果声带息肉治疗不及时,随着时间的推移以及病情的进展,息肉就会慢慢增大,堵塞声门,使得患者完全无法发出声音,更甚至还会影响到患者呼吸。
现阶段,临床对于声带息肉患者的治疗,通常以手术为主,且术式多种多样,比如纤维喉镜,是临床治疗声带息肉的常用术式,但此种术式难以完全清除患者息肉组织,且声带受损风险较大,导致患者需二次手术。支撑喉镜技术发展日益成熟,不会对正常组织造成误伤,操作简单,可两手同时进行,也没有时间限制,故而在临床中具有十分广泛的应用范围[4]。但是单纯进行支撑喉镜手术,观察局限,只能垂直轴探查,加之管径限制,无法获得广泛的观察视野,难以完全显露病变区域,且切除息肉过程中,有可能会遗漏;除此之外,有些患者颈、舌根后短粗,病变部位更不容易暴露,从而增大了手术切除难度。
为解决、避免上述问题,本次研究在支撑喉镜手术的基础之上尝试应用鼻内镜。鼻内镜可以自动调焦、镜头控制旋转,通过导管纤维束,将形成数字信号之后的影像传送到数字影像处理系统之中,不需要频繁调试就能够获得十分广泛、清楚的观察视野,若是患者声门难以显露,可换一种角度来暴露病变区域。与此同时,能够直接将鼻内镜置入支撑喉镜,光亮且固定稳固,还可以局部放大,以便于针对性处理微小病灶、暗角[5]。鼻腔镜具有强大的旋转功能,故而可以绕过室带边缘,全方位检查喉室、声门区、声门下区,进而精准切除病变组织。除此之外,全麻能够较好的松弛声门,具有较大的间隙,以便于手术操作,且患者无痛感[6]。由此可见,支撑喉镜联合鼻内镜治疗,各自优势都得到了充分发挥,协同作用突出。此次研究对照发现,研究组临床疗效更高,与常规组差异显著(P<0.05),证实了鼻内镜联合支撑喉镜手术的有效性。
声带息肉患者嗓音功能存在程度不一的障碍,对其生存质量的影响较大[7]。基于此,手术治疗声带息肉过程中,优化其嗓音功能,显得至关重要。评估手术治疗声带息肉疗效时,嗓音学分析也是主要手段之一[8]。本研究观察发现,研究组术后Shimmer 、Jitter降低,而NNE升高,与常规组差异显著(P<0.05),表明鼻内镜结合支撑喉镜手术能够更好的改善声带息肉患者嗓音功能。另外,研究组并发症总发生率以及复发率均明显低于常规组(P<0.05),证实了鼻内镜结合支撑喉镜手术具有微创、安全性高、复发率低等优势。
总而言之,临床治疗声带息肉患者,建议在支撑喉镜手术的基础之上加用鼻内镜,具有临床疗效确切、安全可靠、并发症少、复发率低、嗓音功能改善显著等优势。
