雾化吸入方式选择在支气管肺炎患儿中的应用
2021-08-16潘春梅周兰兰王海茂
潘春梅,周兰兰,王海茂
(中山市三乡医院,广东 中山 528463)
0 引言
支气管肺炎患儿临床表现以发热、咳嗽、气促等呼吸道感染症状为主,对患儿进行体格检查,可在肺部闻及湿啰音,并且部位相对固定。该病在婴幼儿具有较高的发病几率,为儿科常见疾病之一,由研究指出:支气管肺炎在儿童呼吸系统疾病中的发病率可达30%以上,在四季均有所发病,并且该病是导致儿童死亡的重要原因之一[1]。由于患儿尚处于生长发育阶段,机体各项功能均处于发育、完善过程,抵抗外界侵袭的能力相对较弱,尤其是肺部组织,气管管腔较为狭窄,纤毛运动能力较弱,并且黏液分泌功能尚未完善,而血液供应丰富、含气量少,一旦发生感染,极易出现充血水肿等症,导致气道痉挛,痰液等分泌物不易排除,严重者可堵塞气管,出现缺氧、喘憋等症状,甚至可危及患儿生命。除止咳、化痰、控制感染的治疗措施,雾化治疗也是临床治疗支气管肺炎的重要手段,为分析不同雾化吸入方式对治疗效果的影响,本研究开展分组对照实验,现将实验结果报道如下。
1 资料与方法
1.1 一般资料
以2020年1月至2021年1月,我院收治的支气管患儿300例为本实验的研究对象,采用计算机随机分组的方式,将研究对象按照1∶1的比例分为对照组(n=150)以及实验组(n=150)。对照组患儿,男童77例,女童73例;患儿年龄介于3月至7岁,均值为(3.18±1.43)岁;病程介于1~9d之间,均值为(4.15±2.36)d。实验组患儿,男童76例,女童74例;患儿年龄介于3月至8岁,均值为(4.02±1.54)岁;病程介于1~10d之间,均值为(4.82±2.44)d。两组患儿一般资料经统计学方法处理,结果显示差异不具备统计学意义(P>0.05),可以进行分组比较。
1.2 纳入与排除标准
纳入标准:患儿入院后,经相关检查,均明确诊断为支气管肺炎;表现为咳嗽、气促、发热、伴全身不适患儿;入组前1周内为接受任何抗生素治疗患儿;可配合完成雾化治疗患儿;患儿或家属知情同意。排除标准:先天肺组织不发育异常患儿;对本研究使用治疗要不耐受患儿;合并其他脏器功能障碍患儿。
1.3 方法
所有患儿入组后,均完善相关临床检查,在作出明确诊断后,均给予对症支持治疗,包括:退热、止咳、平喘、选择敏感抗生素控制感染等措施。两组患儿均进行雾化治疗,雾化药物选择为:布地奈德混悬液(AstraZeneca Pty Ltd;进口药品注册证号H20140474;规格:0.5mg)、硫酸特布他林雾化液(AstraZeneca AB;进口药品注册证号H20030642;规格:5.0mg);若患儿体重<20kg,则雾化药品用量为:0.5mg布地奈德混悬液+2.5mg硫酸特布他林雾化液+2mL生理盐水,若患儿体重≥20kg,则雾化药品用量为:1mg布地奈德混悬液+5mg硫酸特布他林雾化液。给予对照组患儿超声驱动雾化治疗,仪器统一选择为鱼跃超声雾化器(402AⅠ型),吸入气流量设置为最小。给予实验组患儿氧气驱动雾化治疗,氧流量设置为6~8L/min。两组患儿均使用面罩进行雾化治疗,在患儿静息状态由专业医务人员帮助患儿佩戴面罩,并进行相关雾化操作。两组患儿每次雾化治疗持续10min,3次/d,3d为治疗1疗程。
1.4 观察指标
对两组患儿咳嗽、气促以及肺部痰鸣音等临床症状消退时间进行统计和比较;并对两组患儿治疗效果以及不良反应发生情况进行比较。
1.5 统计学方法
利用统计学软件SPSS 29.0软件对研究中数据进行处理,以保证其具有科学性和准确性。计量资料以(±s)表示,进行t检验。以差异P<0.05为存在统计学意义。
2 结果
2.1 两组患儿临床症状消退时间比较
实验组患儿咳嗽、气促以及肺部痰鸣音消退时间分别为(2.43±1.44)d、(1.55±1.42)d、(2.08±1.52)d,均显著低于对照组(P<0.05)。详细比较见表1。
表1 两组患儿临床症状消退时间比较(±s,d)

表1 两组患儿临床症状消退时间比较(±s,d)
组别 例数 咳嗽消退 气促消退 肺部痰鸣音消退对照组 150 4.51±1.83 3.72±1.34 4.36±1.45实验组 150 2.43±1.44 1.55±1.42 2.08±1.52 t 10.939 13.612 13.292 P 0.000 0.000 0.000
2.2 两组患儿治疗效果以及不良反应发生率比较
实验组患儿治疗总有效率为98.00%(147/150),显著高于对照组(P<0.05);不良反应发生率为4.00%(6/150),显著高于对照组(P<0.05)。详细比较见表2。
表2 两组患儿治疗效果以及不良反应发生率比较(±s,n)
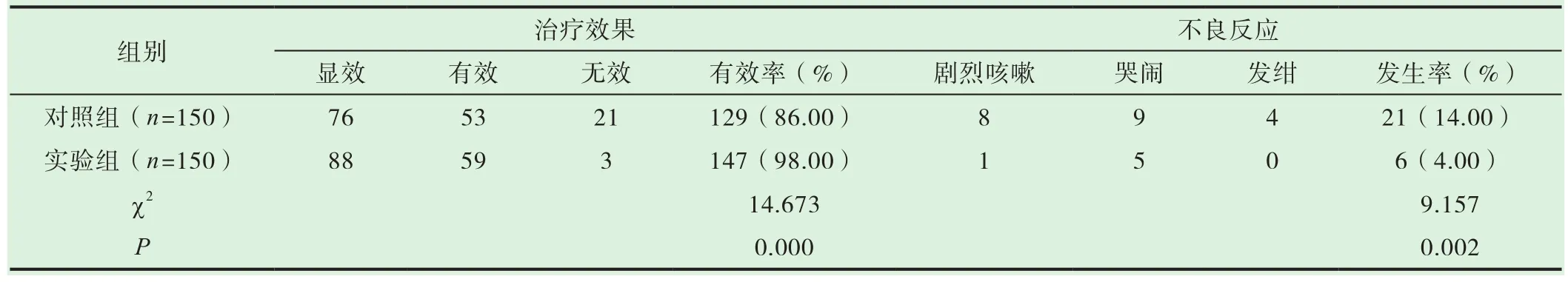
表2 两组患儿治疗效果以及不良反应发生率比较(±s,n)
组别 治疗效果不良反应显效 有效 无效 有效率(%) 剧烈咳嗽 哭闹 发绀 发生率(%)对照组(n=150) 76 53 21 129(86.00) 8 9 4 21(14.00)实验组(n=150) 88 59 3 147(98.00) 1 5 0 6(4.00)χ2 14.673 9.157 P 0.000 0.002
3 讨论
儿童,正处于机体生长发育阶段,也是完善机体免疫系统的重要阶段,易是未建立完整免疫系统阶段,因而发生感染性疾病的几率较高[2]。尤其是呼吸道,其直接与外界环境相通,加之儿童特殊的肺组织结构,导致其发生支气管肺炎的几率处于一种较高的状态,并且病情进展较快,严重者可危及患儿的生命[3]。针对支气管肺炎患儿,临床除了采用止咳、化痰药物改善患儿呼吸道症状、选择敏感抗生素对感染进行控制外,进行雾化治疗也是为支气管肺炎患儿治疗的重要措施。
雾化吸入的治疗方式,完美地解决了患儿治疗依从性差以及机体功能发育不完善等问题,将药物雾化成微小颗粒,以气雾等形式经患儿口鼻吸入,可将药物直接送达患儿肺部组织,可使局部药物浓度达到一个较高的水平,并且减少了全身给药带来的不良反应,在一定程度上提高了用药的安全性[4]。雾化吸入的给药方式,实现了肺部患处直接给药的目的,给药后药物起效迅速,可在短时间内起到解除气道痉挛、稀释痰液、消炎等作用,为婴幼儿支气管肺炎有效的治疗手段。
雾化吸入的驱动方式较多,为分析不同驱动方式在支气管肺炎患儿中的应用效果,本研究以分组对照的形式展开,结果显示:实验组患儿咳嗽、气促以及肺部痰鸣音消退时间均显著短于对照组;治疗总有效率显著高于对照组;不良反应发生率显著低于对照组,均P<0.05。超声驱动的雾化,利用声波可在液体中传播,使雾化陶瓷片产生共振,使药物液体中产生大量气泡爆炸,使周围液体化为直径在3~6mm的水珠[5]。氧气驱动的雾化,利用较高流速的氧气对药物液体进行冲击,使之雾化成直径在2~4mm之间的雾滴[6]。
综上所述,两种驱动方式相比,氧气驱动可使液体雾化成直径更小的液滴,并且高流速的氧气可使患儿毛细气管口产生负压,利于药物液滴的吸入,同时更小的液滴可直接进入患儿肺泡,作用更直接、起效更快、治疗效果更为理想。
