局部不可切除胃癌的转化治疗(附10例报告)
2021-08-12肖俊峰王昌青王贵和
肖俊峰,王昌青,王贵和
(安徽省铜陵市人民医院胃肠外科,安徽铜陵 244000)
我国是胃癌高发地区,每年新发病例约40.3万,死亡人数为29.0万[1]; 进展期胃癌占80.3%,约30%~40%就诊时已不可切除[2],中位生存时间约半年。NCCN及日本胃癌规约均推荐行姑息性化疗,或姑息性手术+辅助化疗,效果均不尽如人意,如何提高这部分胃癌的治疗效果,提高生存时间,促使人们改变治疗思路,提出转化治疗的方法,将不可切除的胃癌转化为可R0切除的肿块,从而提高治疗效果。我院就局部不可切除胃癌转化治疗进行了初步的研究,现就相关研究作一汇报。
1 资料与方法
1.1 一般资料
回顾性分析我院2014年1月~2020年3月收治的10例胃癌转化治疗的临床资料。所有病例均经科室讨论后确定治疗方案,均签署知情同意书,无化疗及介入治疗的禁忌,无胃部手术史。男性 6例,女性4例,平均年龄 62.7(44~73)岁; 病理诊断为胃腺癌, 5例U区, 3例L区,1例ML区,1例UM区。患者编号及术前分期见表1。4、6、7、8、9及10号治疗前CEA、CA199及CA724均正常; 1号及3号治疗前CEA、CA199及CA724升高;2号治疗前CA199及CA724升高;5号治疗前CA199升高。
1.2 纳入及排除标准
临床分期为:T4N+M1或T4bN0-3M0局部晚期胃癌,难以行R0切除;既往未接受化疗,依从性良好。局部不可切除表现为:腹主动脉旁淋巴结转移(见图1),侵犯邻近结构,淋巴结肿大融合。排除标准:存在化疗及介入治疗禁忌;存在严重心肺脑肝肾疾病及凝血障碍,无法接受胃癌根治手术。

图1 CT示胃癌腹主动脉旁淋巴结转移
1.3 治疗方案
1.3.1 转化治疗方案
①第一周期:替吉奥+胃动脉灌注奥沙利铂+依托泊苷 (见图2); 第二周期: 替吉奥+胃动脉灌注奥沙利铂+依托泊苷+肿瘤血管明胶海绵栓塞;第三周期:替吉奥+奥沙利铂。②剂量:奥沙利铂130 mg/m2, 替吉奥40~60 mg/m2, 依托泊苷100 mg/m2。③疗程: 3周1疗程, 总疗程为2~3个周期。

图2 胃动脉灌注化疗
1.3.2 手术方式
治疗2~3周期后评估治疗效果,经MDT讨论后认定为部分缓解(partial remission, PR)或疾病稳定(stable disease, SD),行腹腔镜探查。
1.4 观察指标
①转化治疗疗效评估:按照实体肿瘤疗效评价标准(RECIST1.1),肿瘤退缩分级评分(改良Ryan评级),每2周期行腹部增强CT+胸部CT评估分期,出现远处可疑转移时,行PET-CT检查。②化疗不良反应监测:血常规、肝肾功能、尿常规、心肌酶谱、血压、心电图、胃肠道反应及神经毒性等。③手术并发症:术后出血、吻合口漏、淋巴漏、十二指肠残端漏及胃瘫等。④术后病理分期:采用美国癌症联合委员会第8版分期。
1.5 随访
采用复诊方式随访,按照《中国临床肿瘤学会(CSCO)胃癌诊疗指南.2019》的要求随访。
2 结 果
2.1 转化治疗疗效评估
10例转化治疗患者的临床特征和疗效见表1。5例表现为SD,其余5例为PR。
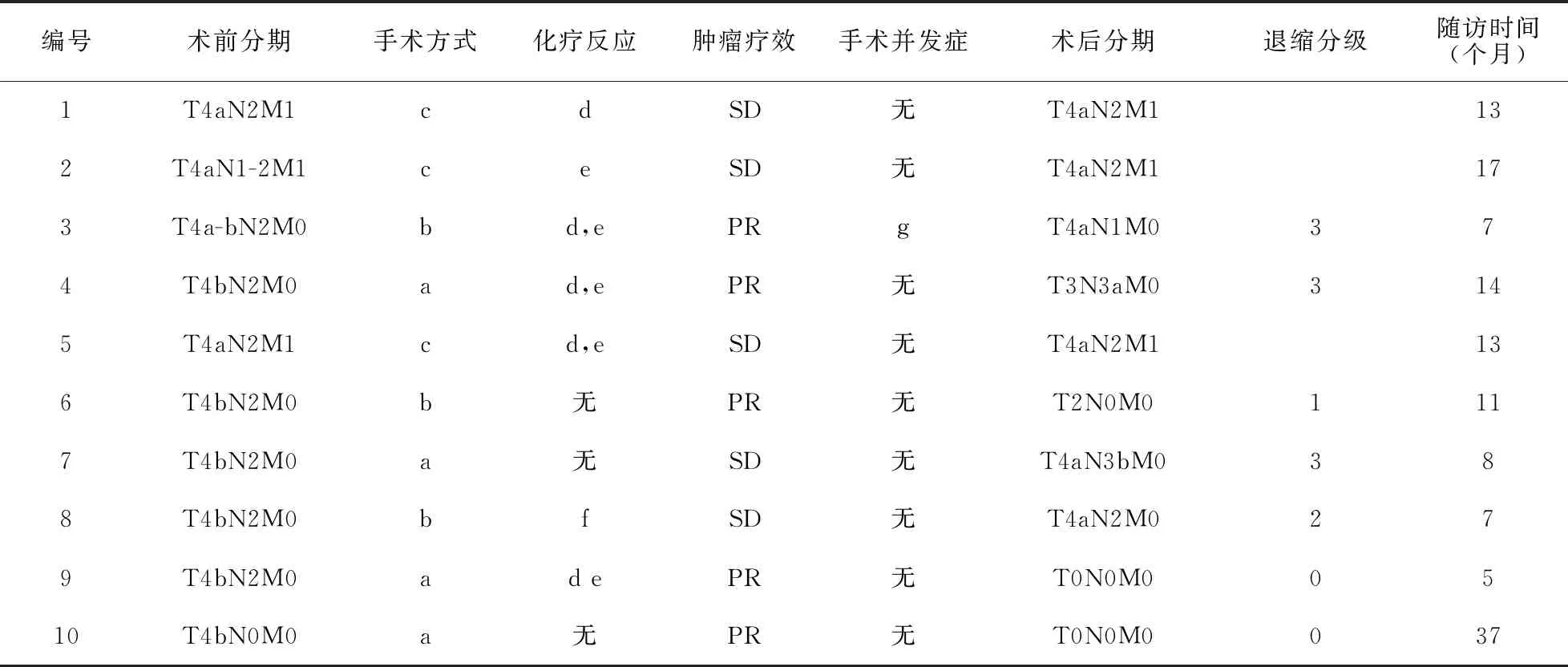
表1 10例转化治疗患者的临床特征和疗效
2.2 化疗不良反应
5例患者出现 Ⅰ 级骨髓抑制,予定期复查血常规,无加重。6例患者出现 Ⅰ~Ⅱ 级胃肠道反应,对症治疗后逐步缓解。均未见明显心肌损害及神经毒性。
2.3 手术方式及手术并发症
4例患者行腹腔镜辅助全胃切除+D2+食管空肠Roux-en-Y吻合;3例行腹腔镜辅助远端胃切除+D2+残胃空肠Roux-en-Y吻合 ;其余3例行腹腔镜探查时发现16组淋巴结转移, 无法切除。1例术后出现十二指肠残端漏伴腹腔内出血,经保守治疗康复出院。术后住院时间平均为11.6(8~28)d。
2.4 术后病理分期及肿瘤标志物监测
术后病理分期:3例T4aN2M1,1例T4aN3bM0,1例T4aN2M0,1例T4aN1M0,1例T3N3aM0,1例T2N0M0,2例T0N0M0(见图3)。

图3 术后病理未见癌细胞(HE染色,×100)
4、6、7、8及9号治疗后及随访期间CEA、CA199及CA724均正常。 1号及3号治疗前CEA、CA199及CA724升高,转化+手术治疗后正常,随访时CA724升高。2号治疗前CA199及CA724升高,治疗后正常,随后CA724持续升高。5号治疗前CA199升高,转化+手术后降至正常,随访未见升高。10号治疗前及治疗后均正常,复发时CEA升高。
2.5 术后随访
10例患者均完成随访,随访时间3~37月。4例随访过程中出现复发转移而死亡,总生存期分别为13、17、13及37个月,其余仍在随访中,未见复发及转移。
3 讨 论
3.1 术前如何精准评估分期
转化治疗是将不可切除的肿瘤转化为可行R0切除的一种辅助治疗方式,多采用化疗。治疗前精准评估分期至关重要。本文报道的10例患者,术前采用飞利浦64排螺旋CT,行腹部增强CT+胸部CT平扫。行CT前1 h口服1 500 ml温水,使胃充分展开,可清晰显示胃壁层次,便于评估T分期;但亦存在胃容量大的患者,建议口服至饱胀感明显时行CT检查。部分患者仅口服少量或忘记口服温水,导致胃壁未充分舒展,对T分期过高评估,影响手术时机,因此,检查前反复宣教至关重要。我科室对转化治疗的患者,整个治疗过程实行专人负责,以便准确评估。转化治疗的患者为局部进展期胃癌,主要为T4N+M1或T4bN0-3M0患者。郭素娟等[3]比较了增强CT与超声对124例胃癌患者的术前分期,发现增强CT对于T4分期的判断准确率为81.82%。许舒航等[4]对228例胃癌患者行淋巴结转移的CT诊断敏感性研究, 病理证实淋巴结转移数目为2 576个,CT提示转移为1 796个,准确率为68.7%。北京大学肿瘤医院单中心的回顾性研究[5],共总结了459例胃癌患者,发现增强CT识别T3-4N1-3的敏感性为94.8%。根据我科十年来近千例胃癌增强CT分期经验,增强CT评估局部进展期不可切除胃癌的T、N分期,能够获得有效的评估,安全简单经济,读片较易,无分期偏高而致过度治疗的情况。
3.2 完全病理缓解如何处理
本研究中有2例术后病理未找到癌细胞,提示完全病理缓解。术后均给予奥沙利铂+替吉奥方案辅助化疗;但其中1例在随访30个月出现腹腔多处转移合并肠梗阻,总生存时间为37个月。另外1例随访约5个月,目前未见复发及转移征象。《中国临床肿瘤学会(CSCO)胃癌诊疗指南.2019》对于ypT0N0cM0建议随访观察,不要求行辅助化疗。第5版《日本胃癌治疗指南》中指出,行D2手术后,术后病理为Ⅱ-ⅢB期,需行辅助化疗,对于完全病理缓解患者未做要求[6];但《中国临床肿瘤学会(CSCO)胃癌诊疗指南.2019》对于CR病例,建议按术前方案化疗。本研究中有1例转化治疗后病理完全缓解,术后却因腹腔多处转移死亡,考虑术前已发生腹腔转移,但术中未行腹腔灌洗液细胞学检测从而出现漏诊的情况。今后应增加该项检测,根据检测结果,决定是否追加腹腔热灌注化疗,改善治疗效果。局部进展期胃癌术后复发率约为50%~70%,以腹腔转移复发多见[7]。腹腔热灌注化疗可明显降低腹腔转移的发生率,提高5年生存率。T4、低分化及Lauren分型中弥漫型胃癌等易发生腹腔种植转移[8-9]。对于这些高危人群,在转化治疗成功后,术后可考虑行腹腔热灌注化疗,以降低腹腔转移的发生率。
3.3 转化治疗如何随访
本研究中10例转化病例,每2个周期行全面的病情评估。包括血常规、血生化、CEA、CA199、CA724、胸部CT平扫及全腹部增强CT检查。如评估为PR或SD,予以手术干预。如评估为PD,则考虑更换化疗方案。术后随访时间为:前2年每3月1次,以后每6个月1次直至5年。《中国临床肿瘤学会(CSCO)胃癌诊疗指南.2019》中未建议行CA724检测,本研究中增加了对CA724的检测,发现2例患者CEA及CA199转化+手术治疗后降至正常,术后随访时CEA及CA199在正常范围,但CA724轻度升高,予以PET-CT进一步检查,提示复发,总生存期分别为13及7个月。联合CA724检测可早期发现胃癌术后复发及转移征象。王国栋[10]等报道了564例胃癌术前及术后CEA、CA199及CA724的水平对预测胃癌术后复发的研究,其中CA724对Ⅲ期胃癌术后复发有较好的预测性,本组病例结果与其一致。18F-FDG PET/CT对胃癌术后 的诊断特异性及灵敏度均超过80%,优于增强CT[11],条件允许,可考虑替代增强CT。对于转化治疗+手术治疗后的患者,应细致随访,发现肿瘤标志物异常,应高度重视,排除有无复发及转移征象。转化成功来之不易,应珍惜给患者带来“第二次生命”的机会。
