腹腔镜联合ENBD治疗肝破裂TAE后继发腹腔感染体会
2021-08-01段建峰刘晓晨赵喜荣丁建龙段昌虎杨帆吴林赵李飞
段建峰,刘晓晨,赵喜荣,丁建龙,段昌虎,杨帆,吴林,赵李飞
(西安交通大学医学院附属汉中三二〇一医院 肝胆外科,陕西 汉中 723000)
外伤性肝破裂行动脉介入栓塞术(TAE)是一种创伤小且较为安全的止血措施,肝脓肿是其主要并发症之一。目前对于肝脓肿治疗措施,公认的是规范性抗生素使用及适时的外科干预,并且主要是超声和CT引导下的穿刺引流[1],多数患者可获得较为满意的治疗效果。但仍有部分患者穿刺引流效果差甚至出现病情进展情况,发生率为0~27%[2]。而且,严重肝破裂后除形成肝脓肿外,还往往存在不同程度的胆漏和其他肝周腹腔感染,以及TAE后继发的肝脏组织坏死,更容易导致引流不畅及病情反复问题,治疗周期长,花费大,给患者带来较大心理负担重。西安交通大学医学院附属汉中三二〇一医院肝胆外科采用腹腔镜联合经内镜鼻胆管引流术(ENBD)治疗肝破裂TAE后继发的以肝脓肿为主的多种腹腔感染,取得了较为满意的效果,现报道如下。
1 临床资料
1.1 一般资料
2014年7月至2020年12月,西安交通大学医学院附属汉中三二〇一医院肝胆外科累计收治肝破裂TAE后继发的以肝脓肿为主的多种腹腔感染患者36例,其中14 例经超声和CT引导下穿刺置管引流后治愈,22 例经反复多次穿刺置管引流后效果差,故采用腹腔镜联合ENBD手术。22例患者中,男18例,女4例;年龄17~67岁,平均(48.32±2.13)岁。具体见表1。临床表现主要为间断寒战发热,食欲不振,伴有不同程度的腹胀,其中17例出现不同程度的进行性消瘦。

表1 22例腹腔感染患者一般资料
1.2 腹腔镜联合ENBD手术评估纳入和排除标准
纳入标准:(1)外伤性肝破裂TAE后2 周以上,患者再发出血风险降低;(2)上腹部CT检查提示肝脓肿或肝周腹腔感染,且单纯肝脓肿直径>5 cm,膈下脓肿直径>3 cm,或两者并存时均在3 cm以上(图1);(3)腹腔感染经至少2次以上穿刺置管引流无法获得满意效果或感染有进展趋势(图2);(4)引流液持续有胆汁成分;(5)既往无复杂腹腔手术治疗史;(6)一般状况可,体力状况评分(PS)可耐受麻醉及建立腹腔镜气腹。

图1 TAE后肝脓肿直径11 cm,合并膈下感染
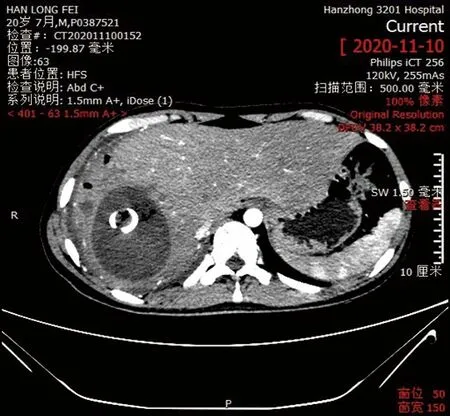
图2 经反复穿刺引流无法痊愈
排除标准:(1)心肺功能难以耐受麻醉及建立腹腔镜气腹者;(2)腹腔仍存在活动性出血可能者;(3)腹腔感染未经穿刺置管引流观察疗效;(4)ERCP的禁忌证;(4)影像学排除中央型肝脓肿。
1.3 治疗方法
患者均采用气管插管全身麻醉,先侧卧位行ERCP术,胆道造影进一步观察有无造影剂外溢并于左/右肝管或肝总管留置胆道引流管。
改取仰卧头高左斜位,常规消毒铺巾后首先于脐下戳孔并建立CO2气腹,置入腹腔镜观察确定主操作孔和辅助孔的位置,常需要仔细分离脓肿周围粘连后才能确定主操作孔和辅助孔的位置,但以便于操作和避免副损伤为原则。根据观察结果结合影像学资料确定脓肿位置后,先从脓肿及外围的邻近正常组织开始,逐步向内轻柔分离脓肿周围组织,切开脓腔,吸尽脓液及清除坏死感染组织后适度扩大脓肿壁,并打通脓肿腔内纤维组织分隔,生理盐水冲洗,于脓腔内及脓肿周围最低处各放置引流管1根引流。术后每日生理盐水冲洗脓腔并抗生素治疗。
1.4 术中注意事项及术后观察处理
由于肝破裂后出血及不同程度胆漏和感染坏死组织的刺激,腹腔均存在不同程度的粘连,尤其是上腹部肝脏周围,有些甚至十分致密,组织间界限不易辨别,因此在术中分离过程中应遵循“仔细辨认组织,严格轻柔操作”的原则,不强行撕扯,以钝性分离为主,避免过度游离,先从脓肿周围正常邻近组织开始,逐步向脓肿推进,寻及脓腔,打通脓腔分隔,能够引流即可。
根据经验,脓肿周围粘连组织主要是大网膜、结肠肝曲和横结肠,偶尔有十二指肠及胃窦部,且粘连组织多充血水肿,存在较为丰富的血运。对于感染的网膜,可考虑予以切除;而对于结肠、胃或十二指肠与脓肿的粘连,若有机会沿组织间隙分离则尽可能游离,以避免脓肿与胃肠道之间瘘的形成,若间隙不清,发生医源性损伤可能性大,则应避免强行分离,主要以扩大脓肿壁引流充分为主。
同时引流管放置数目和位置要充分考虑术后胆漏及体位变化对于引流效果的影响。术后观察腹部胀痛及寒战发热等症状消失,引流管无明显引流液引出并复查腹部CT脓肿基本吸收彻底后先行拔出ENBD管,观察72 h以上无继续胆漏后拔出腹腔引流管(图3)。
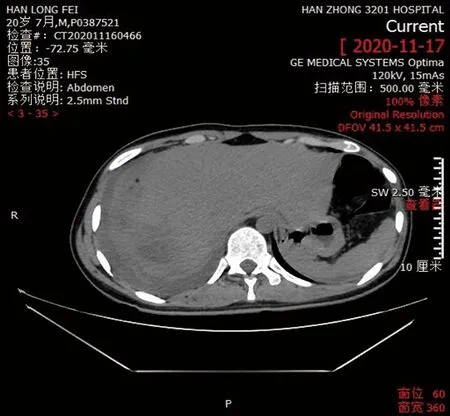
图3 术后1周复查脓肿基本吸收
2 讨论
肝破裂行TAE后的并发症主要包括栓塞区域肝坏死、肝脓肿、胆漏及延迟性肝出血等,总发生率10%~20%,其中肝坏死的发生率0~42%,但需要外科干预的并发症较少[3-4]。发生以肝脓肿为主的多种腹腔感染的原因除介入栓塞止血引起的区域肝坏死外,与肝破裂本身的腹腔积血和胆漏也密切相关。
对于此类腹腔感染,绝大多数经超声和(或)CT引导下的穿刺置管引流即可获得较为满意的治疗效果,其具有创伤面小、安全性高等优势[5]。但仍有部分患者穿刺引流效果差甚至出现病情进展[6]。其原因主要是严重肝外伤后除出血外,常继发胆漏,后期容易出现较多的感染坏死组织。本研究中22例患者均经穿刺治疗2 次以上而效果不佳,分析其原因主要是本组病例均属AAST(美国创伤外科学会)分级III级以上重型肝损伤,其不仅涉及肝内血管,也累及到肝内胆道出现胆漏,且这种损伤本身及TAE后肝缺血区部分坏死的双重叠加作用,导致常常伴有较多的感染坏死组织及脓液,常规的穿刺引流管多采用带侧孔的中心静脉导管或“猪尾巴管”,受管径及侧孔直径的限制而无法达到通畅引流的目的,导致病情易反复,病程延长。
肝外伤TAE后腹腔感染合并胆漏者,我们首先在十二指肠镜下留置ENBD管,以达到引流胆汁、降低胆道压力、减少胆漏量和促进胆管壁修复的作用,后在腹腔镜下完成脓肿及感染坏死组织的彻底清除引流。不同于彩超或CT引导下的相对“盲穿”,腹腔镜观察更加直接清晰,辨析组织更加容易,术中发生副损伤的可能性更低,而即使术中出现医源性损伤,也可以直接处理,避免了因“盲穿”而发生更为严重的后果。其次,最为重要的是在腹腔镜的观察下操作,不仅可以更彻底的吸尽脓液,最大程度地开放脓肿壁,打通脓腔间纤维组织分隔,利于术后引流充分,而且可以更为彻底地清除坏死感染的肝组织和网膜等,缩短术后感染组织吸收发热的病程和远期发生腹腔严重粘连甚至梗阻的概率。同时,我们观察发现,本组病例中有11 例存在膈下脓肿,传统对于此类脓肿因解剖因素的影响,不易穿刺引流,而腹腔镜直视下操作则可以更容易处理这类部位深在的脓肿,不仅术中解剖相对容易清晰,也有电钩、超声刀等多种器械辅助使用,止血、清除脓肿及坏死组织更加安全彻底,更利于放置合适的引流。在不明显增加创伤的情况下,腹腔镜联合ENBD手术治疗以肝脓肿为主要表现形式的肝破裂TAE后继发的腹腔感染,可以更好地彻底清除坏死组织及解决引流不畅问题,从而缩短住院周期、降低总花费及减轻患者心理负担。这与国内外相关研究结果基本相似[7-8]。
总之,对于肝破裂TAE后继发的以肝脓肿为主的多种腹腔感染,和(或)合并胆漏者,经2次以上的反复穿刺置管引流仍无法获得满意效果的情况下,及时行腹腔镜联合ENBD手术可能具有更大的优势,从而使患者更多获益。
