三级医院医生向下转诊慢性期恢复期患者的意向及其影响因素分析
2021-07-29王侠代涛黄菊
王 侠 代 涛 黄 菊
1.北京协和医学院,北京 100730;2.中国医学科学院医学信息研究所,北京 100020
建立分级诊疗制度,是合理配置医疗资源、促进基本医疗卫生服务均等化的重要举措[1]。2018 年,《关于进一步做好分级诊疗制度建设有关重点工作的通知》中提出“要完善双向转诊制度,重点畅通向下转诊通道,明确转诊标准和转诊流程,将急性病恢复期患者、术后恢复期患者及危重症稳定期患者及时转诊至下级医疗机构”[2]。既往研究主要从患者角度出发分析向下转诊的现状及影响向下转诊的因素,发现患者满意度[3-4]、下级医疗机构诊疗水平[5-6]、医保制度等[7-9]影响患者下转,并且大多数患者认为是否进行向下转诊应该由医生来决定[10-12],但很少有研究从医生角度来分析影响患者向下转诊的因素,更没有分析各因素对医生转诊决策的贡献程度及转诊行为的形成机制。计划行为理论(theory of planned behavior,TPB)是著名心理学家Ajzen 提出的,用于解释态度(attitude toward the behavior,AB)、主观规范(subjective norms,SN)、知觉行为控制(perceived behavior control,PBC)是如何作用于人的行为意向(behavior intention,BI),进而影响实际决策行为的理论[13],该理论对行为产生具有较好解释力与预测力[14-15],是分析理性行为选择的重要理论之一[16]。医生下转患者是其深思熟虑后做出的理性选择,可以用计划行为理论进行分析。因此,本研究利用计划行为理论建立分析框架,从下转态度、主观规范、知觉行为控制因素出发,分析临床医生将慢性期恢复期患者向下转诊的意向及其影响因素,以期为完善分级诊疗制度,促进患者向下转诊提供一定的实证依据。
1 对象与方法
1.1 研究对象
本研究采取横断面调查方式收集数据,于2018 年10 月—2019 年10 月,在3个东部省份城市即江苏徐州、浙江杭州和山东济宁的8 所三级综合医院(分别为6、1、1 所)的医生中进行方便抽样。调查医生的纳入标准:具有从医资格、从事疾病诊断与治疗、有一定转诊经验的门诊和住院的临床医生。排除标准:医疗机构中的药剂、检验、护理、防疫人员以及无转诊经历的医生。在获得调查对象知情同意的基础上,由经过统一培训的调查人员发放问卷,核查后统一回收。最终共发放500 份问卷,回收有效问卷为442 份,有效回收率为88.4%。
1.2 调查方法
按照Ajzen 的问卷设计方法及相关文献[17-18],利用Likert 5 点量表编写题项,并采取德尔菲专家咨询方法最终确定本研究的调查问卷《三级医疗机构临床医生向下转诊意向调查问卷》。问卷内容主要包括被调查临床医生的基本情况,即性别、婚姻状况、年龄、最高学历、科室、工作年限等,以及临床医生对慢性期恢复期患者向下转诊的态度、主观规范、知觉行为控制和下转意向,共5个部分。
1.3 调查工具
下转态度(AT)的测量包括2个条目:“您认为将治疗后病情处于慢性期、恢复期患者转到下级医疗机构是___”(A1),选项从“非常不应该”到“非常应该”分别赋值1~5 分;“您认为将治疗后病情处于慢性期、恢复期患者转到下级医疗机构对治疗疾病是___”(A2),选项从“极坏的”到“极好的”分别赋值1~5 分。
临床医生向下转诊主观规范(SN)的测量分别从来自同事(S1)、科室主任(S2)、医院院长(S3)和患者及其家属(S4)4个方面的规范信念和顺从动机对临床医生下转主观规范进行测量,共8个条目。以医生感受到的来自医院院长的压力为例,共2个题项。其一为规范信念的测量:“医院院长认为您____ 把治疗后处于慢性期、恢复期的患者转到下级医疗机构?”(规范信念项N3),选项从“非常不应该”到“非常应该”分别赋值1~5 分。其二为顺从动机的测量:“关于是否转诊患者,您会听从医院院长的意见?”(顺从动机项M3),选项从“一点儿不”到“完全”分别赋值1~5 分。根据Ajzen 的理论[13],主观规范由规范信念和顺从动机共同决定,每项主观规范的测量值都是二者分数相乘积(SN∝∑nimi)。因此,医生对院长主观规范的测量结果为规范信念项N3的选项得分乘以顺从动机项M3的选项得分(S3=N3×M3),得到S3的得分范围为1~25 分。
知觉行为控制(PBC)的测量共有7个条目,包括医生对于下转患者的控制力(P1),具备患者是否应该下转的能力(P2),工作负荷大小(P3)、下转标准完善度(P4)、医保政策便捷度(P5)、下级医疗机构诊疗水平(P6)、与下级医疗机构信息联通情况(P7)。以医生下转患者的控制力(P1)为例,题项为“未来1个月,您在将慢性期、恢复期患者转到下级医院这件事上有多大的控制权?”(P1),选项从“毫无控制权”到“绝对控制权”分别赋值1~5 分。需要说明的是,自我效能与PBC 的社会学构念有相似之处,这两个构念都是指执行给定行为的知觉能力,不同之处在于自我效能主要包括内在控制因素,其评估通常不涉及对一种行为的障碍和促进因素的信念,P1、P2正是自我效能的体现。而PBC既包括了内在控制因素,如个人的缺点、能力、情绪等,也包括外在控制因素,如信息、机会、障碍等[19]。
转诊意向(BI)的测量包括2个条目:“未来1个月中,您已计划把治疗后处于慢性期、恢复期的患者转到下级医疗机构”(B1),选项从“非常不同意”到“非常同意”分别赋值1~5 分;“未来1个月,您将慢性期恢复期患者转到下级医院是可能的?”(B2),选项从“完全不同意”到“完全同意”分别赋值1~5 分。对问卷进行信效度检验,Cronbach’s α 为0.751,显示问卷内部一致性良好;KMO 样本测度法结果显示,KMO值为0.794;巴特利特球形检验结果显示,近似χ2值为1221.838,自由度为66,P <0.001,提示适合进行因子分析。
1.4 统计学方法
运用SPSS 26.0 软件对所得数据进行统计分析。计数资料以例数或百分比表示,采用χ2检验。采用Pearson 相关分析各指标相关关系。利用AMOS 24.0构建基于计划行为理论的临床医生下转慢性期、恢复期患者影响因素的结构方程模型,并对模型进行校正和拟合,最后对模型进行拟合评价,求得每条路径的回归系数γ 值并检验态度、主观规范、知觉行为控制与向下转诊意向之间的关系。以P <0.05 为差异有统计学意义。结构方程模型如下:

方程(1)为结构方程,反映潜变量之间的效应关系。其中,B 为内生潜变量之间的关系,η 为内生潜变量即医生的下转意向;Γ 为外生潜变量对内生潜变量的影响(ξ 与η 的结构系数矩阵以Γ 表示,回归系数以γ 表示),ζ 为结构方程的残差项。方程(2)和(3)为根据观察变量定义潜变量的测量模型。方程(2)表示内生标识变量y 和η 的关系,即内生潜变量的观测变量与内生潜变量的关系,即B1、B2与下转意向的关系。方程(3)表示外生标识变量x 和外生潜变量ξ 的关系,即A1、A2与下转态度,S1~S4与主观规范,P1~P7与知觉行为控制的关系。ε 和δ 分别为内、外生标识的误差项。
2 结果
2.1 临床医生基本情况及向下转诊意向
本调查纳入临床医生中有下转意向者共338 名。不同职称临床医生的转诊意向比例比较,差异有高度统计学意义(P <0.01)。其他特征的临床医生转诊意向比较,差异无统计学意义(P >0.05)。见表1。

表1 不同特征临床医生转诊意向情况比较(例)
2.2 临床医生的态度、主观规范、知觉行为控制与向下转诊意向的相关分析
态度为(4.124±0.883)分,主观规 范为(14.683±4.782)分,知觉行为控制为(3.219±0.648)分,下转意向为(3.951±0.883)分。Pearson 相关分析结果显示,态度、主观规范、知觉行为控制与下转意向均呈正相关(P <0.01)。见表2。
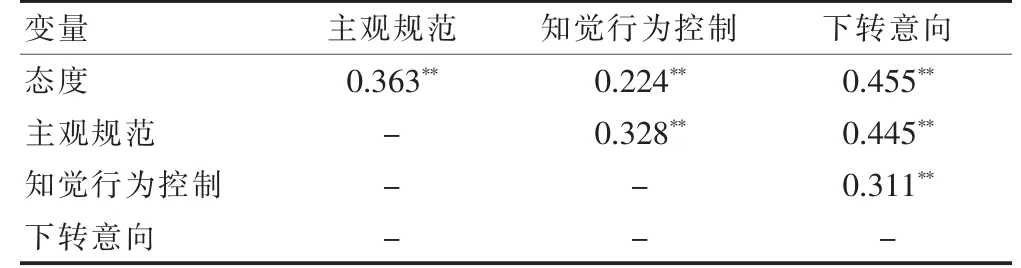
表2 态度、主观规范、知觉行为控制和下转意向的相关分析
2.3 临床医生向下转诊的结构方程模型
态度、主观规范、知觉行为控制的系数均达显著(P <0.001),除“知觉行为控制→P3”路径系数显著性检验结果为P >0.05 外,其他路径系数的参数估计值均小于0.01,删除P3这个观测变量并对模型重新进行修正,得到剔除无效变量并修正后的标准化估计值模型图。见图1。
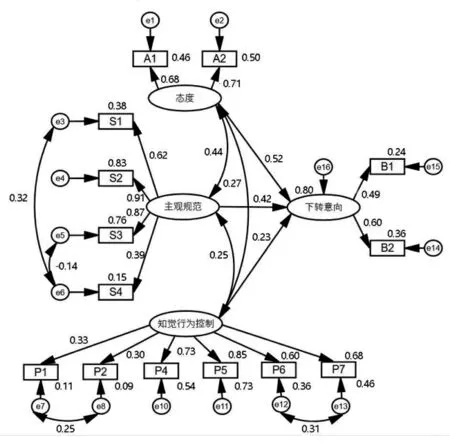
图1 剔除无效变量并修正后的标准化估计值模型图
每条路径的系数均达到显著性水平(P <0.001),态度、主观规范、知觉行为控制的γ 分别为0.521、0.420、0.226,表示这三者对下转意向有正向直接影响效果,分别解释52%、42%、23%行为意向的差异。下转态度对下转意向的影响最为显著,态度每增加1个单位,下转意向就增加0.521个单位,且A1和A2的因子载荷量分别为0.678 和0.709。主观规范的影响次之,规范每增加1个单位,意向就增加0.420个单位,S1~S4也通过影响规范而影响下转意向,因子载荷量分别为0.617、0.913、0.874、0.392。知觉行为控制对下转意向影响最小,控制每增加1个单位,意向增加0.226个单位,一定程度上提示P1~P2、P4~P7影响控制进而影响意向。见表3。
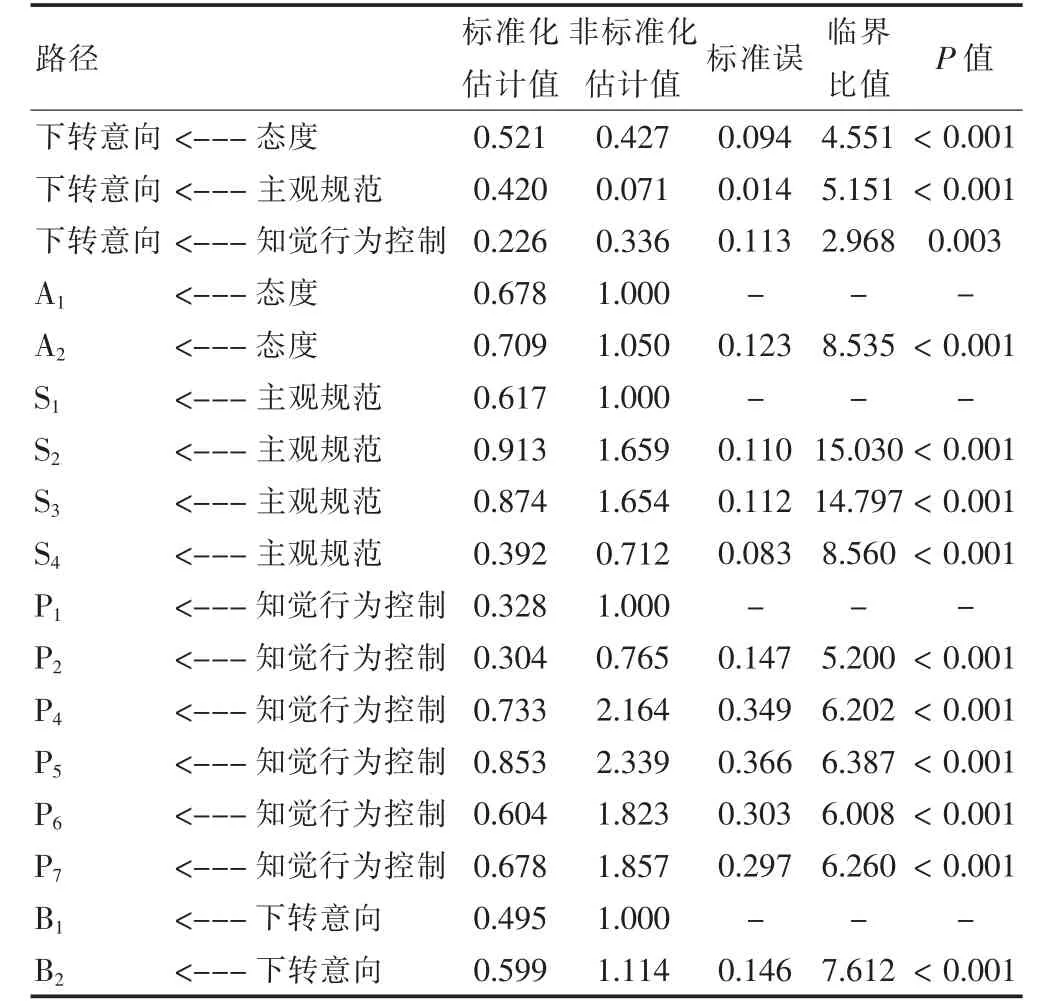
表3 医生下转患者影响因素的结构方程模型路径系数
3 讨论
3.1 院长、科室主任、同事的压力影响医生的下转行为
主观规范是医生在决策是否下转患者时感知的社会环境压力,反映院长、科室主任、同事、患者及其家属等对其下转行为的影响。医生下转患者时会根据以上各种压力程度,选择不同的遵从行为从而选择是否转诊。既往研究显示,临床医生的同事及领导对于医生下转的支持度越高,医生越可能会下转患者[20],患者及其家属不赞同下转也是造成下转难的原因[21-22]。本研究显示,科室主任、同事、院长、患者及其家属都会影响医生的下转行为,且临床医生感受到院长、科室主任、同事对于下转的支持率均高于70%,而患者及其家属不到50%。虽然患者及其家属对下转的支持率不高,但本研究的结构方程回归模型显示,患者及其家属对医生下转的主观规范贡献程度比较低,低于院长、科室主任及同事的影响。提示虽然患者及其家属的意见会阻碍医生下转的行为,但其对医生下转意向的影响程度比较小,即来自科室主任、同事、院长的压力对医生下转的影响较大,而患者对医生下转的影响较小。
3.2 制约转诊的内外部因素影响医生的下转行为
知觉行为控制是临床医生感知到执行下转行为的容易或困难的程度,其感知到的可能影响下转的因素包括患者病情、医生的能力水平、工作负荷、医保制度、下转标准等[23-24]。医生预期到这些因素的情况以及产生的影响,从而决定是否下转患者。研究结果显示,下转标准完善度(P4)和医保政策便捷度(P5)对知觉行为控制因素的贡献最高。此外,下级医疗机构诊疗水平(P6)、与下级医疗机构信息联通情况(P7)对医生下转患者的知觉行为控制贡献相对较小。也就是说,下转标准完善度、医保审批制度便捷情况是影响医生下转患者的难易程度影响最主要的因素,下转标准越完善,医保审批制度越便捷,越有利于促进医生下转患者。目前下转标准和责任清单制度的缺乏使医生下转过程存在较大风险,再加上患者获得医保机构的转诊审批不便捷,就导致医生下转患者的难度不断加大,从而影响医生下转的积极性[21]。
3.3 医生对下转的态度影响其向下转诊
临床医生对患者是否应该下转的态度是由医生对患者下转产生的可能结果(包括疾病治疗结果、医生工作负荷以及医生收入变化[23-25])以及对下转结果的价值判断[26]决定的。本研究结果显示,态度对医生转诊行为的影响程度高于知觉行为控制及主观规范,与Webb[27]、Steginga[28]、Kam[20]等研究结果一致。同时,下转态度还受到主观规范、知觉行为控制的影响[13],其中,主观规范对下转态度的影响高于知觉行为控制。即医生下转的态度主要是由其感受到的院长、科室主任等的外部压力和下转患者的难易程度共同作用下形成,从而最终作用于医生的下转行为,这与王佩伦等[29]研究结果相同。
3.4 人口特征因素影响医生下转意愿
职称对医生下转行为也有较大影响,刘志会等[30]也发现了这种现象。临床医生的职称越高,向下转诊意愿越强,其中高级职称者下转意向最高,这与杨立成等[31]研究结果一致,高职称医生临床经验更为丰富,能力水平越高,因此更容易判断患者是否符合下转的要求,下转患者也越容易。
综上,三级医院临床医生的态度、主观规范和知觉行为控制对医生向下转诊慢性期恢复期患者行为意向均有正向的影响。态度和主观规范是影响下转意向最重要的因素,其中,态度的影响最大,其次是医生感受到的来自医院院长、科室主任和同事的社会压力,而患者及其家属的支持度对医生下转影响较小。此外,下转标准完善度越高、医保审批制度越便捷、医生高职称占比越高越有利于促进医生下转患者。
