关节镜下清理术配合富血小板血浆治疗中老年膝骨关节炎临床疗效
2021-07-29范忠庆谢国栋卢陈勇潘建科
范忠庆 谢国栋 卢陈勇 杨 毅 潘建科
膝骨关节炎(Kneeosteoarthritis,KOA)一般多见于中老年人群,其本质上是一种退行性变,临床上多以进行性膝关节疼痛、肿胀、僵硬以及活动受限等症状为主要表现,严重影响患者生活质量[1]。KOA的病理变化主要涉及软骨的渐进性破坏,其实质是软骨基质合成与代谢二者的失衡。目前临床上针对多数早中期的KOA患者治疗多采用口服非甾体类抗炎药进而缓解疼痛,或关节腔内注射透明质酸等起到润滑关节、减少骨性摩擦的目的,这也是多数指南所推荐的[2-5]。而对于KOA中晚期的患者,关节清理、关节矫形或关节置换等手术治疗则是这一阶段常采用的治疗手段。
研究发现,膝关节内滑膜增生、软骨剥脱并游离致关节腔内,可引起关节腔内的炎性因子增多,进而导致疼痛,而膝关节镜下清理术的原理则是对增生滑膜及游离至关节腔内的软骨、增生骨质进行清理,进而减少严重反应,最终达到缓解疼痛的目的。以上这些治疗方法或暂时缓解疼痛,或创伤性较大,本质上都难以延缓KOA的进展[6]。
富血小板血浆(Platelet-richplasma,PRP)治疗各类骨关节炎是目前关注度较高的研究方向。PRP采用离心技术对患者外周血进行多次离心,最终获得血小板浓缩物,其中含有多种细胞因子、趋化因子、生长因子等活性物质[7-8]。当前研究表明,PRP在促进机体细胞增殖、胶原合成以及炎性驱化等多个方面均扮演着重要角色。其作用机制是促进软骨细胞增殖、分化,进而合成软骨基质,促使透明质酸分泌,促进间充质干细胞的增殖和向软骨细胞分化进而促进关节软骨再生,最终达到缓解疼痛、改善关节功能的目的[9-11]。但即便如此,由于目前仍缺乏较高质量的循证医学研究,故而富血小板血浆治疗膝骨关节炎的有效性与安全性临床上尚存在一定争议。
关节镜清理术用首次被推荐使用于治疗KOA可追溯到2007年中华医学会骨科学分会发布的《骨关节炎诊治指南》[12]。目前也有较多循证医学证据证实了关节清理术可一定程度上缓解膝关节疼痛并改善关节功能,但依旧无法改变疾病的进程。
PRP与关节清理术二者结合是否可以达到更好的治疗效果。为验证这一假设,在前期充分的文献研究的基础上,拟对我院2019年1月—2020年6月期间收治的78例诊断为膝骨关节炎且住院期间接受了关节镜清理术或在此基础上继续接受PRP治疗的患者进行回顾性分析,进而验证二者疗效。
1 资料与方法
1.1 一般资料
研究对象均来源于2019年1月—2020年6月茂名市电白区中医院骨科收治的78例诊断为膝骨关节炎的中老年患者,且住院期间均接受了关节清理术,其中男29例(37.18%),女性49例(62.82%),年龄40~65岁。依据治疗方式不同分为观察组(n=39)和对照组(n=39),对照组予以关节清理术,观察组在此基础上于术中予以关节腔内注射富血小板血浆5 mL。纳入研究的两组患者治疗前在年龄、性别、病程、X线分级、VAS评分、WOMAC指数、JOA评分、Lysholm评分等方面比较,均无统计学差异(P>0.05),具有可比性,见表1。
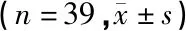
表1 两组基线情况比较
1.2 诊断标准
参照中华医学会发布的《骨关节炎诊疗指南(2018年版)》的诊断标准[13]。
1.3 纳入标准
①符合诊断标准,保守治疗3个月及以上无效的患者;②住院期间单纯接受关节镜清理术或在此基础上继续接受PRP治疗的患者;③知情同意参加此项研究,能遵医嘱定期门诊复诊;④无精神疾患,能正确理解并完成随访问题调查者;⑤年龄介于40~65岁之间的中老年患者。
1.4 排除标准
①合并精神类疾病无法配合进行评估者;②合并内分泌、造血、消化系统及心肾肝或肿瘤等严重疾病;③近3个月内曾接受过膝关节腔内注射等治疗;④患膝有膝关节手术史。
1.5 中止标准
研究期间病情无法继续配合治疗随访者,如出现其他严重内科、外科疾病等;患者发生严重并发症、合并症等,不适宜继续接受试验。
1.6 剔除标准
研究期间失访、未按规定复诊,进而影响疗效或安全性判断者;研究期间合并服用其他药物或接受其他治疗进而影响研究疗效或安全性。
1.7 治疗方法
对照组住院期间仅接受膝关节镜下清理手术治疗;观察组:在对照组基础上在术中关节腔内注射5 mL PRP。
1.7.1 关节镜下清理术流程 常规行连续硬膜外麻醉,关节镜下去除游离体,并对患者的残余半月板进行修整,剔除病变滑膜组织,予大量(>1 500 mL)生理盐水进行灌洗处理,然后行常规包扎处理。
1.7.2 富血小板血浆(PRP)注射治疗 PRP为术中关节腔内注射,整个疗程中共计注射1次。术中的PRP治疗由专业人员术前抽取患者静脉血行PRP制备,先行膝关节清理术,待切口缝合完毕后行PRP注射。
1.8 评价指标
对比两组治疗的有效率和治疗前后(治疗后1个月、治疗后3个月、治疗后半年及治疗后1年)的VAS评分、JOA评分、WOMAC指数、Lysholm评分,同时分别记录两组患者不良反应的发生情况,进而综合评估两组疗效的有效性及安全性。
1.8.1 疼痛评分(VAS评分) 即视觉模拟评分法(Visual analogue scale),其将疼痛分为10级,每级1分,其中0分表示无痛,10分则代表完全无法忍受的剧痛,中间部分分别对应不同程度的疼痛,是一种目前临床上广泛使用的将疼痛有效量化的方法[14]。
1.8.2 WOMAC评分 西安大略和麦克马斯特大学骨关节炎指数评分量表(Western ontario and mc master university osteoarthritis Index,WOMAC)从疼痛、僵硬和躯体功能三大方面评价膝关节的结构和功能,分值越低代表患者功能状态越好。
1.8.3 JOA评分 即日本骨科协会评估治疗分数(Japanese orthopaedic association scores,JOA)其中囊括了步行疼痛、上下楼梯疼痛、肿胀程度、关节活动度等多方面评价指标,分数与膝关节功能呈正相关,旨在衡量治疗的近期疗效[15]。
1.8.4 Lysholm评分 Lysholm评分是目前临床上使用较为普遍的一种膝关节评估方法,该评分法以病人症状为评价依据, 评价结果相对较为严谨、可靠[16]。总分为100分,评分越高,则代表膝关节功能越佳,一般低于70分代表膝关节功能已严重受影响,需及时就诊。
1.9 统计学方法

2 结果
2.1 两组疗效比较
观察组和对照组临床总有效率分别为94.87%和89.74%。两组的疗效比较无统计学差异(P>0.05)。见表2。

表2 两组疗效比较 (n=39,%)
2.2 两组VAS评分比较
与治疗前比较,治疗后两组的VAS评分均降低,具有统计学差异(P<0.01),表明对照组和观察组均可缓解患者疼痛。治疗后,试验组的VAS评分低于对照组,具有统计学差异(P<0.05),表明观察组在术后各个阶段在缓解膝关节疼痛方面要优于对照组。见表3。
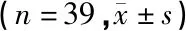
表3 两组VAS评分比较
2.3 两组WOMAC指数比较
与治疗前比较,治疗后两组的WOMAC指数均较前降低,具有统计学差异(P<0.01),表明在接受治疗后可有效改善疼痛和膝关节功能。而治疗后,在不同阶段(治疗后1个月、治疗后3个月、治疗后半年、治疗后1年),观察组的WOMAC指数均低于对照组,具有统计学差异(P<0.05),表明在膝关节镜下清理术基础上继续使用PRP治疗可更大程度缓解疼痛改善膝关节功能,一定程度上证明PRP治疗有效。见表4。
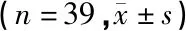
表4 两组WOMAC指数比较
2.4 两组JOA评分比较
与治疗前比较,治疗后两组的JOA评分均较前明显升高,具有统计学差异(P<0.01),表明在接受治疗后膝关节功能均有不同程度的改善。而治疗后,在不同阶段(治疗后1个月、治疗后3个月、治疗后半年、治疗后1年),观察组的JOA评分均高于对照组,具有统计学差异(P<0.05),表明在膝关节镜下清理术基础上继续使用PRP治疗可进一步恢复膝关节活动功能。见表5。
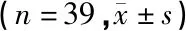
表5 两组JOA评分比较
2.5 两组Lysholm评分比较
观察组患者治疗后1个月、治疗后3个月、治疗后半年、治疗后1年的Lysholm评分结果优于对照组同时期的评分结果,差异有统计学意义(P<0.05)。见表6。
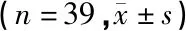
表6 两组Lysholm评分比较
2.6 不良反应
两组患者均未发现不良反应情况。
3 讨论
随着国家逐步进入老龄化社会,KOA的发病率也正逐年增长。KOA所引起的膝关节疼痛、肿胀、僵硬以及活动受限等不仅极大程度降低了患者的生活质量,高昂的治疗费用也极大地消耗着本就有限的医疗资源。如何更加高效、经济地解决治疗KOA,无疑是当下整个医疗界亟需解决的一大难题。
KOA所引发的疼痛与关节内的滑膜增生、软骨剥脱存在一定的关联性,当其掉落或游离到关节腔内时,可引起关节腔内的发生炎性反应,进而引起疼痛。已发现已知的KOA疾病进展可分为三个主要阶段:第一个是软骨基质分子结构的破坏和蛋白水解的裂解;进而发展为软骨表面与纤维侵蚀,侵蚀过程中分解产物会释放到关节腔内,而滑膜细胞的吞噬作用可摄取分解产物产生蛋白酶与促炎症细胞因子,最终导致滑膜炎症的发生[17-18]。这是关节镜清创术广泛用于KOA治疗的理论基础。
目前西医临床上对于早中期的KOA治疗方法主要包括口服非甾体抗炎药,关节内注射透明质酸、臭氧和激素类药物等,但除非甾体抗炎药为指南推荐用药外,余下药物均缺乏足够的高质量循证医学证据证实其疗效,且目前仅有的部分循证医学证据大多提示其远期疗效不佳。PRP治疗骨关节疾病是近年来的研究热点,而有限的证据似乎也表明关节腔内注射PRP有着较好的安全性及疗效。研究发现,关节腔内注射PRP,PRP可在关节腔内释放多种生长因子(包括TGF-β、PDGF、VEGF、HGF、EGF、FGF、IGF等)及其他相关活性物质具有促进细胞增殖、胶原合成及炎性趋化作用[19-22]。此外,PRP对氧化氮的氧化应激反应也有一定的抑制作用[23]。而目前科学研究则发现KOA的病理改变主要体现为关节软骨的进行性破坏,其本质是软骨基质的合成与分解代谢的失衡[24]。而关节腔内注射PRP促进关节软骨再生的作用[25],则恰好存在重新建立这一平衡的可能。这也为治疗KOA提供了新的思路。
我院骨科在2019年1月—2020年6月收治了78例诊断为膝骨关节炎的患者,住院期间进行了关节清理术并在术中行PRP注射。其中PRP在术中关节清理术后缝合后进行。术后进行了1~1.5年不等的随访,并在治疗前及治疗后1个月、治疗后3个月、治疗后半年、治疗后1年5个阶段对膝关节疼痛及功能(VAS评分、WOMAC指数、JOA评分、Lysholm评分)分别进行评估,同时记录不良反应的发生情况,进而评估其最终疗效。两组其中术前VAS评分、WOMAC指数、JOA评分、Lysholm评分均有可比性,术后1个月、3个月、半年、1年疼痛指标(VAS评分、WOMAC指数)及膝关节功能指标(JOA评分、Lysholm评分)较术前均有明显改善,差异有统计学意义(P<0.05),而术后四个阶段观察组均优于对照组,表明膝关节镜下清理配合PRP治疗膝骨关节炎疗效要优于单纯膝关节镜下清理术。从治疗后两组的结果来看,观察组与对照组在疼痛、膝关节功能方面都有所改善,且短期疗效到中期疗效(半年及以上)观察组均优于对照组,表明关节清理术合并关节腔内注射PRP较之单纯行关节清理术其中短期疗效更佳,但长期疗效二者是否具备统计学差异,此项研究并未能做出比较。而随访过程中患者未发生过敏、感染等严重不良反应,表明此两组治疗方法安全性相对较高。
但本研究也存在一定的局限性,虽本研究和目前大量的临床研究一样均证实了关节内注射PRP治疗KOA的有效性[26],然而,PRP具体的制备标准、注射次数、注射剂量、间隔时间以及评价指标仍存在较大差异,尚无统一标准。而且PRP的疗效受时间影响,相关临床研究指出尽管 PRP 治疗 KOA 具有一定的效果,但其疗效随时间的推移呈下降趋势,在注射PRP超过6~9个月后,其缓解疼痛和改善功能的效果开始下降,24个月后疗效进一步下降[27-28],由于随访时间较短,故而诊断1年以上长期疗效的评估本研究尚缺乏对应数据。故此,仍需要更多更高质量的循证研究来加以验证。
综上所述,无论单纯膝关节镜下清理手术还是在此基础上配合使用PRP治疗膝骨关节炎均可一定程度上缓解膝关节疼痛并改善关节功能,但在膝关节清理术的基础上配合PRP治疗可进一步巩固疗效,恢复关节功能,效果更佳。因此,关节镜下清理术联合PRP治疗KOA是安全有效的,可以有效缓解膝关节疼痛,改善关节功能。
