上皮样胶质母细胞瘤临床病理分析
2021-07-28王瑞杨元元朱楠肖大树
王瑞,杨元元,朱楠,肖大树
世界卫生组织(WHO)在2016 中枢神经系统(central nervous system,CNS)肿瘤分类第4 版的补充版(4+1)中增加了上皮样胶质母细胞瘤(Ep-GBM)这一亚型,定义为具有上皮样细胞和横纹肌样细胞特征的高级别胶质瘤。Ep-GBM 为胶质母细胞瘤的罕见亚型,目前的文献报道的尚少,其临床病理特征并不十分清楚。本研究收集4 例Ep-GBM,总结它们的病理学形态结构及免疫表型特点,分析并复习与之有关的文献,以深入对此高级别胶质瘤亚型的认识。
1 材料与方法
1.1 材料
对2011 年1 月至2019 年11 月安医大附属巢湖医院及郑州市第一人民医院诊断为胶质母细胞瘤的15例病例进行复习查验,组织学切片加做免疫组化并经高年资病理医师重新阅片,其中4 例证实为上皮样胶质母细胞瘤,并收集其相关临床病理资料。1.2 方法
标本经常规固定、脱水、透明、包埋、制片、HE 染色,免疫组织化学检测使用EnVision 法染色。一抗PCK、Syn、Vim、GFAP、S-100、INI-1、EGFR均购于广州深达生物开发有限公司,详细步骤按照试剂盒说明书进行。所有临床资料来源病人原始病历。该4例病人所有切片均由高年资的病理医师阅片诊断。2 结果
2.1 临床特点
男性3 例,女性1 例,年龄46.5 岁,年龄范围为29~64 岁;肿瘤均发生于颞叶,2 例位于左侧颞叶,1 例位于左侧颞枕叶,1 例为右侧颞叶。多在无其它神经或精神异常的情况下突然或偶然出现出现头痛伴恶心、呕吐,言语不清,感觉及语言障碍。周围神经系统检查均未见明显异常。4 例病人手术前影像学资料均显示有可能存在颅内转移。4 例病人行显微镜下肿瘤主体全切术。病人分别在术后4、8、9、13个月死亡(表1)。
表1 4例上皮样胶质母细胞瘤的临床及病理学的特征
2.2 病理观察
(1)眼观:肿瘤最大径3.75 cm ,范围为1.5~6 cm,切面灰白色、灰红色或灰黄色,无明显界限,质软或韧,可见囊性变及出血。(2)镜检:肿瘤细胞以上皮样细胞及横纹肌样细胞为主,灶性可见有数量不一的经典型胶质母细胞瘤成分,组织结构主要有以下特点:①上皮样细胞排列呈片状、巢状、条索状或弥漫分布,可见假腺样、肾小球样、乳头状结构,细胞胞质丰富,胞膜清晰,胞质嗜酸性。胞核可呈空泡状,一个或多个核仁,有类似于恶性黑色素瘤的核仁形态(图1A);②横纹肌样多呈片状或散在分布,胞质较宽,胞质嗜酸性,界限清晰,细胞核形态大小不等,偏于胞质一侧,核多不规则,呈新月形或圆形,可见一个或多个核仁,核分裂多见;③肿瘤周围可出现经典的胶质母细胞瘤形态,如片状或散在分布未分化的幼稚胶质细胞,单个瘤巨细胞,富含脂质的瘤性泡沫细胞(图1B);④出血、地图状坏死及假栅栏坏死均易见(图1C);⑤可见大量微血管增生及血管内皮细胞增生(图1D);⑥可见肿瘤细胞沿软脑膜及血管播散;⑦肿瘤边缘可见少量砂砾体及钙化。2.3 免疫表型
4 例病人Vim 及 GFAP 均(+)(图1E);3 例病人不同程度的表达PCK(图1F),1 例病人PCK(-);2 例病人S-100(+);3 例病人INI-1(+)(图1G);1 例病人 Syn(弱+);2 例病人EGFR(+)(图1H),其 他 指 标 如 Desmin、MyoD1 和 Myogenin 、HMB-45、TTF-1均(-)。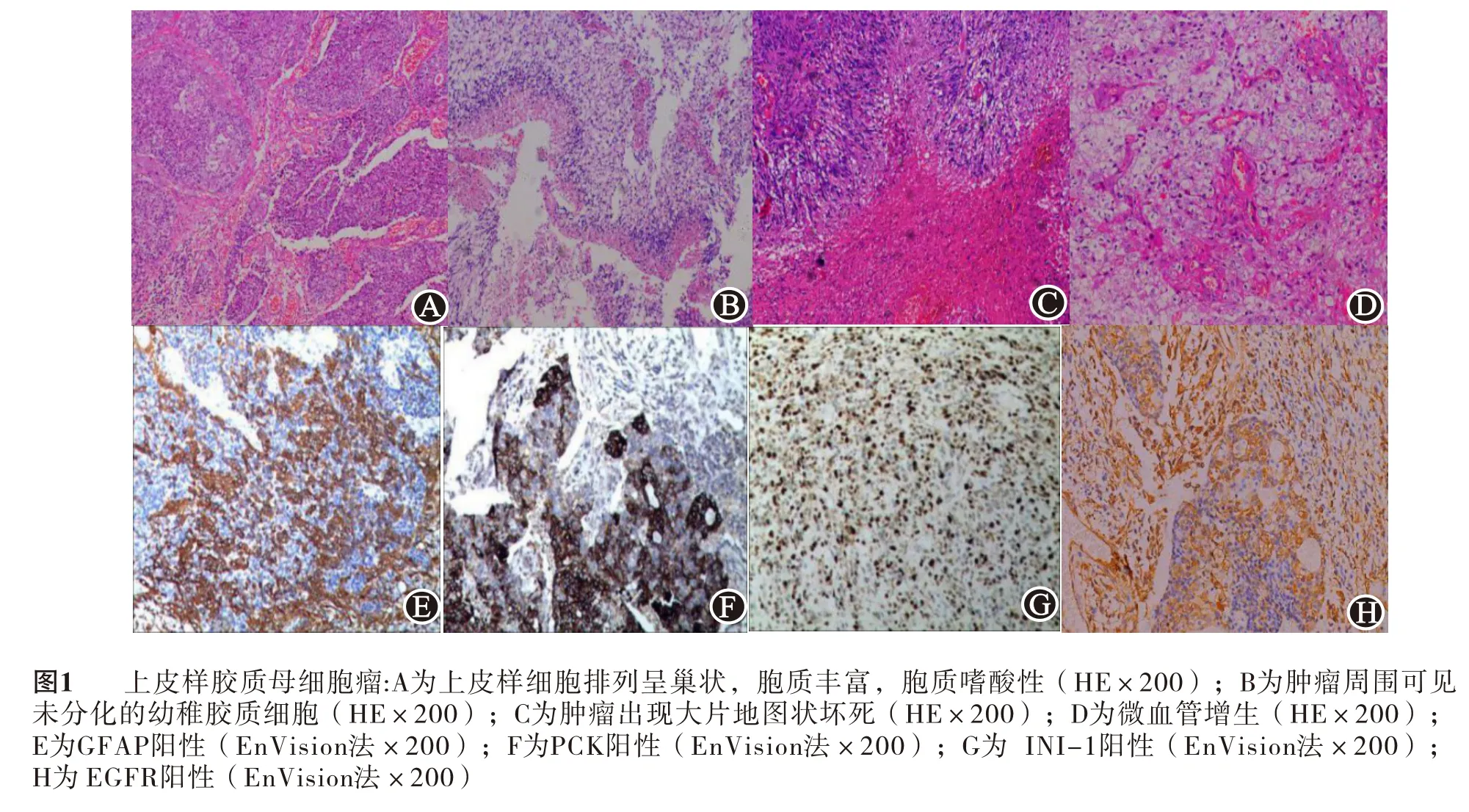
2.4 随访
4 例病人术后均进行放射治疗及化疗,随访 4~13 个月,例 1 术后 9 个月死亡,术后 13 个月死亡,例 3 术后 8 个月死亡,例 4 术后 1 个月复发,肿物迅速增大,4个月死亡。3 讨论
2016 年WHO 将IDH 野生型的胶质母细胞瘤定义为上皮样胶质母细胞瘤,其组织学特点是以排列相对密集的上皮样细胞以及部分横纹肌样细胞为主要成分的高级别弥漫星形细胞胶质瘤,伴有明显的微小血管增生与坏死。Ep-GBM 的诊断难点在于其组织学形态多样,而且与许多高级别胶质细胞瘤形态相似。其诊断依赖于临床表现、影像学、组织学和遗传学的综合分析。以下将综合分析Ep-GBM临床特征、组织病理学形态、免疫组化表型、分子生物学特点以及鉴别诊断,以期提高检出率,减少漏诊及误诊。
3.1 临床特征
复习既往15 例胶质母细胞瘤,4 例为Ep-GBM,其临床表现与普通胶质母细胞瘤无明显差异,病人多以头痛、头晕,伴恶性呕吐,感觉异常,语言障碍为症状入院。目前国内文献报道31例,国外文献报道59 例,男女比例为1.25:1。发病年龄41.5岁,年龄范围为5~78岁,多发生于颞叶,其次为额叶,易可见于顶叶、丘脑及小脑。本组 4例病人均发生于颞叶,其中3例为男性,1例为女性,与WHO 提到的该病多发生年轻人与儿童不同的是,本组4 例发病年龄较大,发病年龄46.5 岁,年龄范围为29~64岁。Ep-GBM 影像学特征包括肿瘤大多数为实性或者囊实性,囊腔大小不一,血供较为丰富,实性区域内可出现不同范围、程度的坏死,常伴有血管源性水肿及相关的肿块效应。病变边缘一般较清楚。病变的信号特点为实性部分长T1、T2 信号,囊性及坏死部分呈稍长T1、T2。增强扫描,病灶强化方式表现为实性部分与囊壁明显强化,而囊壁较薄并且较为光整,未出现结节;但坏死的区域不出现明显强化,肿瘤呈不均匀强化、环形强化或者花环样强化,该表现与传统的胶质母细胞瘤有一定的差异。本组4 例与文献所报道影像学特点,基本相符,均为囊实性肿物,血供丰富,周围脑实质出现不同程度的水肿,增强扫描可见不均匀强化、环形强化及花环样强化。
3.2 组织病理学特点
大多数肿瘤为实性或囊实性肿物,剖面灰白灰红色,质地较软或韧,血供丰富,可见出血、坏死,与周围组织界限不清。4 例镜检均以上皮样与横纹肌样细胞为主要细胞成分的肿瘤组织,其中3 例含有多少不等经典型胶质母细胞瘤成分。有研究显示Ep-GBM 与多形性黄色星形细胞瘤有组织形态和分子学重叠,提示Ep-GBM 可能由多行性黄色星形细胞瘤发展而来,但是本组4例并无相关病史。根据WHO对Ep-GBM 的定义,肿瘤内不能出现典型的鳞状上皮细胞巢、腺管形成或腺样特征。本组4例均未出现上述特征。除上皮样细胞外,经典型GBM 中出现的形态,在Ep-GBM均可出现,包括片状或散在分布的未分化的幼稚胶质细胞,单个瘤巨细胞,富含脂质的瘤性泡沫细胞;大微血管增生及血管内皮细胞增生,出现肾小球样形态结构;间质出血,可见假栅栏坏死及地图状坏死;肿瘤边缘出现少量砂砾体及钙化。肿瘤细胞沿脑脊膜播散是Ep-GBM的重要特征,本组病例中有3例镜下可见典型的沿软脑膜播散的肿瘤细胞。3.3 免疫组织化学特点
肿瘤多表达GFAP 和Vim、S-100,提示肿瘤为胶质来源。Syn 一般只有微弱的、片状的反应性,这种反应主要是背景性神经肽。Ep-GBM 上皮标志物PCK 和EMA 一般呈部分阳性或差异性表达。研究认为如果肿瘤中巢状的上皮样细胞PCK、EMA 呈弥漫阳性表达,则倾向于诊断为胶质母细胞瘤的鳞状上皮化生不诊断为Ep-GBM。本组病例中 GFAP、Vimintin 均有强弱不等表达,尤其是在典型的上皮样成分区域,GFAP、Vimintin 的呈出现明显的差异性表达。3 例病人在肿瘤中差异性表达PCK;2 例S-100(+);3 例INI-1(+);1例Syn(弱+),与文献报道基本一致。3.4 分子生物学特点
与传统IDH 野生型胶质瘤相比,Ep-GBM 更容易出现EGFR扩增。目前认为染色体17p 的杂合性缺失和EGFR 扩增的特殊遗传学改变,可能是形成胶质母细胞瘤不同亚型的重要原因。本组病人中2例EGFR(+)。INI-1是肿瘤的一种抑癌基因,它可以在一些特异肿瘤中表达。在目前所报道的病例中INI-1表达率达到95%,因而检测INI-1 对Ep-GBM 的诊断以及与其他肿瘤的鉴别诊断有为重要。本组病人中3 例INI-1(+),表达率为75%,例数较少,无统计学意义。Ep-GBM 的分子学特征还包括BRAF 基因突变,研究显示BRAFV60 0E在该肿瘤的突变率可高于50%,李娟等检测13例Ep-GBM 病人的 BRAF 基因,阳性率达到 76.9%。因此检测EGFR、INI-1以及BRAF对诊断Ep-GBM均有重要意义。3.5 鉴别诊断
Ep-GBM 主要和具有上皮样与横纹肌样细胞形态的颅内肿瘤鉴别。如:(1)横纹肌样脑膜瘤,为脑膜瘤中的极少见亚型。脑膜瘤多数发生在颅脑表面,与硬脑膜有关,仔细查找可见有典型脑膜瘤的形态结构。此外,在免疫表型上二者也有差异,Ep-GBM 通常GFAP 阳性,而横纹肌样脑膜瘤PR阳性,GFAP阴性。(2)非典型畸胎样/横纹肌样瘤(atypical teratoid/rhabdoid tumor,AT/RT),发生于儿童的高度恶性胚胎性肿瘤,属于WHOⅣ级,多发生于后颅窝及幕上大脑。影像学及组织学均有一定特点。与免疫表型主要差别在于INI-1 在AT/RT 中呈阴性,而在 Ep-GBM 中 INI-1 呈阳性,AR/RT大多数不表达GFAP,INI-1 和GFAP 对它们的鉴别诊断有一定意义。(3)多形性黄色星形细胞瘤(PXA)及间变性多形性黄色星形细胞瘤,PXA 为源于软脑膜下的一种星形胶质细胞,多发生于儿童和年轻人,大多位于天幕以上的大脑半球的浅表部位,以额叶或顶叶多页,常累及软脑膜,但不累及硬脑膜,与脑组织界限清楚,WHOⅡ级。在多形性瘤细胞之间可见含大小不等脂滴空泡的形色黄色瘤样细胞的星形细胞,这种细胞表达CD34 和CD68,有助于和Ep-GBM 鉴别。(4)胶质肉瘤同时具有胶质瘤成分及肉瘤成分。免疫组织化学Desmin、Actin、Myoglobin 等可肉瘤成分可阳性,有助于和Ep-GBM 鉴别。(5)Ep-GBM 还需与其它一些具有上皮样细胞特征的颅内肿瘤鉴别,包括恶性黑色素肿瘤、间变性大细胞淋巴瘤、颅内转移瘤、脉络丛癌等,这些可以使用特异性免疫组织化学标记帮助鉴别诊断。Ep-GBM 为高侵袭性肿瘤,预后极差,多数病人在发现肿瘤的同时既已出现转移,成人中位生存期6.3 个月(0.6~82 个月),儿童中位生存期 5.6 个月(1.5~9.7 个月)。本组病人中位生存期为 8.5 个月。有研究认为Ep-GBM 预后差的原因,在于其极易沿脑脊膜播散,本组4 例病人中有3 例可在镜下看到典型的肿瘤沿软脑膜播散。由于目前病例报道较少,仍需积累更多的病例来探索分析其临床病理特征、分子遗传学特点为该肿瘤的治疗及预后提供更多的证据。
