生长抑素联合鼻胃管胃肠减压治疗腹部手术后早期炎性肠梗阻的效果与不良反应评价
2021-07-24李铎伟
李铎伟
(浏阳市人民医院胃肠外科,湖南 浏阳 413000)
随着医学进步和发展,腹部手术成功率越来越高。但腹部术后早期炎性肠梗阻发生率仍较高,主要机制为手术的侵袭、腹腔内炎性反应导致的肠管水肿、渗出。疾病进一步发展可诱发肠瘘、腹腔感染等危急重症,直接威胁患者生命健康。临床主要将鼻胃管胃肠减压应用于腹部术后早期炎性肠梗阻中,腹胀、排气、排便等体征可得到显著改善,且安全性和可行性较高。但随着医学模式的转变,如何更大程度提高腹部术后早期炎性肠梗阻快速康复受到了临床关注,目前认为对腹部术后早期炎性肠梗阻患者实施生长抑素联合鼻胃管胃肠减压治疗,可显著提高胃肠功能恢复[1]。另有学者指出腹部术后早期炎性肠梗阻的尽快恢复对缩短腹部手术患者住院时间、提高患者生存质量有重要价值[2]。生长抑素可抑制胃酸、胃蛋白酶等的分泌,改善胰腺、胃部、肠道功能,降低机体炎性反应状态,促进了机体康复。生长抑素配合胃肠减压应用于术后早期炎性肠梗阻中,可最大程度减少肠道应激反应,促进肠道功能的恢复[3]。但目前关于该方案的实施在临床中仍存在争议,尚无大数据研究结果作为临床指南。本研究搜集数据并讨论生长抑素联合鼻胃管胃肠减压治疗腹部手术后早期炎性肠梗阻的效果及对不良反应的影响,明确其治疗效果和安全性,以期为提高腹部手术后早期炎性肠梗阻患者预后和生存质量提供一些有价值的临床结果。
1 资料与方法
1.1研究对象:选择2018年1月~2020年1月我院腹部手术后早期炎性肠梗阻患者为研究对象,研究获得医学伦理会批准,患者对本研究知情并自愿签署知情同意书入组。纳入标准:①于本院首次行腹部手术患者;②术后早期炎性肠梗阻确诊符合相关共识意见[4];③年龄18~75岁;④既往无胃肠道手术史或治疗史。排除标准:①既往有放射、化学治疗史;②妊娠期间或哺乳期间女性;③凝血功能异常;④入院时合并大出血、梗阻或急腹征的急诊手术者;⑤有沟通障碍或神经系统疾病;⑥合并其他肿瘤病史。严格按照上述纳入标准和排除标准最终选择92例腹部手术后早期炎性肠梗阻患者,其中4例中途失访或临床资料不完整被排除,最终纳入研究的为88例腹部手术后早期炎性肠梗阻患者;随机分为对照组(行鼻胃管胃肠减压治疗,n=44)和观察组(行生长抑素联合鼻胃管胃肠减压治疗,n=44)。对照组男24例,女20例,年龄39~72岁,平均(50.22±6.47)岁,平均身体质量指数(Body mass index,BMI)(22.30±1.78)kg/m2,手术类型:胆囊切除术16例,阑尾切除术15例,小肠切除术13例;观察组男22例,女22例,年龄42~76岁,平均(50.47±6.47)岁,平均BMI(22.47±1.82)kg/m2,手术类型:胆囊切除术17例,阑尾切除术14例,小肠切除术13例。两组患者上述基线资料比较,差异无统计学意义(P>0.05),有可比性。
1.2方法:两组患者手术操作过程均为同一主刀医师操作,术中所用器械、引流管、输液量等均无差别;对照组患者在经鼻插入胃管,外端连接胃肠减压器行鼻胃管胃肠减压治疗;观察组患者在对照组基础上予生长抑素治疗:醋酸奥曲肽注射液(生产企业:长春金赛药业有限责任公司,国药准字:H20041533)5 mg皮下注射,1次/d,连续应用7 d。
1.3观察指标:①手术情况:术中出血量、手术时间、术中液体输注量;②康复指标:记录两组呕吐停止时间、腹痛消失时间、气液平面消失时间、排便时间、进半流食时间、术后住院时间;采用标准配套试剂检测手术前、术后3 d C-反应蛋白(Creactive protion,CRP)、肿瘤坏死因子(tumor necrosis factor,TNF-α),检测步骤由检验医师按照试剂说明书进行操作;③近期(术后3周内)不良反应率:记录患者住院期间发生的不良反应发生例数,常见不良反应包括恶心呕吐、腹胀、腹腔感染、腹腔积液等,统计住院期间(术后3周内)不良反应率;对所有患者从术后3周起随访半年,评估远期总不良反应率。④疗效判定:根据临床症状和CT检查结果确定疗效:显效:腹痛、腹胀、呕吐、停止排气排便等临床症状和体征消失或显著改善,影像学检查明确肠壁无水肿及无肠梗阻;有效:上述临床表现有所改善;无效:上述临床表现无改善甚至加重。总有效率=(有效例数+显效例数)÷总例数×100%。

2 结果
2.1两组手术情况比较:观察组和对照组术中出血量、手术时间、术中液体输注量比较,差异无统计学意义(P>0.05)。见表1。

表1 两组手术情况比较
2.2两组康复指标比较:观察组呕吐停止时间、腹痛消失时间、气液平面消失时间、排便时间、进半流食时间、术后住院时间均低于对照组,差异有统计学意义(P<0.05)。见表2。术前观察组、对照组CRP、TNF-α水平比较,差异无统计学意义(P>0.05);术后两组CRP、TNF-α水平低于术前,差异有统计学意义(P<0.05);且观察组术后CRP、TNF-α水平低于对照组,差异有统计学意义(P<0.05)。见表3。
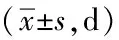
表2 两组康复指标比较

表3 两组CRP、TNF-α水平比较
2.3两组总不良反应率比较:观察组住院期间(近期)总不良反应率低于对照组,差异有统计学意义(P<0.05)。见表4。观察组远期总不良反应率低于对照组总不良反应率,差异有统计学意义(P<0.05)。见表5。

表4 两组住院期间(近期)总不良反应率比较[例(%)]
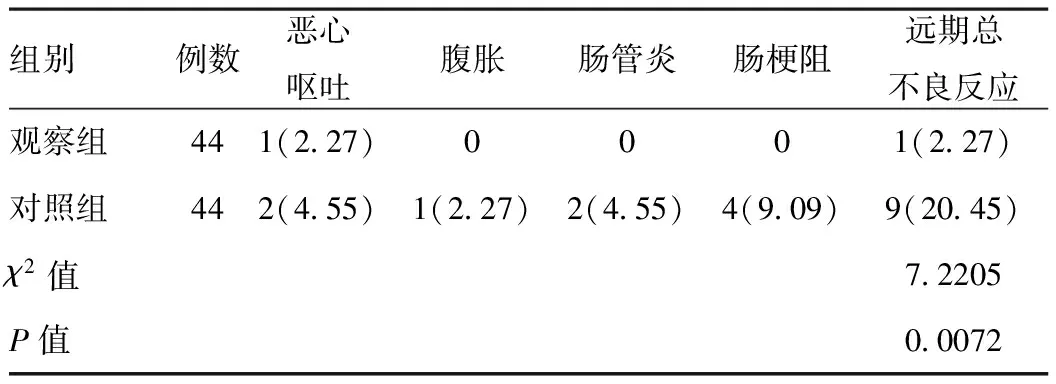
表5 两组远期总不良反应率比较[例(%)]
2.4两组疗效率比较:观察组疗效率高于对照组,差异有统计学意义(P<0.05)。见表6。
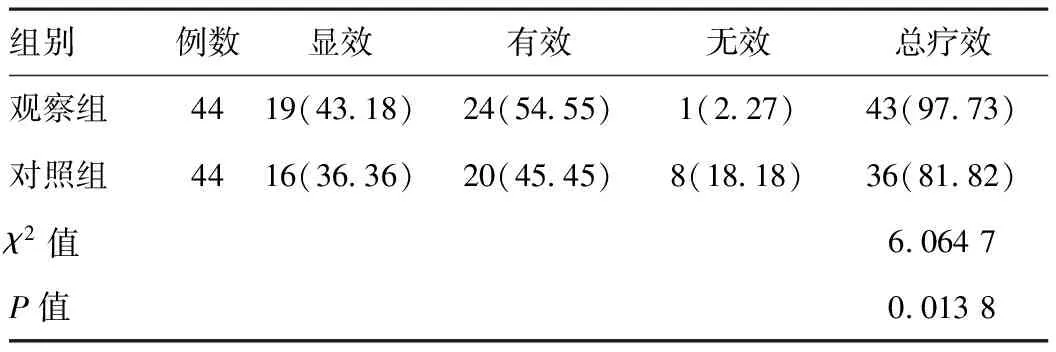
表6 两组疗效率比较[例(%)]
3 讨论
早期炎性肠梗阻发生本质是外部的刺激、炎性反应导致肠壁水肿、渗出,炎性应激反应越强,消化液分泌量越多,多种毒素、黏液聚集在肠腔内而引起肠梗阻。肠梗阻的发生和发展,可使机体电解质酸碱代谢呈不同程度的紊乱,出现不同程度的炎性反应和水肿渗出。手术治疗可导致短肠综合征或粘连性肠梗阻,因此临床多采用胃肠减压为主的保守治疗,可改善疾病的临床表现,促进患者尽快恢复、提高预后。近年关于胃肠减压的方式选择已有较多学者作出了报道,均证实了鼻胃管胃肠减压对胃肠功能的恢复有较高价值[5-7]。但近年临床资料显示,胃肠减压配合生长抑素使用起效更快,患者恢复更好,但目前各报道中生长抑素联合鼻胃管胃肠减压操作的开展方式有所差异,因此本研究主要探讨生长抑素联合鼻胃管胃肠减压操作对腹部术后早期炎性肠梗阻康复、疗效及不良反应发生的影响,这在既往报道中研究较少,具有一定创新性。
研究结果显示,两组治疗后CRP、TNF-α水平显著低于治疗前,且生长抑素联合鼻胃管胃肠减压组患者CRP、TNF-α水平显著低于鼻胃管胃肠减压组,考虑鼻胃管胃肠减压增加了胃肠对手术的耐受能力,加用生长抑素进一步抑制胰腺、胃泌素等的分泌,显著抑制了炎性应激反应,炎性指标CRP、TNF-α水平降低。高水平的CRP、TNF-α可共同调节炎性反应,显著提高炎性细胞活性,生长抑素联合鼻胃管胃肠减压治疗可提高炎症时机体的非特异性免疫功能,增加机体抗感染能力,从而降低CRP、TNF-α水平。TNF-α水平的降低,可抑制相关炎性反应,相关炎性因子白细胞介素(IL)、CRP等的分泌减少,特异性和非特异性免疫反应受到抑制[6]。根据既往文献,留置胃管的颅脑损伤患者术后合并症发生率更高,胃管的使用增加了不良反应发生的分析[5]。胃肠功能的恢复同腹膜传入神经功能之间存在紧密关系,对于腹部手术患者而言,如果术后发生不良反应,会对手术耐受情况产生影响,胃肠减压对减少腹腔感染和腹腔积液有重要价值,从而可显著改善了肠道功能。本研究中,两组均发生了一定数量的不良反应,但生长抑素联合鼻胃管胃肠减压组总近期不良反应率更低,参考邵建富等的研究[7]报道,生长抑素抑制了体内毒素对疾病的损害反应,这对减少不良反应的发生有积极意义。本研究结果与既往报道差异,仝建等指出胃肠减压对降低近期不良反应率、改善预后无临床价值,考虑这与其使用的胃肠减压未根据患者情况进行调整有关,同时样本的差异性也可引起结果的误差[8]。观察组恢复指标包括呕吐停止时间、腹痛消失时间、气液平面消失时间、排便时间、进半流食时间、术后住院时间等更优,说明联合使用生长抑素促进了患者肠道功能的恢复,短期疗效高。上述恢复指标可反映早期炎性肠梗阻患者肠道微生态的变化和肠道功能,肠壁水肿、炎性反应可导致肠道内环境紊乱而降低肠道功能[9],生长抑素阻止此过程,抑制细胞参与免疫应答和释放大量炎性介质,保证正常的肠道内环境和功能[10]。本研究中观察组患者疗效率更高,提示生长抑素联合鼻胃管胃肠减压治疗具有确切疗效,且疗效更高。
综上所述,生长抑素联合鼻胃管胃肠减压应用于腹部手术后早期炎性肠梗阻治疗中起效快,可显著改善肠道功能和炎性指标,降低了近期和远期不良反应发生率,远期疗效和安全性均较高。
