早产儿2 098 例并发症分析*
2021-07-14仲秀丽柏丹丹郭佳丽丁亚囡蒋黎雯
仲秀丽,柏丹丹,郭佳丽,丁亚囡,蒋黎雯,刘 佳
(南通大学附属医院1 临产室,2 新生儿科,南通 226001)
早产是新生儿死亡的重要原因,即使幸存也会因为器官发育不成熟导致围生期疾病增多[1]。此外,早产还是永久性残疾的潜在危险因素[2]。全球每年约有300 万新生儿死亡,其中超过三分之一是早产儿[3]。早产是造成全球性负担最大的独立疾病[4]。南通大学附属医院28.5 年早产率约9.9%,并呈逐年上升趋势[5]。所以,对早产率的控制及早产儿的管理刻不容缓。
1 资料与方法
1.1 一般资料 选择2012 年1 月1 日—2019 年12 月31 日在南通大学附属医院住院分娩后转入新生儿科治疗并存活的2 098 例早产活产儿为研究对象,按胎龄大小[6]将其分为极早早产儿组18 例(<28孕周,男6 例,女12 例),非常早产儿组289 例(≥28~<32 孕周,男148 例,女141 例),中度早产儿组452 例(≥32~<34 孕周,男257 例,女195 例),晚期早产儿组1 339 例(≥34~<37 孕周,男735 例,女604例);按出生体质量将其分为:超低出生体质量组(<1 000 g 组)9 例,其中男1 例,女8 例;极低出生体质量组(≥1 000 g~<1 500 g 组)178 例,其中男78 例,女100 例;低出生体质量组(≥1 500 g~<2 500 g 组)1 248 例,其中男679 例,女569 例;正常体质量组(≥2 500 g 组)663 例,其中男388 例,女275 例。
1.2 研究方法 回顾性分析2 098 例早产儿病历资料,内容包括:胎龄、出生体质量、性别、并发症、转归、治疗情况等。分析胎龄、出生体质量、性别与早产儿主要并发症的关系。早产儿及早产儿并发症诊断标准均参考《实用新生儿学》。
1.3 统计学方法 采用SPSS 20.0 统计软件包进行处理,计数资料以率(%)表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结 果
2.1 主要并发症 2 098 例早产儿的前5 位并发症为高胆红素血症、低血糖症、肺炎、呼吸暂停、缺血缺氧性脑病(hypoxic ischemic encephalopathy,HIE),占并发症总数的80%,男性前5 位并发症为高胆红素血症、新生儿低血糖症、肺炎、HIE、呼吸暂停,女性前5 位并发症为高胆红素血症、新生儿低血糖症、肺炎、呼吸暂停、HIE。
2.2 转归及治疗情况 转入我院新生儿科治疗2 161 例,其中存活2 098 例,死亡(自动出院)63 例(2.9%)。2 098 例早产儿中,治愈1 310 例(62.44%),好转788 例(37.56%),其中男性治愈708 例(61.78%),好转438 例(38.22%),女性治愈602 例(63.24%),好转350 例(36.76%)。使用呼吸机203 例(9.68%),其中男107 例(9.33%),女96 例(9.98%);氧疗567 例(27.03%),其中男319 例(27.85%),女248 例(26.05%);使用胃管259 例(12.35%),其中男129 例(11.26%),女130例(13.66%);给予外周静脉营养1 945 例(92.71%),其中男1 076 例(93.89%),女869 例(91.28%)。总体来看,男女差别不大,女性呼吸机及胃管使用率大于男性,可能因为女性极早早产儿组、超低和极低出生体质量组人数大于男性早产儿,其他方面女性早产儿均优于男性早产儿。
2.3 不同胎龄早产儿主要并发症比较 不同胎龄分组早产儿的主要并发症发生率之间差异有统计学意义(P<0.001),胎龄越小,并发症发生率越高,见表1。
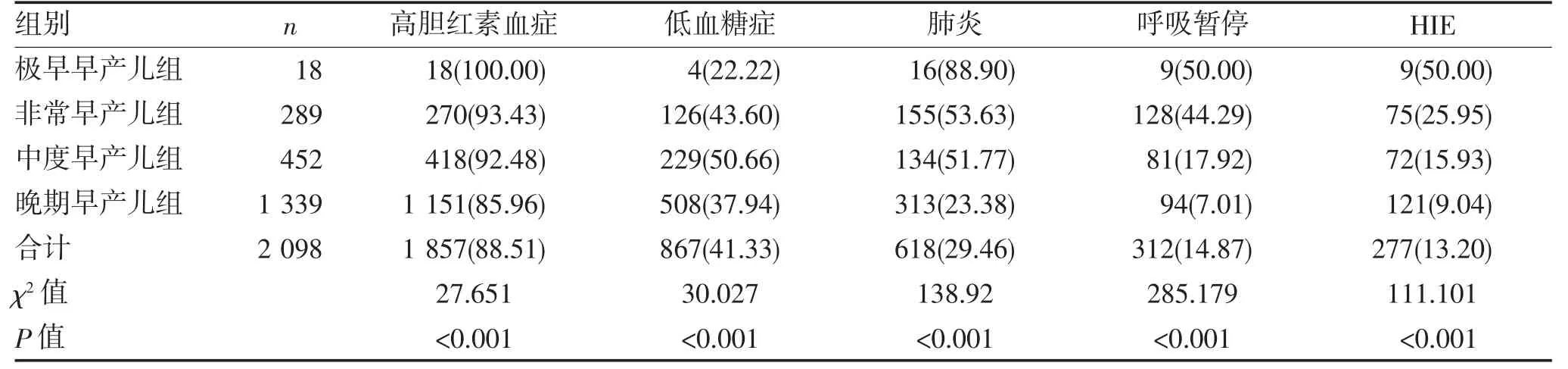
表1 不同胎龄早产儿各主要并发症发生率比较(n,%)
2.4 不同出生体质量早产儿主要并发症比较 不同出生体质量分组早产儿的主要并发症发生率间差异有统计学意义(P<0.001),体质量越小,并发症发生率越高,见表2。
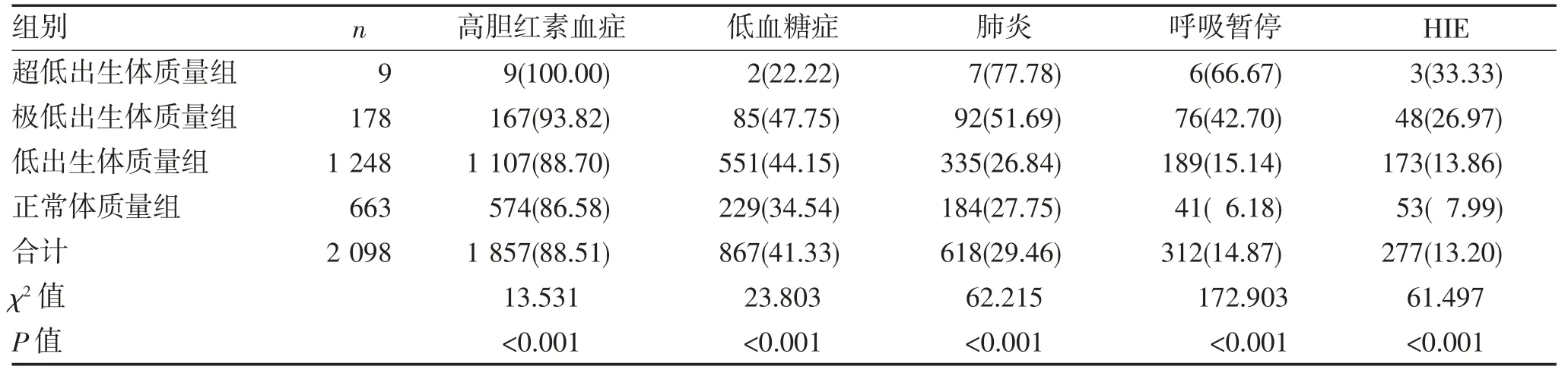
表2 不同出生体质量早产儿各主要并发症发生率比较(n,%)
2.5 同胎龄或同出生体质量组不同性别早产儿主要并发症比较 同胎龄或同出生体质量不同性别早产儿相比,男性早产儿主要并发症发生率高于女性早产儿(极早早产儿组及超低出生体质量组例数较少,不参与比较),说明女性早产儿的治疗效果及预后也许较男性早产儿好,女性早产儿具有更强的存活能力。
3 讨 论
随着医学的进步,极早早产儿及超低出生体质量儿的存活率越来越高。但不可预估的后遗症,也给社会及家庭带来了沉重的负担。
从我院早产儿情况来看,早产儿的主要并发症为高胆红素血症、低血糖症、肺炎、呼吸暂停、HIE,占并发症总数的80%,主要并发生种类与国内多家医院研究结果[7-8]相似,高胆红素血症、肺炎、呼吸暂停的发生是大部分地区早产儿的最主要并发症。高胆红素血症的发生考虑与其肝酶发育不成熟,肝脏代谢胆红素能力差,且早期经肠道喂养量少,肠肝循环增加,胎便排出延迟等因素[7]。研究[9]表明,快速的肠内进展使肠内营养总量可在更少的时间内达到,直接影响住院费用,新生儿病房对父母和亲属实行全天候开放政策,母乳喂养的增加,可减少喂养不耐受的发生。规范血糖监测,关注患儿低血糖症早期表现,尽早过渡到肠内营养可大大减少早产儿高胆红素血症和低血糖症的发生。
肺炎和呼吸暂停属于呼吸系统疾病,引起肺炎的原因有很多,吸入性肺炎、宫内或分娩过程中感染、机械通气性肺炎等。早产儿肺部表面活性物质缺乏,未成熟的上皮钠通道,胸部不稳定,呼吸疲劳,需要更多的呼吸支持,有证据[10]表明,即使是短暂接触气管插管和机械通气也会导致肺损伤。糖皮质激素的应用可以促进胎肺成熟,很大程度上改善了早产儿的肺部情况,现在已经在全国范围内广泛及规范使用,对减轻早产儿肺部并发症起到了重要作用。呼吸暂停是早产儿常见的并发症[11],研究[12]表明胎龄≤34孕周早产儿在维持正常呼吸方面有困难,且会有周期性呼吸暂停和偶尔的持续时间≥20 s 的暂停,或会有较短时间的暂停,与心动过缓和(或)低氧血症有关。不稳定的呼吸频率随着妊娠周数的减少而显著增加,几乎所有<28 孕周的早产儿出现呼吸暂停。早产儿的阻塞性睡眠呼吸暂停是足月儿的3~5 倍[13-14]。研究[10]发现使用持续气道正压(continuous positive airway pressure,CPAP)治疗的早产儿住院时间减少,每6 个使用CPAP 治疗的新生儿节省超过10 000美元,西雅图-巴氏气道正压通气是一种新的气泡式呼吸机系统,可能会减少早产儿对气管插管和机械通气的使用,从而减少肺部损伤,降低早产儿肺部并发症。另外,随着医护人员新生儿复苏技能的提高,对新生儿保暖的重视,早产儿的呼吸系统并发症发生率也相应下降。
HIE 是导致新生儿死亡、脑瘫的主要原因,HIE在发达国家活产儿中的发生率为1‰~2‰[15]。HIE 仍是新生儿死亡及存活新生儿脑损伤、神经发育缺陷的一个重要的原因[16-17]。文献[18]指出亚低温治疗可降低HIE 足月婴儿死亡或中、重度神经发育障碍的风险,但在早产儿中的安全性和有效性的报道很少。从我院实际情况来看,可通过晚断脐、注意新生儿保暖、规范新生儿复苏操作、安全转运、允许早产儿父母探视、陪伴、鼓励母乳喂养、开展新的诊疗技术等降低早产儿并发症的发生。
根据地区特点,每个医院的实际情况,重点着手解决造成医源性早产发生的主要原因,做好早期保健,加强高危妊娠的管理和监护,尽量延长孕龄。研究[19]表明,孕龄每延长1 周可能会减少超过2 500 万美元的初期医院开支。在早产不可避免时,做好促胎肺成熟治疗。对于危重症孕产妇,及早宫内转运至有条件的医院,让早产儿能得到及时救治,也是提高早产儿存活率降低其并发症发生率的关键。
