整体护理对老年骨质疏松性椎体压缩性骨折患者的影响
2021-07-11谢晶晶
谢晶晶
(十堰市太和医院 骨科,湖北 十堰,442099)
骨质疏松是指因多种原因诱发的代谢性骨病,多发生于老年人群,多数患者因骨量丢失、骨脆性增加而引发骨折,其中椎体压缩性骨折属于骨质疏松症的常见类型[1]。据研究[2]显示,患者年龄越大,骨质疏松性椎体压缩性骨折的发生风险越高。目前,老年骨质疏松性椎体压缩性骨折患者大多采取补钙、规范骨质疏松等常规治疗措施,但是难以达到预期治疗效果[3]。常规治疗常会忽视患者机体功能的恢复情况,影响其康复进程。因此,为加快老年骨质疏松性椎体压缩性骨折患者的康复进程,还需采取有效的护理干预措施[4]。基于此,本研究旨在探究整体护理对老年骨质疏松性椎体压缩性骨折患者自我感受负担及生活质量的影响。
1 资料与方法
1.1 一般资料
回顾性分析2017年8月至2020年10月于十堰市太和医院接受系统治疗的95例老年骨质疏松性椎体压缩性骨折患者的一般临床资料,且本研究经本院医学伦理委员会审批同意后实施。纳入标准:① 年龄>60岁;② 经影像学检查明确为骨质疏松性椎体压缩性骨折;③ 沟通能力正常。排除标准:① 存在腰椎神经功能障碍;② 合并脏器功能异常或重症心脑血管疾病;③ 伴有精神系统疾病或无自主交流能力。所有患者按护理方法不同分为对照组(48例)和观察组(47例)。2组间基线资料的差异均无统计学意义(P均>0.05),见表1。
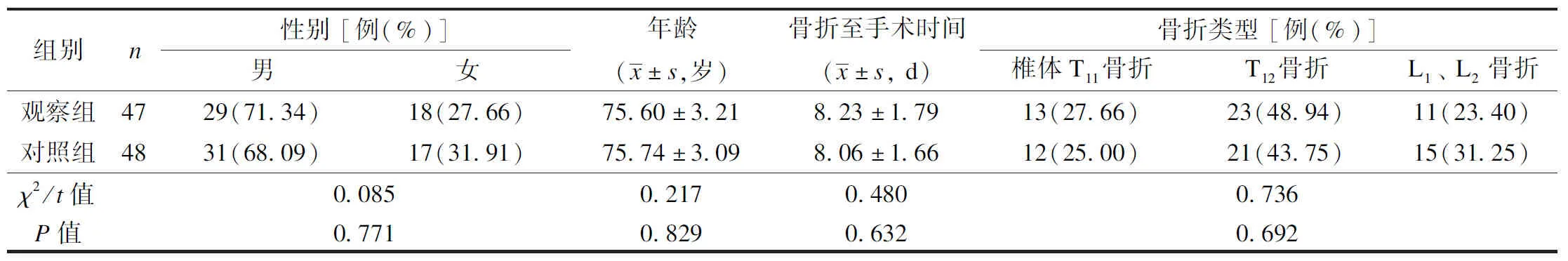
表1 2组一般资料比较
1.2 方法
1.2.1 优质护理 对照组患者于护理期间应用优质护理,至其出院。① 基础护理:患者入院后,护理人员对其进行常规健康教育指导及康复治疗指导,疏导其负性情绪,帮助其调整舒适体位,纠正其不良生活习惯。② 体征监测:为避免骨水泥注入患者椎体后出现一过性低血压等并发症,护理人员于护理期间密切监测其体征变化,了解其双下肢肌力、皮肤色泽,以及排尿和排便情况。一旦发现异常情况,须及时反馈给主治医师,并采取对应的处理措施。③ 一般护理:护理人员于患者入院后,对其病情和基本资料进行全面且系统地评估,了解其是否存在心脑血管疾病。在积极治疗基础性疾病后确定无手术禁忌证,方可开展手术治疗。④ 康复锻炼:术后1~2 d,遵医嘱对患者进行抗生素治疗,术后3 d,指导其逐步展开坐起训练、下地行走,术后为患者佩戴支具,保护2周。⑤ 随访:待患者出院后,每隔2个月进行1次电话随访,了解其临床症状及肢体功能的恢复情况,随访6个月。
1.2.2 整体护理 观察组患者基于优质护理应用整体护理,至其出院。
1.2.2.1 全面评估 分析并评估患者的心理承受能力、发病后活动情况,以及患者及其家属的文化程度,制订并实施具体的健康宣教计划。
1.2.2.2 心理疏导 明确患者入院治疗时存在的相关心理问题,以患者的实际情况为依据落实针对性的心理疏导措施,为其耐心讲解致病原因、治疗流程及注意事项。同时通过介绍手术成功案例,提升患者的治疗自信心。明确告知患者手术治疗的创伤性,避免其因不了解病情而过于担忧。
1.2.2.3 并发症预防 ① 术后密切观察患者的生命体征变化,对于不明原因的心率加快、气急、胸痛和咯血等症状及时采取吸氧处理,对其进行血气分析及心电图检查。② 加强病房巡视,每隔2 h巡视病房1次,一旦发现患者出现双下肢疼痛、活动障碍和麻木时等情况,须及时反馈给主治医师,落实相应处理。当发现骨水泥严重渗漏时,需协助医师采取手术治疗。
1.2.2.4 饮食护理 指导患者多食用维生素及钙含量高的食物,如牛奶、鱼、虾及排骨汤等,尽可能以清淡食物为主,增加粗纤维、蔬菜的摄入量。嘱患者多饮水,确保大便通畅。
1.2.2.5 康复锻炼 ① 术前康复护理:指导患者开展康复锻炼,主要部位为腰背肌、臀肌及腹部,协助其佩戴腰围,并采取正确的起床方式。② 术后康复锻炼:术后24 h,根据患者的恢复情况指导其开展床上直腿抬高的被动或主动训练,并逐步过渡至股四头肌等长训练、足踝泵训练。术后1 d,康复医师可指导患者佩戴腰围进行下地行走、站立,训练时间以患者耐受情况为宜。护理人员协助患者采取正确的坐位及站位,于术后1周加强其日常生活护理,指导其多食用营养丰富的食物,保持良好的卫生习惯,继续展开康复锻炼。
1.2.2.6 出院指导 出院前,护理人员明确告知患者注意保暖,避免下肢、腰背部等部位受凉,引导其调整正确的坐姿、站姿及动作,坚持落实功能锻炼。在出现异常情况后,及时回医院复查。出院后,通过定期电话随访、上门随访方式掌握患者的康复情况,给予康复护理指导,随访时间为6个月。
1.3 观察指标
① 护理前、随访3个月后应用简式Fugl-Meyer运动功能评价法(FMA)[5]综合评估2组患者的肢体运动功能,评估内容包含上肢和(0~66分)下肢运动功能(0~34分),评估所得分值越高表示患者相应肢体的运动功能越好。② 护理前、随访3个月和6个月后应用Oswestry腰椎功能障碍指数(ODI)[6]评估2组患者的腰椎功能障碍情况,评估内容包括行走、自理及坐立等,总分为100分,所得分值越高表示腰椎功能障碍越严重。③ 护理前、随访3个月和6个月后采用自我感受负担量表(SPBS)[7]对2组患者的自我感受负担进行评定,该量表共有10个条目,各条目评分为1~5分,分数越高表示患者的自我感受负担越严重。
1.4 统计学方法
2 结果
2.1 2组肢体运动功能比较
护理前,对照组与观察组间上肢和下肢FMA评分均未见统计学差异(P均>0.05)。相较于护理前,对照组、观察组的在随访3个月后的上肢和下肢FMA评分均高于护理前;相较于对照组,观察组的各项FMA评分更高,比较均有统计学差异(P均<0.05),见表2。

表2 2组上肢和下肢FMA评分比较分)
2.2 2组腰椎功能障碍比较
护理前,对照组与观察组间腰椎功能障碍评分未见统计学差异(P>0.05)。随访3个月及6个月后,2组的ODI总分均低于护理前;相较于同期对照组,观察组的ODI总分均更低,比较均有统计学差异(P均<0.05),见表3。

表3 2组ODI评分比较分)
2.3 2组自我感受负担比较
护理前,对照组与观察组间自我感受负担评分对比无统计学差异(P>0.05)。2组在随访3个月及6个月后的SPBS评分均较护理前降低,且观察组均较同期对照组更低,比较均有统计学差异(P均<0.05),见表4。

表4 2组SPBS评分比较分)
3 讨论
近年来,中国社会老龄化进程不断加剧在一定程度上增加了骨质疏松症的发生风险。多数骨质疏松症患者存在骨质量、骨密度降低等情况,会造成微结构受损,当遇到轻微碰撞、摔倒时,极易引发骨折[8-9]。椎体压缩性骨折属于骨质疏松症的常见并发症,及时采取治疗措施可有效缓解骨折症状。对于老年骨质疏松性椎体压缩性骨折患者而言,常规治疗措施难以获得理想的康复效果,还需配合科学、有效的护理干预方式,以进一步改善患者的机体功能,进而缓解其疼痛症状,促进其尽早康复[10]。
整体护理是一种新型的护理干预方式,其以现代护理观念为指导,严格执行以患者为中心的护理措施,进而实现临床护理、护理管理各个环节的系统化[11]。整体护理从患者的生理、社会、心理及精神等方面为其提供符合实际情况的护理措施[12]。本研究结果显示,观察组在随访3个月后的各项FMA评分均高于对照组(P均<0.05),提示整体护理对于改善患者的肢体运动功能具有积极意义。原因在于,在护理期间,整体护理全面关注患者的病情进展,分析其所处环境及心理状态等影响疾病康复效果的因素,根据分析结果为其提供有效的护理干预措施,对于提升患者的康复效果和促进肢体运动功能恢复均具有积极意义。宋莹[13]的研究发现,围手术期整体护理可以提高老年骨质疏松椎体压缩性骨折患者的肢体运动功能和康复效果,与本研究结果基本一致。本研究中,观察组在随访3个月及6个月后的SPBS评分均较对照更低(P均<0.05),提示整体护理可减轻患者的自我负担感受。分析原因为,相较于优质护理模式,整体护理充分考虑患者的机体耐受情况及康复进程,有助于提升患者的康复依从性,促使其积极配合治疗和护理。同时整体护理注重患者腰背部及腹部力量的恢复,对于预防并发症的发生具有关键性作用,有助于缓解患者的疼痛程度,进而减轻其自我感受负担[14]。本研究结果还发现,观察组在随访3个月及6个月后的腰椎功能评分均低于对照组(P均<0.05)。原因在于,整体护理措施具有较强的连续性、整体性及全面性,可以针对性地实施护理方案,及时分析和总结护理过程中的问题并进行优化和调整。整体护理结合评估结果及临床经验了解患者的康复训练需求,制订针对性的康复护理计划,可缓解其腰椎功能障碍情况,改善其活动能力[15-16]。
综上所述,对老年骨质疏松性椎体压缩性骨折患者应用整体护理干预,可有效改善其肢体运动功能,有助于减轻其自我感受负担,缓解其腰椎功能障碍。
