妊娠期糖尿病对孕晚期糖脂水平及巨大儿的影响研究
2021-07-08杨洁侯杉杉赵立峥王雨桐
杨洁,侯杉杉,赵立峥,王雨桐
妊娠期糖尿病(gestational diabetes mellitus,GDM)是一种孕期常见的内分泌系统疾病,表现为孕前糖代谢正常,孕期才出现的糖尿病。研究显示GDM合并巨大儿的发生率高达25%~42%[1]。临床工作十分重视对GDM孕妇进行饮食和运动等生活方式的调整,相关研究亦提示生活方式调整可以减少GDM产妇娩出巨大儿的概率[2]。但近年研究发现虽然GDM孕妇血糖控制满意,但巨大儿发生率并未有明显下降[3]。因此,新生儿出生体质量与孕期血脂关系的研究受到了越来越多学者的重视。本研究采用回顾性队列研究的方法,分析GDM与孕晚期糖脂水平、巨大儿的关系,以期为更好地管理GDM孕妇、保证孕产妇生命安全、降低巨大儿发生率提供有价值的临床参考依据。
1 对象与方法
1.1 研究对象 依托于北京市通州区妇幼保健院电子信息系统,回顾性收集2014—2018年在本院足月分娩的16 134例孕妇为研究对象。
纳入标准:(1)孕妇年龄≥18岁,分娩孕周为37~41周;(2)单胎活产;(3)在通州区社区卫生服务中心建立围生期档案,孕期在本院规律产检、住院分娩,临床病历资料及孕晚期糖脂检测指标完整。
排除标准:(1)分娩后证实存在脐带或胎盘异常等可能影响胎儿生长发育的情况,如球拍状胎盘、副胎盘、帆状胎盘、胎盘植入、脐带扭转、脐动脉畸形等;(2)有高血压、慢性乙型病毒性肝炎、甲状腺疾病、糖尿病等易引起糖、脂代谢异常的既往疾病史;(3)服用某种可能导致孕妇体内糖、脂代谢紊乱的药物;(4)本次孕前患有甲状腺疾病及心、肝、肾疾病等;(5)出现除糖尿病外的严重孕期合并症或并发症,如孕期高血压疾病、孕期中重度贫血、器质性心脏病等。
1.2 研究方法 采集电子信息系统中孕妇相关信息。
1.2.1 资料包括 (1)基本资料:年龄、孕次、产次、身高、民族、文化程度;(2)孕妇孕期体质量:孕前体质量、分娩前体质量。孕前体质量来源于产前检查初诊时问诊记录,分娩前体质量来源于分娩前记录体质量(病历体温单记录体质量)。孕期增重=分娩前体质量-孕前体质量。孕前体质指数(BMI)可通过孕妇身高及孕前体质量计算,即BMI(kg/m2)=体质量(kg)/身高2(m2);(3)产前检查信息:核实末次月经、产检日期、产检孕周及孕28周后血清总胆固醇(TC)、三酰甘油(TG)、高密度脂蛋白胆固醇(HDL-C)、低高度脂蛋白胆固醇(LDL-C)、空腹血糖(FBG);(4)分娩结局:包括分娩孕周、新生儿性别和新生儿出生体质量。
1.2.2 分组情况及诊断标准 将孕期诊断为GDM的孕妇作为GDM组,未诊断为GDM的孕妇作为非GDM组。GDM诊断标准:根据美国糖尿病学会制定的相关标准[4],口服葡萄糖耐量试验(OGTT)达到以下任意一项时即可诊断为GDM:FBG≥5.1 mmol/L,餐后1 h血糖≥10.0 mmol/L,餐后2 h血糖≥8.5 mmol/L。
根据GDM与巨大儿的发生情况进一步分亚组:娩出巨大儿的GDM产妇为GM亚组,娩出非巨大儿的GDM产妇为GN亚组;娩出巨大儿的非GDM产妇为NM亚组,娩出非巨大儿的非GDM产妇为NN亚组。
新生儿出生体质量≥4 000 g为巨大儿,2 500 g≤新生儿出生体质量<4 000 g为正常体质量儿。
根据中国成年人分类标准[5]将孕前BMI分为消瘦(BMI<18.5 kg/m2)、正常(18.5 kg/m2≤ BMI<24.0 kg/m2)、超 重(24.0 kg/m2≤ BMI<28.0 kg/m2)、 肥 胖(BMI≥ 28.0 kg/m2)。
1.2.3 质量控制 研究前进行严格的研究设计,研究过程中依照纳排标准严格筛选研究对象,双人核对数据完整性及真实性,如有漏项或错误及时复检、核对数据。对于血糖、血脂的多次检测结果,本研究选择妊娠28周后的第1次检测结果进行分析。
1.3 统计学方法 采用SPSS 16.0软件进行数据分析。符合正态分布的计量资料以(±s)表示,两组间比较采用成组t检验,多组间比较采用单因素方差分析,组间两两比较采用LSD-t检验;计数资料以相对数表示,组间比较采用χ2检验;孕妇娩出巨大儿的影响因素分析采用多因素Logistic回归分析。双侧检验水准α=0.05。
2 结果
2.1 GDM组与非GDM组基本资料比较 GDM组3 834例,非GDM组12 300例。GDM组与非GDM组在分娩年龄、是否为经产妇、文化程度、孕前BMI、是否为巨大儿、孕次、产次、配偶年龄、孕期增重、分娩孕周、新生儿出生体质量方面差异有统计学意义(P<0.05);GDM组与非GDM组民族、新生儿性别比较,差异无统计学意义(P>0.05),见表1。

表1 GDM组与非GDM组基本资料比较Table 1 Comparison of the basic demographic information between GDM and non-GDM groups
2.2 GDM组与非GDM组孕晚期血脂指标、FBG及检测孕周比较 两组检测孕周比较,差异无统计学意义(P>0.05);GDM组孕晚期TG、FBG高于非GDM组,TC、HDL-C、LDL-C低于非GDM组,差异有统计学意义(P<0.05),见表2。
表2 GDM组与非GDM组孕晚期血脂指标、FBG及检测孕周比较(±s)Table 2 Comparison of blood lipid indices,FBG and detection time between GDM and non-GDM groups in late pregnancy
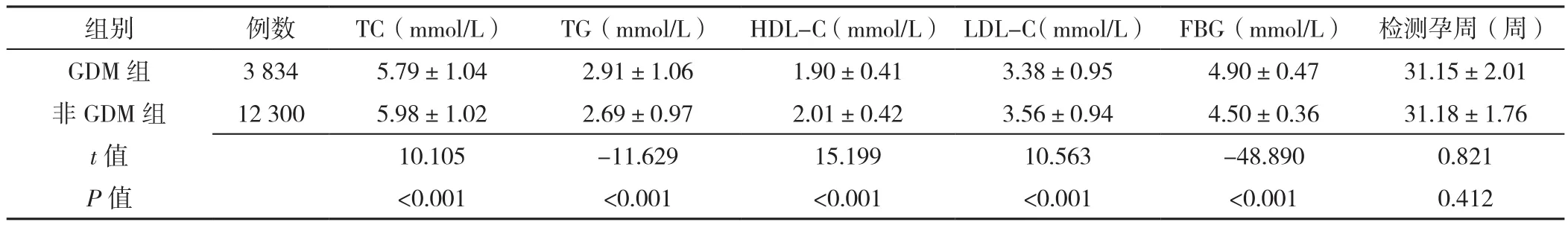
表2 GDM组与非GDM组孕晚期血脂指标、FBG及检测孕周比较(±s)Table 2 Comparison of blood lipid indices,FBG and detection time between GDM and non-GDM groups in late pregnancy
注:TC=总胆固醇,TG=三酰甘油,HDL-C=高密度脂蛋白胆固醇,LDL-C=低高度脂蛋白胆固醇,FBG=空腹血糖
组别 例数 TC(mmol/L) TG(mmol/L) HDL-C(mmol/L) LDL-C(mmol/L) FBG(mmol/L) 检测孕周(周)GDM 组 3 834 5.79±1.04 2.91±1.06 1.90±0.41 3.38±0.95 4.90±0.47 31.15±2.01非 GDM 组 12 300 5.98±1.02 2.69±0.97 2.01±0.42 3.56±0.94 4.50±0.36 31.18±1.76 t值 10.105 -11.629 15.199 10.563 -48.890 0.821 P 值 <0.001 <0.001 <0.001 <0.001 <0.001 0.412
2.3 GM亚组、GN亚组、NM亚组、NN亚组孕晚期血脂指标、FBG比较 GM亚组411例,GN亚组3 423例,NM亚组898例,NN亚组11 402例。GM亚组、GN亚组、NM亚组、NN亚组孕晚期TC、TG、HDL-C、LDL-C、FBG比较,差异有统计学意义(P<0.05)。GN亚组孕晚期TG、FBG低于GM亚组,HDL-C高于GM亚组,差异有统计学意义(P<0.05);NM亚组孕晚期TC、HDL-C、LDL-C高于GM亚组,TG、FBG低于GM亚组,差异有统计学意义(P<0.05);NN亚组孕晚期TC、HDL-C、LDL-C高于GN亚组,TG、FBG低于GN亚组,差异有统计学意义(P<0.05);NN亚组孕晚期HDL-C高于NM亚组,TG、FBG低于NM亚组,差异有统计学意义(P<0.05),见表3。
表3 GM亚组、GN亚组、NM亚组、NN亚组孕晚期血脂指标、FBG比较(±s,mmol/L)Table 3 Comparison of mean levels of blood lipid indices and FBG in GM,GN,NM and NN subgroups in late pregnancy
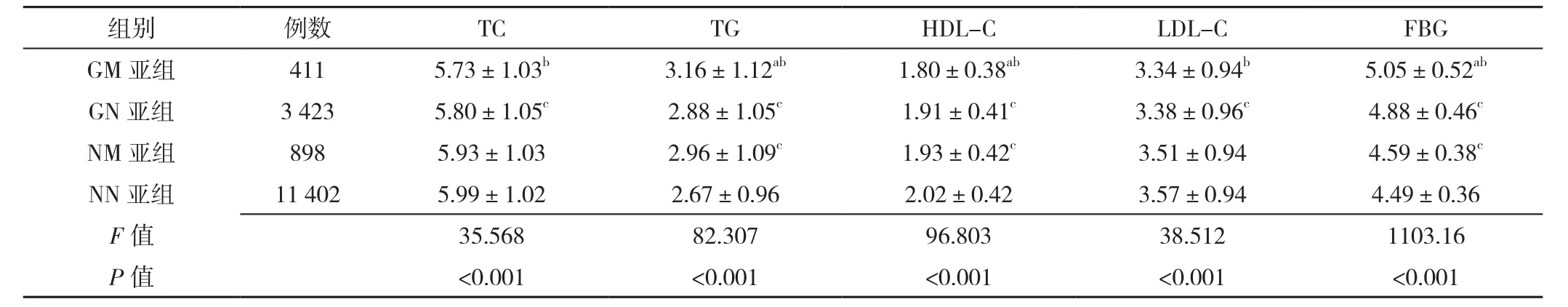
表3 GM亚组、GN亚组、NM亚组、NN亚组孕晚期血脂指标、FBG比较(±s,mmol/L)Table 3 Comparison of mean levels of blood lipid indices and FBG in GM,GN,NM and NN subgroups in late pregnancy
注:GM亚组为娩出巨大儿的GDM产妇,GN亚组为娩出非巨大儿的GDM产妇,NM亚组为娩出巨大儿的非GDM产妇,NN亚组为娩出非巨大儿的非GDM产妇;与GN亚组比较,aP<0.05;与NM亚组比较,bP<0.05;与NN亚组比较,cP<0.05
?
2.4 孕妇娩出巨大儿影响因素的多因素Logistic回归分析以孕妇是否娩出巨大儿为因变量,以GDM、分娩年龄、经产妇、文化程度、孕前BMI分类、孕次、产次、配偶年龄、孕期增重、分娩孕周及孕晚期血脂、血糖指标为自变量(赋值见表4)进行多因素Logistic回归分析,结果显示GDM、孕前BMI分类、孕期增重、分娩孕周、孕晚期TC、孕晚期TG、孕晚期LDL-C、孕晚期FBG是孕妇娩出巨大儿的影响因素(P<0.05),见表5。

表4 孕妇娩出巨大儿影响因素的多因素Logistic回归分析赋值表Table 4 Assignment for factors potentially associated with the delivery of a baby with macrosomia analyzed using multivariate Logistic regression

表5 孕妇娩出巨大儿影响因素的多因素Logistic回归分析Table 5 Multivariate Logistic regression analysis of factors potentially associated with the delivery of a baby with macrosomia
3 讨论
3.1 GDM孕妇在糖代谢异常的同时还多伴有脂代谢异常 正常孕妇孕期广泛存在胰岛素抵抗。孕期空腹和进食后胰岛素分泌量增加均较多,孕晚期24 h胰岛素平均含量较孕前增加1倍,胰岛素分泌第一相和第二相升高3.0~3.5倍[6]。孕期脂代谢活跃、母亲体内血脂升高是胎儿生长发育所需的一种生理性机制[7]。GDM孕妇的胰岛素抵抗可使体内胰升糖素水平升高,非酯化的脂肪酸进入肝脏的量增多,在肝糖原储备充足的情况下,TG、TC增多。因此,在GDM发生发展过程中,糖代谢紊乱会影响脂质代谢,并在生理性高血脂的基础上引起脂代谢紊乱[8]。本研究结果显示,GDM组孕晚期TG、FBG高于非GDM组,TC、HDL-C、LDL-C低于非GDM组,与SIVAN等[9]研究成果一致,分析其原因是GDM患者孕晚期游离脂肪酸(free fatty acid,FFA)水平出现了明显的上升,从而导致胰岛素敏感性降低,而胰岛素抵抗和脂代谢紊乱之间有着明显的内在联系,进一步加重了GDM患者脂代谢紊乱。
3.2 血糖和血脂两方面影响着新生儿体质量,以TG为主已有研究表明,巨大儿的发生与孕产次、孕周、分娩前体质量等多种因素有关[10-12]。本研究多因素Logistic回归分析结果显示,GDM、孕前BMI分类、孕期增重、分娩孕周、孕晚期TC、孕晚期TG、孕晚期LDL-C、孕晚期FBG是孕妇娩出巨大儿的影响因素,与陈培红等[13]研究结果一致。孕期脂代谢变化主要表现为TG、TC和载脂蛋白升高[6]。孕期母体会发生一系列生理变化,如随着妊娠周数的增加激素水平也会发生改变,孕妇营养需求也会随着孕期不同而不同,血脂也会在这些作用下发生改变[14]。在正常情况下,孕期也会经常出现血脂增高的现象,这和孕产妇体内雌性激素含量相关,除此之外还和孕期摄入的热量有很大联系,也是为胎儿生长做准备的正常生理反应。孕期母体吸收能力强,血脂水平也会相应增加[15]。孕晚期胎儿生长最迅速、胎体内储存营养素最多、是孕妇代谢和组织增长的最高峰[16]。相对于未孕女性来说,孕妇体内TG、TC和LDL-C的提升均非常明显,其中以TG增高最明显[17]。
本研究结果显示,孕晚期TG是孕妇娩出巨大儿的影响因素,TG升高会增加巨大儿的发生风险,其原因为:孕妇体内较高水平的TC、TG可以促进蛋白质的合成,减少脂肪分解,使脂肪和葡萄糖等营养物质在胎儿体内积累[18]。孕妇血脂水平主要以TG增加为主,而TG是机体储存能量的主要形式,也是生物膜的重要组成因子,还是合成胆汁酸、类固醇激素及维生素D等生理活性物质的前体。母体中的TG不能直接通过胎盘,但可以被胎盘中的脂蛋白脂酶水解成FFA而穿过胎盘,而TG水平越高,透过胎盘进入胎儿体内的FFA越多,FFA可促进胰岛素分泌和胰岛细胞增殖,降低胰岛素对葡萄糖的敏感性,导致胎儿胰岛素抵抗增强。
此外,孕前应重点进行孕期体质量管理。本研究结果显示,GDM组与非GDM组在分娩年龄、孕产次、孕前BMI等孕前因素间存在差异,这与相关学者的研究结果一致[19-23]。孕前BMI作为反映孕妇营养状况的重要指标,不仅是GDM的独立危险因素,也是影响新生儿体质量的重要因素。如果孕前即出现超重或肥胖,生活方式存在长期高热量摄入,则胰岛素抵抗和高胰岛素血症的发生率升高,继而引发糖代谢和脂代谢异常[11]。本研究中,GDM组孕期增重低于非GDM组,这可能与GDM孕妇进行临床干预、控制孕期体质量有关。
综上所述,GDM对孕妇孕晚期糖脂水平有较大影响,且是孕妇娩出巨大儿的危险因素,因此临床医师需要关注女性孕期全程的生活方式,密切监测不同时期糖脂水平,尤其是孕妇晚期TG、FBG等指标,从而有效预测巨大儿的发生,提前进行指导与干预,改善妊娠结局,保证母婴健康。
本研究不足之处:
本研究缺乏孕期胰岛素抵抗评价,在探讨血脂与妊娠期糖尿病(GDM)和巨大儿的因果关系方面存在一定欠缺,有待前瞻性研究进一步证实孕期血脂对母婴的影响。
作者贡献:杨洁进行文章的构思与设计、数据整理、统计学处理;赵立峥进行研究的实施与可行性分析;杨洁、赵立峥进行数据收集;杨洁、侯杉杉进行撰写论文;杨洁、王雨桐进行论文修订;侯杉杉进行文章整体质量控制及审校。
本文无利益冲突。
