循证护理对脑卒中患者神经功能恢复及肢体功能的影响
2021-07-08黄晓婷吴玉娥王敬琴
黄晓婷 吴玉娥 王敬琴
( 广东省东莞市厚街医院神经内科 , 广东 东莞 523900 )
我国每年新发脑卒中患者约200万人,且其中绝大多数会因脑卒中致残而严重影响生活质量[1]。2016年AHA/ASA指南指出,所有脑卒中患者均应早期接受康复锻炼,且应延续至出院后的社区康复阶段[2]。但大多数共识或文献中对于如何促进脑卒中患者神经功能恢复及肢体功能康复的方法有限。卒中康复是经循证医学证实能够有效降低患者致残率的手段之一[3]。随着康复医学的发展,一系列新的行之有效的卒中康复措施涌现出来。这必将为脑卒中的循证医学提供新的诊疗方法支持,但现阶段缺乏对脑卒中神经及运动功能改善的有效的循证护理相关研究。本研究旨在明确循证护理对脑卒中患者神经功能及肢体功能的改善价值,现结果报告如下。
临床资料
1 一般资料:选取本院2017年2月-2019年3月入住的脑卒中患者86例作为主要观察对象,采用随机数字表法将患者分为观察组43例、对照组43例,本研究经医院伦理委员会审议并通过,纳入样本对本研究知情同意并签定知情同意书,纳入标准:(1)经临床症状及影像学检查符合了中华医学会神经病学分会《中国急性缺血性脑卒中诊治指南2014》中缺血性脑卒中相关诊断标准[4];(2)年龄40-75岁;(3)格拉斯哥昏迷评分量表评分(Glasgow coma scale,GCS)≥13分;(4)NIHSS评分在5-20分;(5)发病2周-6个月。排除标准:(1)无自主意识或伴发精神障碍患者;(2)既往存在偏瘫及神经功能异常患者;观察组共纳入男30例、女13例,年龄44-75岁,平均年龄(60.25±2.76)岁,合并高血压15例、糖尿病20例、冠心病11例;发病至入院时间2周-3.5个月,平均发病(1.43±0.55)个月;对照组共纳入男28例、女15例,年龄43-75岁,平均年龄(60.58±2.85)岁,合并高血压16例、糖尿病21例、冠心病10例,发病至入院时间2周-3.4个月,平均发病(1.49±0.45)个月。2组患者比较性别、年龄等一般资料无显著性差异(P>0.05),存在可比性。
2 护理方法:2组患者均经神经内科常规治疗,即抗血小板凝、营养神经、改善脑代谢等常规药物治疗,患者既往存在他汀类服药史者,继续服用他汀类药物,并给予依达拉奉、胞二磷胆碱、脑活素治疗等。对照组采用神经内科常规护理,即入院后开展卒中相关健康教育,指导患者开展康复锻炼,如翻身、肢体摆放等常规护理措施。即根据病情程度采用床上或床边活动,坐位活动,站立活动,步行、肌力、肌张力、言语功能、吞咽障碍等康复训练。并结合日常生活活动进行上肢和下肢实用功能的强化训练。包括:抗痉挛肢位、关节活动度训练、痉挛肌肉缓慢牵伸、夹板疗法等方法。观察组采用循证护理,具体方法如下:(1)构建循证护理小组。由科室护士长组织神经内科护理人员进行循证护理知识内容的学习,并由护士长及经公众推举的2名护士骨干任副组长,其它护理人员为组员,护理人员在掌握缺血性脑卒中的专业知识的前提下,对患者既往史、经济状况、生活习惯及用药史进行详细调查,同时通过本专科医生及相关权威文献检索,提出循证问题:①如何有效防止脑卒中患者神经功能损伤;②如何改善脑卒中患者神经功能;③如何防范脑卒中患者肢体功能缺损;④如何有效促进脑卒中患者肢体功能康复。结合本研究神经内科实际情况制定循证护理方案。(2)循证护理实践。①脑卒中患者神经功能损伤防控及改善措施:认知行为训练干预。评估患者认知功能缺损领域,施行个性化认知训练,在计算机认知训练系统下进行,进行注意力训练、记忆训练、失用症训练、思维康复训练,计算力训练,结合运动想象疗法、减重步行训练等运动功能锻炼方法,督促患者自主施行多种神经及运动康复训练,促进自身脑神经恢复。强化患者运动训练的有效性,每周1次,每次30分钟,直至出院。出院前要求患者制定家庭训练计划,并逐渐将运动方式逐渐过渡至家庭劳动、园艺、购物等日常生活方面。温针灸疗法。共取18个患侧穴位,即头部取百会、风池、头维3个穴位;上肢取肩髃、肩髎、曲池、手三里、外关、合谷6个穴位;下肢取环跳、委中、阳陵泉、血海、足三里、三阴交、悬钟、昆仑、行间9个穴位;常规消毒后皮肤后,取0.30 mm×40 mm毫针行针灸治疗,捻转提插泻法行针1分钟,得气后予以温针灸治疗。取长2 cm的艾条置于针柄上端,点燃艾条,燃尽1段为1壮,每穴灸2 壮。1次/d,5次/w,共治疗4周。②脑卒中患者运动功能缺损防控及保护措施:镜像视觉反馈疗法。于患者午餐结束后半小时进行,嘱患者双上肢置于桌上,在双上肢中间放置50cm×50cm镜子1面,嘱患者患侧上肢尽量活动,同时将注意力集中在镜中的上肢。可给予患者目标物体辅助运动,如球、手帕等,依据患者肢体恢复情况,逐渐从一维过渡至三维,每次运动持续30分钟,2次/d,持续12周。运动想象疗法。于镜像视觉反馈疗法结束后进行,帮助患者躺在床上,全身放松。然后,指导患者进行间断的运动想象,具体包括下肢、足背的屈伸运动,床上抬腿、足踝运动、单双腿桥式运动、坐下起立迈步、床到轮椅的主动转移、室内外步行、上下楼梯、上下坡行走、入厕和入浴等日常生活相关的运动。想象内容着重于改善患者下肢髋膝关节、踝关节运动功能及与下肢相关日常活动。之后帮助患者将注意力返回到周围的现实环境,安静聆听周围声音,然后倒数10秒再睁开双目,结束运动想象疗法。减重步行训练。在运动想象疗法结束后进行,采用减重训练系统,帮助患者找出能够促进胸部及大腿联合悬吊系统方案种最舒适的位置。减重训练系统所承担的重量是患者体质量的10%-45%,开始减重训练自减轻体质量的30%逐渐过渡到20%,在减重训练过程中配合跑步机上步行,速度设定在0.1-0.4m/s,逐渐增加步行速度,速度设定依据患者的步行能力,护士及治疗师帮助患者控制骨盆,转移患者重心,保持躯干直立,引导患者屈髋屈膝及足背伸,同时控制膝关节。每次20分钟,1次/d,治疗持续4周?
3 观察指标:(1)患者神经功能。于患者治疗前及治疗后6个月复查时,采用美国国立卫生研究院卒中量表(National Institutes of Health Stroke scale,NIHSS),设计意识、凝视、视野、面瘫、上肢运动、下肢运动、共济失调、感觉、语言、构音障碍、忽视症、云端运动功能12个方面,评分0-42分,评分越高患者神经功能缺损越严重[5]。(2)脑CT灌注成像。于患者治疗前及治疗后6个月采用16排螺旋CT进行测定,观察治疗前后局部脑血流量(Regional cerebral blood flow,RCBF)、局部脑血容积(Regional cerebral blood volume,RCBV)、平均通过时间(mean transit time,MTT)变化情况。(3)患者肢体功能。①采用Fegl-Mevyer运动功能评分(Fegl-Meveyer motion assessment,FMA)评价运动功能改善情况: 少于50 分为严重运动功能障碍;50 - 84 分为明显运动功能障碍,85 - 95 分为中度运动功能障碍,96 - 99 分为轻度,评分越高运动功能障碍越好[6]。②功能独立性测定(functional independent measurement,FIM)中运动功能部分的转移和行走,包括床、椅和轮椅间转移,入厕,入浴,步行/轮椅,上下楼梯 5 个项目,每个项目共分 1 -7 分,7级计分标准,总分 35 分[7]。(4)患者步态水平。威斯康星步态量表(Wisconsin gait scale,WGS)对脑卒中患者恢复期步态进行评估,主要涵盖下肢步行周期中的站立相、足趾离地、迈步相及足跟着地4个时期的动作表现,共计14项,总分14-45分,分数越高患者不同异常程度越重[8]。

5 结果
5.1 2组患者神经功能比较:2组患者治疗前比较NIHSS评分无显著性差异(P>0.05);观察组患者治疗后6个月NIHSS评分显著低于对照组同期及本组治疗前(P<0.05),见表1。
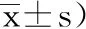
表1 2组患者NIHSS评分比较(分,
5.2 2组患者治疗前后脑CT灌注成像指标对比:2组患者治疗前比较RCBF、RCBV、MTT间无显著性差异(P>0.05);观察组患者治疗后6个月RCBF、RCBV均显著高于对照组同期及本组治疗前(P<0.05);观察组患者治疗后6个月MTT显著低于对照组同期及本组治疗前(P<0.05),见表2。

表2 2组患者治疗前后脑CT灌注成像指标对比
5.3 2组患者肢体功能比较:2组患者治疗前FMA评分、FIM评分比较均无显著性差异(P>0.05);观察组患者治疗后6个月FMA评分、FIM评分均显著高于对照组同期及本组治疗前(P<0.05),见表3。
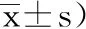
表3 2组患者FMA评分及FIM评分比较(分,
5.4 2组患者步态功能对比:2组患者治疗前WGS评分比较无显著性差异(P>0.05);观察组患者治疗后6个月WGS评分显著高于对照组同期及本组治疗前(P<0.05),见表4。
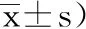
表4 2组患者WGS评分比较(分,
讨 论
脑卒中主要以缺血性脑卒中为主,患者急性期过后容易出现肢体运动功能障碍,残余偏瘫、认知功能等方面症状,严重影响患者家庭生活,对其生活质量及家庭负担产生严重不良影响[9]。现阶段,对于脑卒中急性期患者的诊疗,其诊疗路径相对一致及已经颁布了临床共识[10],但对于处于恢复期的患者的诊疗措施,尤其是对于神经功能及肢体运动功能的研究相对较少。研究统计,首次卒中患者1年内痉挛的发生率约为40%,其中4%属于失能性痉挛,造成其运动及生活质量严重下降[11]。而常规神经内科护理多以强制运动、抗痉挛肢位、关节活动度训练、痉挛肌肉缓慢牵伸、夹板疗法等方法过于繁琐且患者的依从性差[12],致使脑卒中患者恢复期的神经功能及肢体康复效果并不理想。
循证护理在常规护理基础上,通过对本院专家及相关文献的阅读,确定对脑卒中患者行之有效的促进神经功能修复及肢体运动功能改善的方法。NIHSS评分是脑卒中患者常用的神经功能缺损的评价指标[13],同时对脑卒中患者不同时期的脑CT血流监测指标的观察能够反映出脑部组织血流灌注状态[14],而本研究结果中,观察组患者治疗后6个月NIHSS评分显著降低,且降低幅度更大,标志着,循证护理能够有效促进脑卒中患者神经功能修复。而且,观察组患者治疗后RCBF、RCBV水平更高,代表着,循证护理能够有效改善脑卒中患者的脑组织血流量,而观察组患者MTT更低,证实,循证护理能够减少脑卒中患者的血液粘稠度,有助于患者神经功能恢复。究其原因,基于认知行为干预能够有效改善脑卒中患者对康复训练的依从性及认知和日常生活能力,且降低患者卒中后抑郁风险[15]。减少卒中后抑郁,有助于降低患者神经功能损伤程度[16]。结合温针灸疗法改善脑部组织循环,进一步促进脑神经康复[17]。同时,对患者肢体功能观察可见,观察组患者治疗后FMA评分、FIM评分得以显著提升;FMA评分是脑卒中患者运动功能的主要评价指标,能够对上肢、下肢的肢体运动功能有效反馈,结合FIM评分对患者日常生活能力的有效评估[18]。能够确定患者的肢体运动功能的改善情况。循证护理在常规护理基础上增加镜像视觉反馈疗法、运动想象疗法、减重步行训练,三者分别对患者的上肢、下肢及步行功能进行功能锻炼,相互协同,而且简单方便,适用于脑卒中恢复期患者的肢体功能康复。研究证实,动作观察疗法能够有效促进脑卒中患者上肢功能改善[19],而镜像视觉反馈疗法与动作观察疗法有异曲同工之处。而本研究中的观察组患者采用温针灸结合多种康复训练措施,达到改善脑卒中患者肢体运动功能的效果,这一结果与周益凡的研究结果相似[20],同时,观察组患者治疗后6个月WGS评分显著高于对照组同期(P<0.05),这一结果进一步证实,循证护理用于改善脑卒中患者肢体功能的有效性。但由于本研究样本量较少,难免存在一定的数据偏倚,而且对于脑卒中患者的神经功能及肢体功能多以宏观指标观察,缺乏有效的微观数据支持,未来随着血清学指标的进一步发展,对于脑卒中患者神经及运动功能的护理应结合血清学指标变化情况加以观察。
综上所述,循证护理能够有效促进脑卒中患者神经功能恢复及改善患者上下肢肢体功能,促进患者步态平衡,改善患者日常生活能力,值得临床推广。
