经前外侧入路微创小切口全髋关节置换术治疗股骨颈骨折患者的效果
2021-07-07代振动袁宏伟
代振动,袁宏伟
(中国人民解放军联勤保障部队第九九〇医院 骨创外科,河南 驻马店 463000)
股骨颈骨折为临床常见骨折类型,发病率占全身骨折的3.6%左右,占髋部骨折的48%~54%[1]。目前,髋关节置换术广泛应用于股骨颈骨折治疗中,具有术后恢复快、并发症少、几乎无需二次手术等优势,尤其是微创小切口全髋关节置换术的应用,能进一步减轻手术创伤,有效改善患者髋关节功能[2]。关于微创小切口全髋关节置换术的入路方式,最常用的是经前外侧入路和经后外侧入路,但临床关于入路方式的选择尚未达成统一意见[3-4]。本研究选取2018年8月至2020年1月中国人民解放军联勤保障部队第九九〇医院收治的94例股骨颈骨折患者作为研究对象,研究经前外侧入路微创小切口全髋关节置换术治疗股骨颈骨折患者的效果,为临床合理选择入路方式提供参考。
1 资料与方法
1.1 一般资料选取2018年8月至2020年1月中国人民解放军联勤保障部队第九九〇医院收治的94例股骨颈骨折患者作为研究对象,采用随机数表法分为前外组与后外组,各47例。后外组女20例,男27例;年龄57~78岁,平均(65.34±4.18)岁;骨折移位GardenⅢ型26例,Ⅳ型21例;合并症:高血压10例,高血脂7例,冠心病8例。前外组女18例,男29例;年龄58~79岁,平均(66.15±4.07)岁;骨折移位GardenⅢ型24例,Ⅳ型23例;合并症:高血压12例,高血脂9例,冠心病6例。两组性别、年龄、骨折移位情况、合并症比较,差异无统计学意义(P>0.05),具有可比性。本研究经中国人民解放军联勤保障部队第九九〇医院医学伦理委员会审核批准。
1.2 选取标准(1)纳入标准:①经X线或CT检查确诊为股骨颈骨折;②骨折至手术时间≤7 d;③需全髋关节置换术,患者已签署手术同意书;④美国麻醉医师协会分级Ⅰ~Ⅱ级;⑤认知功能良好,无沟通交流障碍;⑥患者对本研究知情,已签署同意书。(2)排除标准:①近3个月内有严重感染性疾病史;②骨折前有肢体功能障碍;③恶性肿瘤;④膝骨关节炎、风湿性关节炎等疾病;⑤心脑肝肾等重要器官严重功能障碍;⑥血液系统疾病;⑦自身免疫性疾病;⑧糖尿病、低血糖症等代谢性疾病;⑨严重营养不良。
1.3 治疗方法
1.3.1后外组 接受经后外侧入路微创小切口全髋关节置换术,仰卧,全麻,于大转子前缘下侧2~3 cm处起,做沿臀大肌纤维方向延伸至近后端上方的弧形切口(6~10 cm),常规切开各层组织,充分显露关节囊部分,“丁”字形切开关节囊,将髋关节脱位,充分显露股骨头,于小转子上侧1~2 cm处,由内向外将股骨颈切断,完成后将股骨头取出。将术前预备好的合适股骨头和股骨柄假体植入、复位,检查关节活动度及稳定性,确定无异常后清理术区,放置引流管,逐层缝合切口,包扎。
1.3.2前外组 接受经前外侧入路微创小切口全髋关节置换术,仰卧,全麻,于大转子前缘下侧2~3 cm处起,做向后延伸至近端后下方的弧形切口(6~9 cm),常规切开各层组织,拉开臀大肌和阔筋膜,充分显露大转子,急性分离,充分显露关节囊,“丁”字形切开关节囊,向下分离至暴露股骨颈,于小转子上侧1~2 cm处,由内向外将股骨颈切断,完成后将股骨头取出。采用股骨拉钩抬起股骨近端,后续操作同后外组。两组手术均由同一组医生完成,术后常规行抗感染干预、髋关节功能康复训练。
1.4 观察指标(1)手术情况(手术时间、术中出血量)和术后恢复情况(术后引流时间、下床活动时间、住院时间)。(2)术前、术后3个月疼痛程度。采用主诉疼痛分级法(verbal rating scale,VRS)、视觉模拟评分法(visual analogue scale,VAS)评估,VRS分值0~4分,0为患者主诉无疼痛,1分为轻度、间歇性疼痛,2分为中度持续性疼痛,3分为重度持续性头痛;VAS分值0~10分,0为无疼痛,10分为最剧烈疼痛,分值越高疼痛越明显。(3)术前、术后6个月髋关节功能和日常生活能力。分别采用髋关节功能评分系统(Harris评分)、日常生活能力量表(activity of daily living,ADL)评估,Harris包括关节畸形、关节功能、疼痛、活动范围4个项目,分值0~100分,得分越高表示髋关节功能越好;ADL由躯体生活自理量表、工具性日常生活能力量表两部分组成,共14个条目,每个条目0~4分,总分0~56分,总分低于14分为完全正常,分值越低日常生活能力越好。
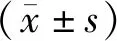
2 结果
2.1 围手术期指标前外组术中出血量少于后外组,手术、术后引流、下床活动及住院等时间均短于后外组,差异有统计学意义(P<0.05)。见表1。

表1 两组患者围手术期指标比较
2.2 疼痛程度术后3个月,两组VRS、VAS评分均降低,且前外组低于后外组,差异有统计学意义(P<0.05)。见表2。

表2 两组疼痛程度比较分)
2.3 Harris及ADL评分术后6个月,两组Harris评分均升高,且前外组高于后外组,两组ADL评分均降低,且前外组低于后外组,差异有统计学意义(P<0.05)。见表3。

表3 两组患者Harris及ADL评分比较分)
3 讨论
股骨颈骨折多见于老年群体,主要由意外跌倒等低能量损伤引起,股骨颈骨折后易发生骨不连、骨折不愈合、股骨头坏死等并发症,严重影响患者髋关节功能及日常生活[5]。
全髋关节置换为临床治疗老年股骨颈骨折的较理想方法,近年来随着医疗技术水平的提高,全髋关节置换术也逐渐趋于微创化,已逐渐代替传统的手术方法,成为全髋关节置换术的首选术式。但关于微创小切口全髋关节置换术的入路选择尚存在一定争议。张吉红等[6]研究指出,前外侧入路微创小切口全髋关节置换术能有效减少手术创伤,减轻术后疼痛,有助于改善患者预后,较后外侧入路手术应用价值更高。王晓桐等[7]认为,经后外侧入路微创小切口全髋关节置换术的临床效果较为显著,安全性更高,能进一步改善患者术后髋关节功能。本研究显示,采用经前外侧入路微创小切口全髋关节置换术治疗股骨颈骨折的术中出血量少于经后外侧入路,且经前外侧入路手术的手术时间更短,术后引流、下床活动及住院等时间均短于经后外侧入路,这与张吉红等[6]、李雪峰[8]研究结果一致。这提示经前外侧入路对股骨颈骨折患者行微创小切口全髋关节置换术的创伤性更小,手术时间更短,术后恢复更快。股骨颈有前倾角,前脱位更方便,相较于后外侧入路,前外侧入路可缩小手术切口,更好地保护髋关节结构,且对血管、神经、肌肉造成的损伤也相对较小,从而能有效减小术中损伤,促进术后恢复。本研究结果还显示,经前外侧入路手术的术后3个月VRS、VAS评分更低,这与其能有效减少对神经、肌肉损伤有关,且经前外侧入路手术能进一步提高患者术后6个月Harris评分,降低ADL评分,表明经前外侧入路手术在改善患者预后方面具有明显优势。需要注意的是,经前外侧入路手术的截颈术野不如经后外侧入路手术,因此,要求医生具备较丰富的手术经验和技能。
综上,经前外侧入路对股骨颈骨折患者行微创小切口全髋关节置换术,能有效降低手术创伤,缩短手术时间,且能有效缩短术后康复时间,进一步提高患者髋关节功能,提高日常生活能力,对促进患者回归正常生活具有重要意义,临床应用价值更高。
