普瑞巴林治疗带状疱疹后神经痛的临床研究
2021-07-05陈志龙李志伟李水娇
陈志龙 李志伟 李水娇
【摘要】 目的:观察普瑞巴林(PGB)治疗带状疱疹后神经痛(PHN)的临床效果。方法:选取2018年6月-2020年12月于本院治疗的60例PHN患者为研究对象,依据随机数字表法将其分为普瑞巴林组和对照组,各30例。对照组给予卡马西平口服治疗,普瑞巴林组给予PGB口服治疗。比较两组患者的临床疗效、不良反应发生情况、疼痛程度、睡眠质量和生活质量。结果:普瑞巴林组治疗总有效率为96.67%,明显高于对照组的80.00%,差异有统计学意义(P<0.05);治疗1、2、3、4周后,两组患者VAS、PSQI评分较治疗前均显著降低,且普瑞巴林组均明显低于对照组(P<0.05)。治疗4周后,两组患者SF-36各维度评分较治疗前均显著升高,且普瑞巴林组均明显高于对照组(P<0.05)。普瑞巴林组不良反应发生率为33.33%,对照组为36.67%,两组比较差异无统计学意义(P>0.05)。结论:PGB可有效缓解PHN患者疼痛程度,改善其睡眠质量和生活质量,临床疗效较好,具有一定的应用价值。
【关键词】 普瑞巴林 卡马西平 带状疱疹后神经痛
Clinical Study of Pregabalin in the Treatment of Postherpetic Neuralgia/CHEN Zhilong, LI Zhiwei, LI Shuijiao. //Medical Innovation of China, 2021, 18(14): 0-055
[Abstract] Objective: To observe the clinical effect of Pregabalin (PGB) in the treatment of postherpetic neuralgia (PHN). Method: A total of 60 PHN patients treated in our hospital from June 2018 to December 2020 were selected as the research objects. According to random number table method, they were divided into Pregabalin group and control group, 30 cases in each group. The control group was given Carbamazepine orally, the Pregabalin group was given PGB oral therapy. Clinical efficacy, adverse reactions, pain, sleep quality and life quality were compared between the two groups. Result: The total effective rate of Pregabalin group was 96.67%, which was significantly higher than 80.00% of control group, the difference was statistically significant (P<0.05). After 1, 2, 3 and 4 weeks of treatment, VAS and PSQI scores in two groups were significantly lower than those in before treatment, and those in Pregabalin group were significantly lower than those in control group (P<0.05). After 4 weeks of treatment, all dimensions of SF-36 scores in two groups were significantly higher than those before treatment, and those in Pregabalin group were significantly higher than those in control group (P<0.05). The total incidence of adverse reactions was 33.33% in the Pregabalin group and 36.67% in the control group, there was no statistical significance between the two groups (P>0.05). Conclusion: PGB can effectively relieve the pain degree of PHN patients, improve their sleep quality and quality of life, with good clinical efficacy, and has certain application value.
[Key words] Pregabalin Carbamazepine Postherpetic neuralgia
First-authors address: Luoding Peoples Hospital, Luoding 527200, China
doi:10.3969/j.issn.1674-4985.2021.14.013
帶状疱疹后神经痛(PHN)是一类神经病理性疼痛,带状疱疹患者痊愈后仍出现1个月以上持续性疼痛或3个月以上阵发性疼痛,疼痛主要特征为灼痛、深在性跳痛和刀割样痛,其发病原因可能与水痘-带状疱疹病毒(VZV)有关[1-2]。VZV是指儿童初次感染水痘后潜伏在其体内的病毒,恢复后大部分病毒会被清除,但仍有少量残留,成年后,若机体免疫功能受损,潜伏的VZV病毒则会被激活并大量复制,引起受累神经节炎症、坏死,产生神经痛[3]。据统计,PHN多发生于老年患者[4],由于疼痛程度重、持续时间长,严重影响患者生活质量和精神状态,需尽早治疗。迄今为止,已发现非甾体消炎药、局麻药、阿片类药物等可显著缓解疼痛,但上述药物副作用较多,不适于长期应用。现有研究发现,普瑞巴林(PGB)治疗带状疱疹后神经痛效果显著,PGB是一类新型抗惊厥药,可通过阻断电压依赖性钙通道,减少神经递质释放,抑制神经元兴奋性,镇痛、抗惊厥疗效好,具有较高的应用价值,但PGB治疗PHN的有效性和安全性尚未明确[5-6]。基于此,本研究以2018年6月-2020年12月于本院治疗的60例PHN患者为研究对象,进行PGB治疗PHN的临床观察,现报道如下。
1 资料与方法
1.1 一般资料 选取2018年6月-2020年12月于本院治疗的60例PHN患者为研究对象。(1)纳入标准:①均符合国际疼痛研究学会(ISAP)的PHN诊断标准;②视觉模拟评分(VAS)>5分,且病程≥4周;③入组前1个月未服用过其他镇痛药、阿片类药物、抗抑郁药、抗癫痫药等。(2)排除标准:①对本研究涉及药物过敏者;②合并恶性肿瘤、血液类疾病、全身系统性疾病、传染类疾病等影响研究结果者;③肝、肾功能异常者;④患有精神类疾病及存在交流障碍者。依据随机数字表法将其分为普瑞巴林組和对照组,各30例。所有受试者均知情同意且自愿签署知情同意书,研究经本院医学伦理委员会批准。
1.2 方法 所有患者治疗前均行血常规、尿常规、肝肾功能、心电图等常规检查,均进行营养神经治疗,口服维生素B1片(生产厂家:吉林省福尔泰药业有限公司,批准文号:国药准字H22024791,规格:10 mg),20 mg/次,3次/d,肌注甲钴胺注射液[生产厂家:卫材(中国)药业有限公司,批准文号:国药准字J20130076,规格:1 mL︰0.5 mg]
0.5 mg,1次/d。对照组给予卡马西平(生产厂家:广州白云山花城药业有限公司,批准文号:国药准字H44020492,规格:0.1 g)口服治疗,治疗第1天服用剂量为100 mg,第2天增加剂量至200 mg,100 mg/次,2次/d,第3天增加剂量至300 mg,100 mg/次,3次/d,并持续1周,1周后增加剂量至600 mg,200 mg/次,3次/d,持续3周。普瑞巴林组给予PGB(生产厂家:宁波科尔康美诺华药业有限公司,批准文号:国药准字H20203641,规格:75 mg)口服治疗,治疗第1天服用剂量为75 mg,第2天增加剂量至150 mg,75 mg/次,2次/d,持续服用4周。
1.3 观察指标及判定标准 (1)VAS评分,分别于治疗1、2、3、4周后由患者对疼痛程度进行自我评估,做一条长10 cm的直线,两端分别代表无痛和剧痛,由患者根据自身疼痛情况在直线上做出相应标记,标记距无痛端的距离则为VAS评分[7]。(2)睡眠质量,分别于治疗1、2、3、4周后采用匹兹堡睡眠质量指数(PSQI)进行评估,该量表共包括7个维度,总分21分,得分越高则表明患者睡眠质量越差[8]。(3)生活质量,分别于治疗前和治疗4周后采用生活质量量表(SF-36)进行评估,该量表共包括生理健康、心理健康两个维度,躯体功能、躯体角色、肌体疼痛、活力、总体健康、社会功能、情绪角色、心理卫生8个条目,得分越高则表明患者生活质量越高[9]。(4)临床疗效,治愈:VAS评分减少>75%,显效:VAS评分减少51%~75%,有效:VAS评分减少25%~50%,无效:VAS评分减少<25%。总有效=治愈+显效+有效。(5)不良反应发生情况,记录治疗期间两组患者出现的药物不良反应,包括恶心呕吐、水肿、嗜睡、头晕等。
1.4 统计学处理 采用SPSS 19.0软件对所得数据进行统计分析,计量资料用(x±s)表示,组间比较采用t检验,组内比较采用配对t检验;计数资料以率(%)表示,比较采用字2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者一般资料比较 普瑞巴林组男17例,女13例;年龄33~78岁,平均(68.79±4.61)岁;病程1~11个月,平均(3.28±0.46)个月;文化程度:小学6例,初、高中19例,大专、本科及以上5例。对照组男16例,女14例;年龄31~78岁,平均(68.47±4.22)岁;病程1~12个月,平均(3.34±0.39)个月;文化程度:小学6例,初、高中18例,大专、本科及以上6例。两组患者的一般资料比较,差异均无统计学意义(P>0.05),具有可比性。
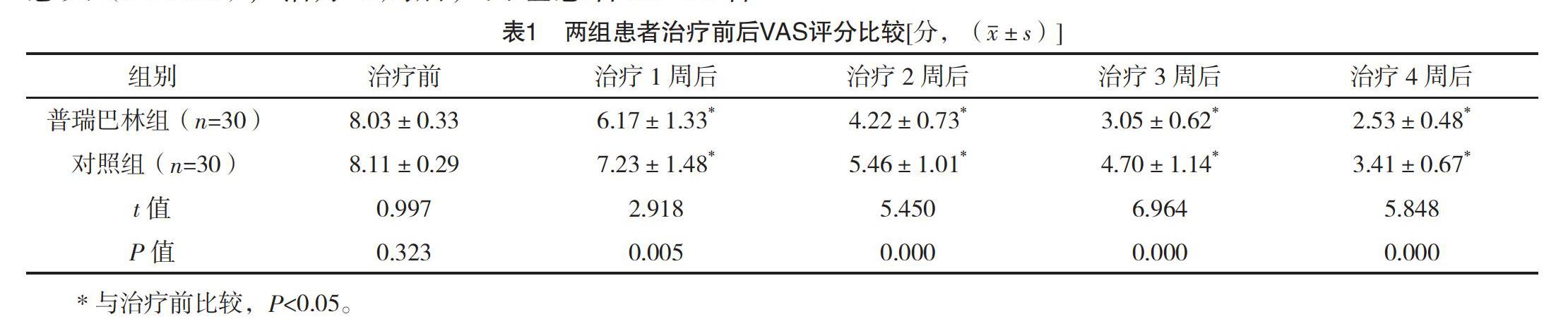
2.2 两组患者治疗前后VAS评分比较 治疗前,两组患者VAS评分比较,差异无统计学意义(P>0.05);治疗1、2、3、4周后,两组患者VAS评分均较治疗前显著降低,且普瑞巴林组均明显低于对照组(P<0.05)。见表1。
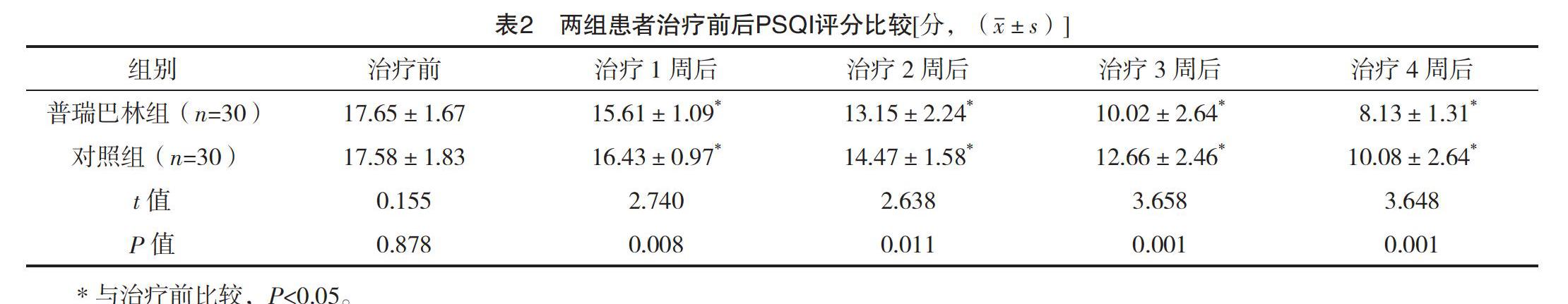
2.3 两组患者治疗前后PSQI评分比较 治疗前,两组患者PSQI评分比较,差异无统计学意义(P>0.05);治疗1、2、3、4周后,两组患者PSQI评分较治疗前均显著降低,且普瑞巴林组均明显低于对照组(P<0.05)。见表2。
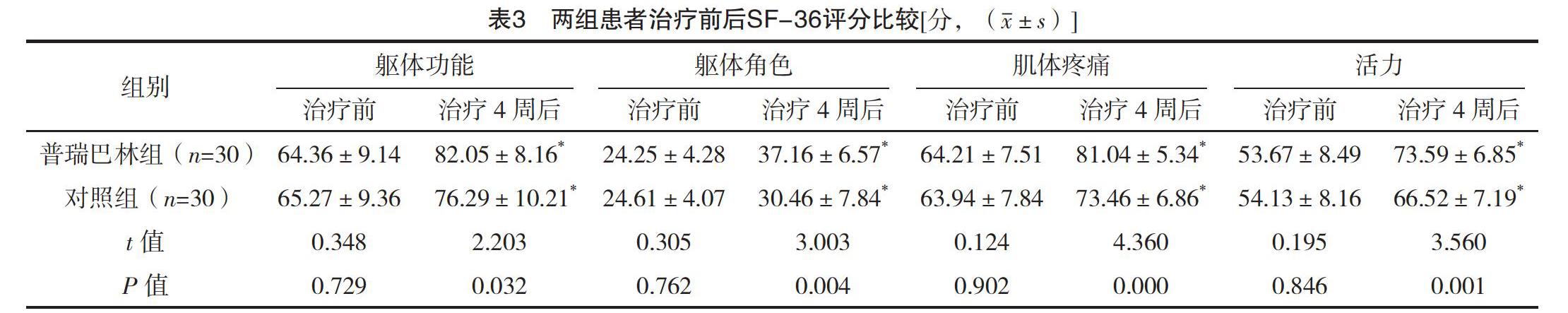
2.4 两组患者治疗前后SF-36评分比较 治疗前,两组患者SF-36各维度评分比较,差异均无统计学意义(P>0.05);治疗4周后,两组患者SF-36各维度评分较治疗前均显著升高,且普瑞巴林组均明显高于对照组(P<0.05)。见表3。
2.5 两组的临床疗效比较 普瑞巴林组治疗总有效率为96.67%,明显高于对照组的80.00%,差异有统计学意义(字2=4.043,P=0.044),见表4。
2.6 两组不良反应发生情况比较 普瑞巴林组不良反应发生率为33.33%,对照组为36.67%,两组比较差异无统计学意义(字2=0.073,P=0.787),见表5。
3 讨论
PHN患者病程一般为1~3年,据相关统计,PHN的发病率与年龄成正比,且年龄相对较大的患者病程更长。目前,PHN的发病机制尚未明确,PHN究竟是急性带状疱疹的延续还是归属为另一种类型的疼痛尚存在争议,多数学者倾向于后者,原因在于PHN患者是由VZV病毒引起的神经系统损伤,神经节内还存在慢性炎性细胞浸润现象[10-11]。PHN临床主要表现为自发性闪电样、刀割样疼痛、针刺样疼痛伴随持续性烧灼痛,除开疼痛外,大部分PHN患者还会出现瘙痒、蚁行感、抽动感等异常感觉,严重影响患者睡眠质量,睡眠不足易产生忧郁、焦虑等负面情绪,加之受长期疼痛折磨,患者长期处于高度紧张状态,严重影响患者精神状态和生活质量,对患者日常生活、行动造成严重不便,需及时采取治疗措施[12-13]。
近年来,PHN的治疗理念有了新的发展,治疗以调节神经功能、修复损伤神经及疼痛康复治疗为主,临床主要使用非甾体抗炎药、促神经损伤修复药物、抗抑郁药、抗癫痫药、麻醉镇痛药等进行治疗,上述药物治疗均有其各自的优点和局限性[14]。非甾体抗炎药辅助治疗早期PHN患者效果较好,但易诱发消化道不良反应,老年患者服用该药物时应注重保护胃肠功能,避免消化道出血;促神经损伤修复药物对维持机体正常生理功能和促进神经系统恢复正常功能具有重要作用,临床常用的神经损伤修复辅助药物,主要通过营养神经、镇痛、调节免疫反应来缓解疼痛[15-16];抗抑郁药可有效缓解PHN患者疼痛症状,但作用时间相对较短,需逐渐加大药量;抗癫痫药对缓解患者疼痛也有一定的作用,但应密切监视患者肝肾功能和白细胞计数[17]。上述药物均有较好的临床效果,但副作用多,长期使用会对患者机体造成损伤,因而,急需找寻出一类疗效好、安全性相对较高的治疗方法。
本研究将纳入的60例PHN患者作为研究对象,分别使用卡马西平和PGB进行治疗,并进行观察比较。卡马西平为抗癫痫药,具有膜稳定作用,可降低细胞兴奋性,通过减低中枢神经的突触传递发挥其止痛作用;此外,卡马西平的代谢产物还可抗惊厥、抗神经痛;卡马西平在人体内吸收较为缓慢但可完全吸收,而且食物的摄入不影响其吸收速率,但若长期大剂量服用该药,应定期行肝肾功能和血常规检查,若发生免疫功能异常应立即停止用药[18]。PGB是新研发的新型γ-氨基丁酸受体激动剂,主要用于抗惊厥和辅助治疗部分癫痫,近年来成功应用于治疗PHN。PGB可减少钙离子内流,从而减少谷氨酸盐、去甲肾上腺素和P物质等兴奋神经递质的释放,影响γ-氨基丁酸神经传递;此外,其可增加机体γ-氨基丁酸水平;PGB还有较好的脂溶性,可通过血脑屏障。PGB主要有肾脏代谢,绝大部分以原形经尿液排出体外,因而腎功能受损患者PGB清除率较低,长期服用PGB者会有轻到中度的药物依赖性,但较为短暂[19-21]。本研究中,普瑞巴林组治疗总有效率为96.67%,明显高于对照组的80.00%,差异有统计学意义(P<0.05);治疗1、2、3、4周后,两组患者VAS、PSQI评分较治疗前均显著降低,且普瑞巴林组均明显低于对照组(P<0.05)。治疗4周后,两组患者SF-36各维度评分较治疗前均显著升高,且普瑞巴林组均明显高于对照组(P<0.05)。表明PGB的治疗效果更佳,缓解患者疼痛作用显著,具有一定的优越性。
综上所述,PGB应用于PHN患者的临床治疗,可有效缓解其疼痛症状,改善患者睡眠质量和生活质量,临床疗效显著,但由于本研究观察时间短、样本量少,关于PGB治疗PHN的远期疗效和安全性还有待进一步研究。
参考文献
[1]李仕林,苏虹,常明则,等.老年患者带状疱疹后遗神经痛发生的影响因素分析[J].临床医学研究与实践,2019,4(17):116-118.
[2]段苡文,郭书萍.带状疱疹后遗神经痛研究进展[J].中华老年多器官疾病杂志,2019,18(7):552-556.
[3]谭雁夫,艾双春.带状疱疹后遗神经痛的发病机制研究进展[J/OL].世界最新医学信息文摘(连续型电子期刊),2020,20(53):77-78.
[4]杨二芳,姚菊峰,董怡,等.老年带状疱疹后遗神经痛的中西医护理研究进展[J].中西医结合护理(中英文),2018,4(2):91-94.
[5]曹阳,岳侃,张金鑫,等.超声引导下竖脊肌平面阻滞联合普瑞巴林对带状疱疹后神经痛的疗效分析[J].中华医学杂志,2019,99(37):2907-2911.
[6]王萍,曹一秋,陆捷洁.普瑞巴林治疗带状疱疹后神经痛临床效果观察[J].河北医科大学学报,2019,40(3):97-99.
[7]丁艺,谢菡,葛卫红.对比普瑞巴林和加巴喷丁治疗带状疱疹后遗神经痛疗效和安全性的Meta分析[J].药学与临床研究,2019,27(1):57-60.
[8]张巧巧,田雅,胡晓丁.普瑞巴林,神经阻滞联合治疗带状疱疹治疗后神经痛的临床疗效及安全性观察[J/OL].世界最新医学信息文摘(连续型电子期刊),2020,20(85):202-203.
[9]滕丽丽,孙东鹏,张利娥.普瑞巴林联合氨酚羟考酮对带状疱疹后遗神经痛患者疼痛症状、睡眠质量的影响及安全性分析[J].徐州医科大学学报,2018,38(12):787-790.
[10]胡柳生,王礼彬,胡琴琴,等.DSA引导背根神经节脉冲射频治疗颈段带状疱疹后神经痛的临床观察[J].中国医学创新,2019,16(28):134-137.
[11]赵姣妹,傅佳,张悦,等.急性期带状疱疹疼痛患者血清水痘-带状疱疹病毒DNA检测及其意义[J].山东医药,2018,58(23):87-89.
[12]孟丹,林维茹,刘国艳.带状疱疹后遗神经痛相关危险因素分析[J].中国麻风皮肤病杂志,2020,36(3):24-27.
[13]朱银银,槐洪波,朱彤,等.综合护理模式对老年中,重度带状疱疹后神经痛病人疼痛及抑郁焦虑的影响[J].实用老年医学,2020,34(3):106-108.
[14]李敏.椎旁神经阻滞联合皮内阻滞应用于老年带状疱疹后神经痛患者的效果及对安全性分析[J].医学理论与实践,2020,33(6):89-90.
[15]罗家胜,梁海莹,欧阳洪.普瑞巴林治疗带状疱疹后神经痛的临床疗效和安全性[J].深圳中西医结合杂志,2020,30(2):117-118.
[16]刘靖芷,史可梅,马文庭,等.CT引导下背根神经节连续射频和脉冲射频对胸背部带状疱疹后神经痛的回顾性分析[J].中华疼痛学杂志,2020,16(3):204-208.
[17]边东亮,兰海龙,常露,等.急性期带状疱疹患者神经痛的疼痛管理及其生活质量的研究现状[J/OL].世界最新医学信息文摘(连续型电子期刊),2019,19(80):146-147.
[18]周淼,李祥.带状疱疹后遗神经痛的药物治疗及预防研究进展[J].中国中西医结合皮肤性病学杂志,2020,19(5):489-493.
[19]王志旭,葛朝明,李瑾.高压氧综合治疗带状疱疹后遗神经痛的临床疗效及对脑源性神经营养因子表达的影响[J].中华航海医学与高气压医学杂志,2019,26(1):61-65.
[20]付兰,赵万润.普瑞巴林与加巴喷丁治疗带状疱疹后神经痛的疗效与安全性比较[J].皮肤病与性病,2019,41(1):14-17.
[21]刘大船,杨丽丽,吴玉鹏,等.脉冲射频联合普瑞巴林治疗带状疱疹后神经痛的疗效及对血清炎症因子和免疫水平的影响[J].中国现代医学杂志,2020,30(24):30-35.
(收稿日期:2021-03-25) (本文编辑:姬思雨)
