妊娠期肝内胆汁淤积症产妇产前总胆汁酸水平、胎儿头围与产后母婴结局的相关性研究
2021-07-05黄方张辉冯小月
黄方,张辉,冯小月
上海市松江区妇幼保健院妇产科,上海 201600
妊娠期肝内胆汁淤积症(intrahepatic cholestasis of pregnancy,ΙCP)是一种表现为妊娠中晚期皮肤瘙痒和血清胆汁酸升高的疾病。可引发早产、胎儿窒息等,其发生率为0.1%~2%[1-2]。一项瑞典的荟萃分析结果显示,当ΙCP孕妇血清总胆汁酸(total bile acid,TBA)浓度达到及超过40μmol/L时,更易产生自发性早产、胎粪污染羊水和胎儿窒息等并发症[3]。针对英国的队列研究显示,ΙCP患者宫内胎儿死亡与血清TBA浓度过高有关[4]。然而,没有任何研究足以评估ΙCP相关的胎儿死亡率是否高于某些TBA阈值,而临床指南在很大程度上依赖于专家共识来确定受影响妇女的最佳治疗方案[5-6]。临床医生经常建议在妊娠36~40周时从医源性分娩的管理入手,加强对此类产妇的管理,以降低胎儿死亡风险,尽管这种方法缺乏实质性依据。因此,需要进一步研究ΙCP与正常和异常母婴结局的关系,以期明确母婴结局的预测因素。对胎儿头围预测产后母婴结局尚未形成成熟的理论,虽然可见类似文献[7],但样本量较少且研究角度也不尽相同。本研究通过检测ΙCP孕妇产前TBA、胎儿头围,旨在探讨其在临床中对ΙCP孕妇母婴结局的预测价值。
1 资料与方法
1.1 一般资料 选择2018年1~12月在上海市松江区妇幼保健院妇产科正规产检并分娩的120例单胎ΙCP产妇作为观察组,主要接受熊去氧胆酸、丁二磺酸腺苷蛋氨酸等药物治疗;以同期120例正常单胎妊娠产妇作为对照组。有关孕产妇人口统计学(如孕产妇年龄、孕次、产次)、病史、生化参数(如谷丙转氨酶、谷草转氨酶、胆红素等)、妊娠结局(如出生体质量、分娩方式、Apgar评分、羊水污染)等资料从所有ΙCP产妇的医院记录中检索出来。所有妊娠并发严重的先天性畸形,包括染色体异常和/或多发性先天畸形,以及所有双胞胎妊娠都被排除在研究之外。两组孕妇的年龄、孕次、产次比较差异均无统计学意义(P>0.05),具有可比性,见表1。本研究获得上海市松江区妇幼保健院伦理委员会和机构审查委员会批准,所有产妇或家属签署知情同意书。
表1 两组孕妇的一般资料比较(±s)

表1 两组孕妇的一般资料比较(±s)
组别观察组对照组t值P值例数120 120年龄(岁)24.56±3.78 24.56±3.85 4.328 0.673孕次1.59±0.64 1.59±0.60 3.652 0.877产次1.16±0.48 1.16±0.35 5.124 0.892
1.2 方法
1.2.1 ΙCP诊断标准[8]孕妇产检时,孕前无肝脏、胆道等急慢性病史。妊娠中、晚期出现躯干、四肢皮肤瘙痒,瘙痒程度各有不同,夜间加重,严重者甚至引起失眠。瘙痒大多在分娩后1~2 d缓解,少数在2 d以上。少部分患者出现瘙痒后2~4周内出现黄疸,且黄疸程度较轻,并且在产后2周内逐渐消失。血清TBA升高,可伴谷丙转氨酶、谷草转氨酶轻至中度升高,诊断时测量TBA水平,平均每例患者测量2~3次,当TBA水平≥10 mmol/L时诊断为ΙCP。排除糖尿病、感染、皮肤疾病以及其他妊娠并发症患者。根据病情严重程度将120例ΙCP产妇分为轻度组(TBA水平为10~39μmol/L,68例)、重度组(TBA水平为40~99μmol/L,44例)、极重度组(TBA水平为≥100μmol/L,8例)。
1.2.2 ΙCP产妇产前及分娩时TBA检测 使用罗氏Cobas c501分析仪,使用酶循环法测定血清中TBA水平。目前在我国没有这方面的测量国标。本研究中使用整个妊娠期间的最高测量值和分娩前的值进行分析。
1.2.3 ΙCP产妇胎儿头围检测 孕妇平卧位进行常规超声检查胎儿头围指标,超声测量头围(HC),采用目前国内外通用的方法。超声探头横切胎头,显示胎头呈椭圆形环状强回声,清晰显示出脑中线及两侧对称的丘脑回声。冻结图像后用轨迹球沿颅骨环外缘直接描记。超声结果如图1所示。

图1 胎儿头围超声检测图像
1.2.4 母婴结局观察指标 母婴结局分析指标包括分娩方式、羊水胎粪污染、自发性和诱导性早产(定义为<37周的分娩)、产后出血(定义为>1 000 mL)、体质量小于胎龄(定义为出生体质量<10%标准体质量)、窒息[定义为Apgar评分低(5 min以后<7分)],以及围产期死亡(妊娠28周至分娩后7 d)。
1.3 统计学方法 本研究中数据全部采用SPSS20.0统计分析软件(美国ΙBM公司)处理;Microsoft excel用于生成图形、表格等。符合正态分布的计量资料以均数±标准差(±s)表示,组间比较采用单因素方差分析,组间两两比较采用LSD-t检验;不符合正态分布的计量资料采用中位数(四分位数间距)[M(P25,P75)]表示,多组间比较采用Kruskal-WallisH检验(有差异时以Nemenyi法进行两两比较)。采用Spearman秩检验分析母体和胎儿TBA水平间的相关性;采用Logistic回归分析不良母婴结局预测因素,以P<0.05为差异有统计学意义。
2 结果
2.1 ΙCP产妇产前人口基线资料 ΙCP不同严重程度产妇的孕龄、吸烟、ΙCP病史、肝胆病史、乳酸脱氢酶水平比较差异均无统计学意义(P>0.05),但在使用药物比例及TBA、天冬氨酸转氨酶、丙氨酸转氨酶、碱性磷酸酶、总胆红素水平方面比较差异均有统计学意义(P<0.05);其中极重度组和重度组产妇使用药物比例及TBA、天冬氨酸转氨酶、丙氨酸转氨酶、碱性磷酸酶、总胆红素水平明显高于轻度组产妇,而极重度组产妇又明显高于重度组,差异均有统计学意义(P<0.05),见表2。

表2 ICP产妇人口基线资料[M(P25,P75),例(%)]
2.2 观察组和对照组母婴结局比较 四组产妇在分娩孕龄、胎儿性别、Apgar评分、低体质量新生儿、窒息、中等护理、重症监护方面比较差异均无统计学意义(P>0.05),而在新生儿体质量、分娩诱因、分娩方式、早产、胎粪污染、产后出血、围产期死亡方面比较差异均有统计学意义(P<0.05)。其中,与对照组比较,极重度组产妇的新生儿体质量较轻,选择性剖腹产、早产、胎粪污染、产后出血、围产期死亡比例较高,差异均有统计学意义(P<0.05);极重度组产妇产后出血比例高于轻度组,极重度组产妇新生儿体质量低于重度组,早产、胎粪污染比例低于重度组和轻度组,差异均有统计学意义(P<0.05),见表3。
2.3 观察组和对照组产妇TBA水平、胎儿头围比较 四组产妇的脐带TBA水平比较差异无统计学意义(P>0.05);分娩时产妇TBA水平、胎儿头围比较差异具有统计学意义(P<0.05)。分娩时产妇TBA水平由高至低为极重度组、重度组、轻度组、对照组,胎儿头围由大到小为对照组、轻度组、重度组、极重度组,两两比较差异均具有统计学意义(P<0.05),见表4。

表3 不同严重程度ICP产妇与对照组产妇的母婴结局比较[M(P25,P75),例(%)]
表4 不同严重程度ICP产妇与对照组产妇的TBA水平、胎儿头围比较[M(P25,P75),±s]

表4 不同严重程度ICP产妇与对照组产妇的TBA水平、胎儿头围比较[M(P25,P75),±s]
注:与对照组比较,a P<0.05;与轻度组比较,b P<0.05;与重度组比较,c P<0.05。
指标分娩时TBA水平(μmol/L)产妇脐带胎儿头围(cm)轻度组(n=68)17.8(12.5,23.7)a 6.1(4.7,8.5)33.8±0.9a重度组(n=44)50.2(24.6,68.2)ab 9.2(5.7,15.3)32.4±1.1ab极重度组(n=8)100.4(22.3,141.8)abc 14.2(10.7,24.3)31.8±0.9abc对照组(n=120)9.5(6.2,13.6)2.4(1.1,4.9)35.2±2.6 H/F值7.114 0.415 7.269 P值0.001 0.237 0.002
2.4 母体和胎儿TBA水平间的相关性 Spearman秩相关性分析结果显示,最高测量的母体TBA和脐带TBA间、产妇分娩时TBA和脐带TBA间存在显著正相关(r=0.452、0.432,P均<0.05),见图2。
2.5 不良母婴结局的预测因素 以最高测量的TBA水平作为不良妊娠结局的连续预测因子。在调整母亲年龄、孕龄和新生儿体质量后,Logistic回归结果显示TBA是影响自发性早产、围产期死亡及胎粪污染的独立危险因素(P<0.05),见表5。
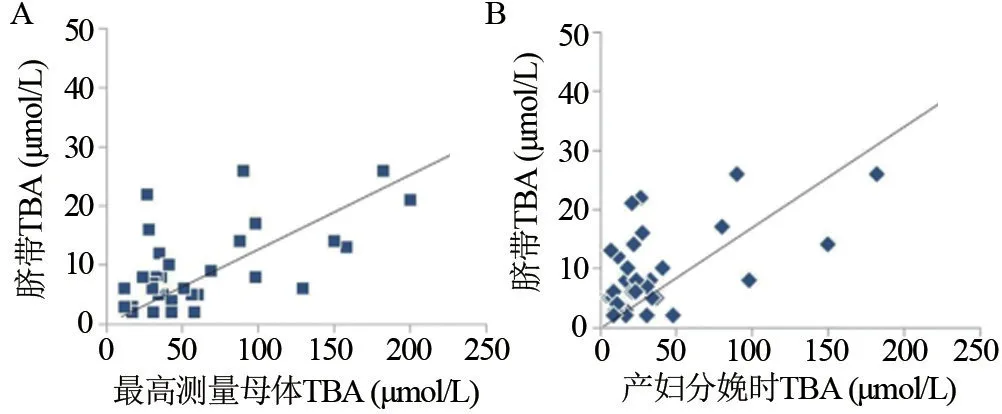
图2 母体和胎儿TBA水平之间的相关性

表5 不良母婴结局的预测因素分析
3 讨论
ΙCP对女性来说是一种相对无威胁的疾病,但与孕妇胎儿并发症有关。其与早产、羊水胎粪污染、胎儿窘迫和胎儿死亡的风险较高有关[9],但潜在机制尚不清楚。首先,对动物的研究表明,高TBA水平对导致心律失常的心肌细胞有不利影响[10-12]。如果高TBA水平可能使胎儿发生致命的心律失常,则可能解释死胎发生率增加。其次,已经显示TBA对胎盘绒毛膜静脉的血管收缩作用,可能解释了胎儿窘迫、窒息和死亡的发生[13]。最后,一些研究表明TBA可增加催产素受体的敏感性和其在人体子宫肌层的表达,可能澄清复杂的妊娠自发性早产机制[14-15]。ΙCP的诊断基于瘙痒与TBA水平升高的存在。尽管尚未确定胎儿预后不良的具体预测因素,但TBA水平较高(尤其是≥40 mmol/L)相关的胎儿并发症发生率较高[16]。已证实用熊去氧胆酸、丁二磺酸腺苷蛋氨酸进行母体治疗可显著缓解症状,降低血清TBA水平、延长妊娠时间。然而,尚未证实其可改善胎儿的结果[17-18]。研究表明,TBA水平升高可导致ΙCP产妇胎盘上调催产素分泌水平,进而导致滋养层蜕膜化,引发早产的发生。同时,有研究发现TBA可以刺激胎膜上皮,促进促肾上腺皮质激素释放激素释放,上调前列腺素分泌水平,提高子宫肌层对催产素的敏感性,引发早产[19]。胎儿状态、头围的异常通常伴随心肺等器官发育异常,是胎儿窒息发生的主要因素。高浓度的TBA通过脐带进入胎儿体内,胎儿缺乏有效的TBA清除机制,高水平的TBA导致胎儿排泄异常,引发羊水污染。另外,ΙCP产妇TBA持续高水平分泌会导致脐血供氧量降低,导致血流灌注,引发宫内窘迫。本研究的目的是调查TBA水平、胎儿头围与不良妊娠结局之间的关系。此外,还研究分娩时胎儿和母体TBA水平之间的关系。ΙCP产妇产前TBA水平与ΙCP程度有关,根据TBA水平划分为轻度、重度和极重度组。重度和极重度组产妇分娩时的平均孕龄较低。极重度组ΙCP胎儿出生体质量显著降低。随着ΙCP严重程度的增加,自发性早产更为常见。在极重度组病例中更常发现胎粪污染羊水。对照组胎儿头围显著高于观察组,极重度组产妇胎儿头围最小。与轻度和重度组产妇相比,极重度组分娩时母亲TBA水平也更高。最高测量的母体TBA和脐带TBA间、产妇分娩时TBA和脐带TBA间存在显著正相关,且以最高测量的TBA水平作为不良妊娠结果的连续预测因子,结果显示TBA是影响自发性早产、围产期死亡及胎粪污染的独立危险因素,提示产前TBA水平可能作为评估ΙCP产后母婴结局的临床指标。
综上所述,产前TBA水平、胎儿头围与ΙCP发生有关,有助于判断产妇疾病的严重程度,进而评估产后母婴结局。但临床影响产后母婴结局的因素较多,在今后需纳入更多的样本验证本研究结果的准确性。
