延迟断脐对妊娠期糖尿病新生儿脐动脉血气及黄疸的影响
2021-07-01邵海凌高诗楚应辛欣华莹
邵海凌,高诗楚,应辛欣,华莹
温州医科大学附属第二医院育英儿童医院 产科,浙江 温州 325027
立即断脐(early cord clamping,ECC)既往被认为能够减少产妇的产后出血量[1]。延迟断脐(delayed cord clamping,DCC)为新生儿出生后至少30 s后或等待脐带搏动消失后再行结扎脐带[2]。延迟断脐会延长生理性输血时间,但在一定程度上会增加新生儿黄疸的发生率及光疗率[3]。国外有研究发现延迟断脐会降低新生儿脐动脉血pH值,提示可能会增加新生儿窒息的风险[4-6]。妊娠期糖尿病是常见的妊娠合并症,其新生儿黄疸及窒息的风险较正常新生儿高[7-8]。目前国内外关于DCC对妊娠期糖尿病新生儿的影响鲜有报道。本研究探讨DCC对足月的妊娠期糖尿病新生儿脐动脉血气及黄疸的影响。
1 资料和方法
1.1 临床资料 选择2020年1月至8月间于温州医科大学附属第二医院育英儿童医院产科分娩的足月单胎妊娠期糖尿病孕妇及新生儿为研究人群,孕妇符合纳入条件,且征得产妇同意(签署知情同意书,经我院伦理委员会批准)。共161例孕妇入选试验,按随机对照原则分为立即断脐组(80例)及延迟断脐组(81例)。纳入标准:①年龄20~45岁;②无妊娠并发症及胎盘胎儿异常(包括妊娠期高血压疾病、妊娠期肝内胆汁淤积症、妊娠期急性脂肪肝、前置胎盘、胎盘早剥、胎儿畸形、胎儿宫内窘迫、死胎等),无宫内感染存在;③无妊娠合并其他内外科疾病(如中重度贫血、红细胞增多症、地中海贫血等)。排除标准:①新生儿窒息需要立即复苏或产妇出现产后出血、羊水栓塞等需要抢救的情况;②新生儿出生体质量<2 500 g,或>4 000 g;③新生儿畸形(如先天性肛门闭锁、先天性胆道闭锁等)影响胆红素代谢;④新生儿感染、新生儿肺炎、新生儿溶血病等影响胆红素代谢的疾病;⑤主动要求退出试验。
1.2 研究方法 按照随机分组结果实施对应的断脐措施。胎儿娩出后置于产妇下腹部(阴道分 娩)或两腿中间(剖宫产),予常规护理,同时助手开始计时,立即断脐组孕妇立即实施断脐,延迟断脐组孕妇于计时30 s后实施断脐。脐动脉血采集方法:用3把血管钳钳夹脐带,第1把血管钳于距离新生儿侧5 cm处,第2把血管钳于距离第1把血管钳5~10 cm处,第3把血管钳于距离胎盘侧10 cm处;于第1和第2把血管钳中间离断脐带,抽取第2和第3把血管钳中间的脐动脉血,15 min内行血气分析。记录新生儿1~5 min Apgar评分、体质量、身长,监测新生儿出生后1~4 d的经皮胆红素值。
1.3 统计学处理方法 运用SPSS26.0软件进行统计分析。正态分布的计量资料以表示,两组间比较采用独立样本t检验,非正态分布的计量资料以M(P25,P75)表示,2组间比较采用Mann-WhitneyU检验;计数资料用例数(%)表示,采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 2组孕妇及新生儿一般资料比较 立即断脐组最初入组80例,排除14例(抽脐动脉血失败4例、血气数据不全2例、巨大儿7例、新生儿ABO溶血1例),实际入组66例。延迟断脐组最初入组81例,排除15例(抽脐动脉血失败3例、血气数据不全3例、巨大儿6例、新生儿ABO溶血2例、新生儿窒息1例),实际入组66例。
2组产妇年龄、BMI、产次、产前血红蛋白比较,差异无统计学意义(P>0.05)。2组新生儿孕周、剖宫产率、出生体质量、身长、1~5 min Apgar评分比较,差异均无统计学意义(P>0.05),见表1。

表1 2组母亲及新生儿一般资料比较(每组n=66)
2.2 2组新生儿脐动脉血气分析结果 与立即断脐组相比,延迟断脐组新生儿脐动脉血碱剩余(base excess,BE)显著降低,乳酸浓度显著升高(P<0.05); 2组新生儿脐动脉血碳酸氢根离子(bicarbonate,HCO3-)、酸碱度(pondus hydrogenii,pH)、二氧化碳分压(partial pressure of carbon dioxide,PCO2)、氧分压(partial pressure of oxygen,PO2)、血红蛋白水平及红细胞压积差异无统计学意义(P>0.05)。见表2。
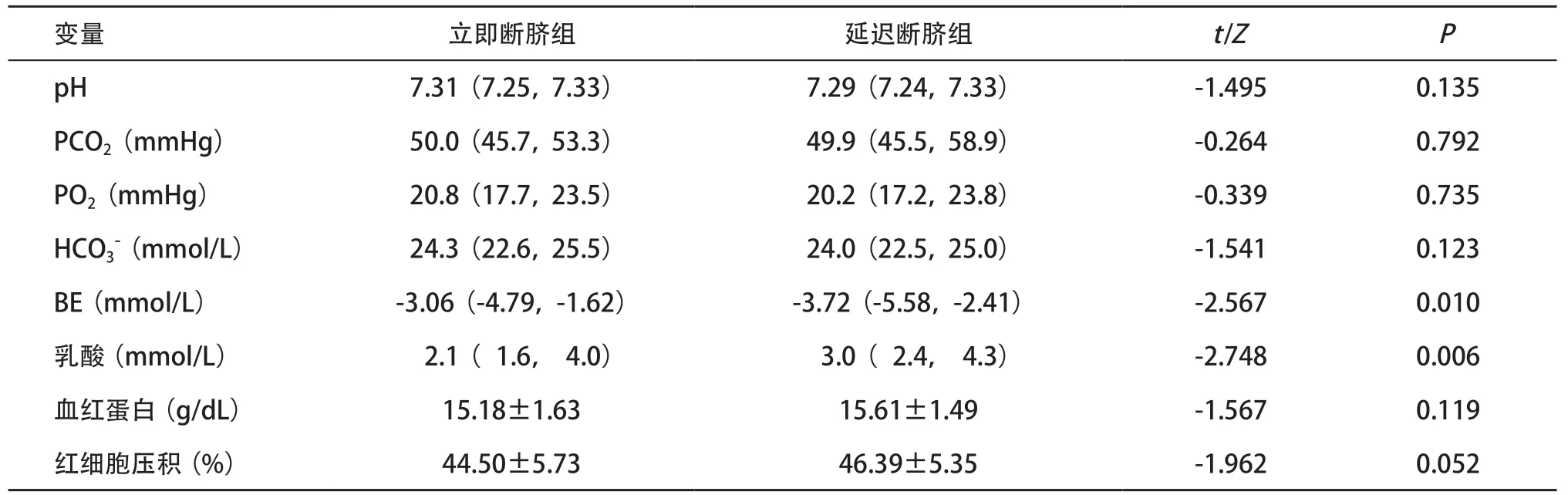
表2 2组新生儿脐动脉血气分析(每组n=66)
2.3 2组新生儿经皮胆红素值 2组新生儿出生后1~4 d经皮胆红素值的差异无统计学意义(P>0.05),但延迟断脐组新生儿经皮胆红素值较立即断脐组新生儿偏高,且差异随着新生儿日龄的增大而逐渐增大。此外,立即断脐组有4名新生儿出现高胆红素血症,延迟断脐组有13名新生儿出现高胆红素血症;延迟断脐组新生儿高胆红素血症发生率高于立即断脐组(P<0.05)。见表3。
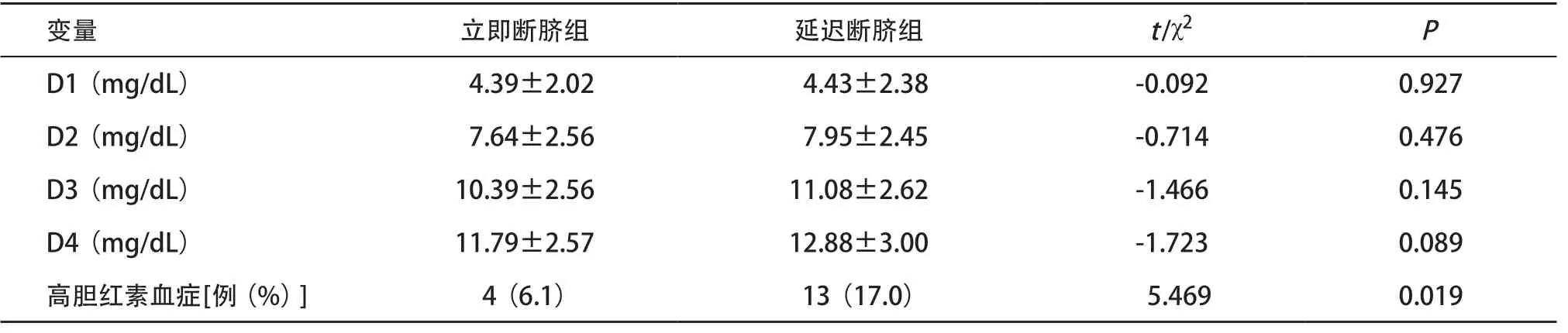
表3 新生儿出生后1~4 d经皮胆红素值及高胆红素血症发病率(每组n=66)
3 讨论
DCC为新生儿提供额外的血液,但是增加的血容量可能会导致新生儿胆红素值升高,并增加新生儿黄疸的发病率及光疗率[2,5]。我们的前期研究发现,对正常新生儿实施DCC不会增加出生后1~4 d的经皮胆红素值,但大于120 s的DCC有增加其光疗率的可能[9]。妊娠期糖尿病能够影响新生儿体内胰岛素、肾上腺素及去甲肾上腺素水平,导致胎儿体内的能量代谢异常,使得新生儿胆红素合成升高,增加新生儿黄疸的发病率[7,10-11]。因此,针对妊娠期糖尿病孕妇实行DCC,可能会进一步增加新生儿黄疸发生率。近期的一项研究提出,DCC会增加妊娠期糖尿病孕妇新生儿红细胞增多症的发生率[12],而红细胞增多症与新生儿高胆红素血症密切相关[8]。 本研究发现,在出生后1~4 d,延迟断脐组新生儿较立即断脐组新生儿的经皮胆红素值分别升高0.04、0.31、0.69和1.09 mg/dL。可见,随着日龄的增大,2组经皮胆红素值的差异逐渐增大。另外,延迟断脐组新生儿高胆红素血症的发生率明显升高(17.0%vs.6.1%)。因此,我们认为对妊娠期糖尿病孕妇的新生儿实施DCC,会增加其黄疸的风险,该项操作需要在完善的黄疸监测和治疗体系下进行。
新生儿出生后常结合Apgar评分及脐动脉血气分析,作为新生儿窒息的诊断依据[13]。有研究报道妊娠期糖尿病孕妇新生儿窒息的风险较正常孕妇升高[8],本研究发现两组新生儿的Apgar评分无差异,但脐动脉血气分析显示延迟断脐组新生儿脐动脉BE较立即断脐组显著降低,乳酸的含量显著升高,但其脐动脉血pH不变。因此,延迟断脐的妊娠期糖尿病孕妇的新生儿体内可能出现缺氧情况,酸性代谢产物开始逐渐堆积,但是新生儿尚能对其进行代偿,血pH值没有明显改变。与我们的研究结果一致,DE PACO等[14-15]进行的两项随机临床试验也发现,DCC并不会对足月健康新生儿脐动脉血pH值造成影响。三项前瞻性观察性研究发现[3-4,6],足月健康新生儿出生后45 s、90 s、3 min或者脐带停止搏动后的脐动脉血乳酸水平较出生时明显升高,BE浓度明显下降,血pH值也降低。脐动脉血pH值的差异考虑是由不同的采样方法引起的,三项观察性研究是对同一个体脐动脉重复抽血,而我们的研究和两项临床随机试验的脐血样本均来自不同个体。
DE PACO等[14]研究发现DCC时足月健康新生儿脐动脉血PO2升高,PCO2无明显变化,他们认为,这是由于在断脐前新生儿已经开始呼吸。但是,本研究中两组新生儿脐动脉血PO2无明显差异,考虑由于母亲患妊娠期糖尿病,胎儿高胰岛素血症导致肺表面活性物质合成改变,使得其出生后发生呼吸窘迫综合征的风险增加,另外糖尿病母亲所生的婴儿也会增加新生儿短暂性呼吸急促的风险[8],肺通气和肺换气功能异常,新生儿体内PO2下降,抵消了DCC带来的效应。
另外,大多数研究显示,DCC可以提高新生儿红细胞压积水平,减少贫血的发生率[16-17],但本研究发现两组新生儿血红蛋白和红细胞压积无明显差异,这可能是由于血样本来源于脐动脉,测定的是新生儿出生后即刻的血红蛋白和红细胞压积水平,额外的胎盘输血尚未发挥作用。
综上所述,本研究发现对足月的妊娠期糖尿病母亲娩出的新生儿实施DCC会使新生儿的酸碱状态向代谢性酸中毒方向发展,但新生儿尚能对其进行代谢,血气指标的变化没有实际临床意义。此外,DCC可能会增加新生儿高胆红素血症的发病率,因此,对足月妊娠期糖尿病母亲娩出的新生儿实施DCC,需要在完善的黄疸监测和治疗体系下完成。
