外周血涂片骨髓细胞形态及骨髓活检联合检测对骨髓增生异常综合征的诊断价值
2021-06-30朱晓华王建成窦立萍
朱晓华, 王建成, 程 彦, 窦立萍
2.中国人民解放军总医院海南分院检验科, 海南 三亚 572014)
骨髓增生异常综合征(MDS)属于一种克隆性疾病,髓系细胞的分化和发育的异常是MDS患者主要病理特点,血小板异常较少以及造血功能减弱等是其主要特征[1],其存在转化为急性髓系白血病的风险,但有研究指出不同亚型MDS患者急性髓系白血病转化率也不同,其中难治性贫血、环状铁粒幼细胞增多难治性贫血的白血病转化率约为5%~15%,难治性贫血伴原始细胞增多及难治性贫血伴原始细胞增多转化型的白血病转化率分别约为40%、60%[2]。目前临床对MDS治疗以缓解骨髓衰竭、急性髓系白血病转化等为主,早期诊断成为救治患者生命及预后改善的关键,由于MDS疾病的异质性,临床对于MDS尚无诊断的金标准[3],虽骨髓细胞形态学、外周血涂片、骨髓活检对MDS进行诊断,但单纯的骨髓形态细胞学检测、外周血涂片、骨髓活检对MDS亚型分类以及预后的评估准确性并不高,近年来有学者研究指出多项指标联合检测可提高MDS的临床诊治效果[4]。现阶段国内有关外周血涂片、骨髓细胞形态及骨髓活检联合检测对MDS的诊断价值的研究尚处于初步探索阶段,基于此本文展开临床回顾性分析,现将结果报道如下:
1 资料与方法
1.1一般资料:病例源于2016年1月至2020年1月本院收治的疑似MDS患者。①纳入标准:年龄>18岁;临床资料、随访资料完善;无外周血涂片、骨髓细胞形态以及骨髓活检的绝对禁忌症(如血友病、存在明显出血倾向、晚期孕妇等);有疑似MDS患者临床症状,如持续发烧,后腰部以及两侧大腿部,股骨头持续放射性疼痛、乏力、心悸等。②排除标准:感染性疾病亦或存在免疫缺陷性疾病;伴随恶性肿瘤;其他类型的血液系统疾病;重要脏器功能障碍。共纳入患者108例,男64例、女44例,年龄20~69岁,平均年龄(50.11±5.12)岁,临床症状:贫血85例、发热43例、淋巴结肿大62例、出血49例、其它65例。临床随访资料显示,108例患者,MDS阳性78例,MDS阴性30例,其中MDS阳性判断标准:①持续(≥6月)一系或多系血细胞减少,红细胞<110g/L,中性粒细胞<1.5×109L-1,血小板<100×109L-1;②排除其他可致血细胞减少和病态造血的造血及非造血系统疾患;③骨髓涂片红细胞系、中性粒细胞系、巨核细胞系中任一系至少达10%;④环状铁粒幼细胞占有核红细胞比例≥15%;⑤原始细胞:骨髓涂片中达5~19%;⑥染色体异常;⑦流式细胞术显示骨髓细胞表型异常,提示红细胞系或/和髓系存在单克隆细胞群;⑧基因芯片谱型或点突变;⑨骨髓或/和循环中祖细胞的CFU集落(±集簇)形成显著和持久减少。其中78例MDS阳性患者根据世界卫生组织分型进行分类:RCUD(n=10)、RARS(n=14)、RCMD(n=26)、RAEB-I(n=9)、RAEB-Ⅱ(n=17)、MDS-U(n=1)、5q-综合征(n=1)。
1.2方法:①外周血涂片[5]:吸取EDTA抗凝剂,制作2~3张外周血的涂片,在光学显微镜的指导下,观察外周血涂片(每次观察视野细胞数不少于200个),分类统计白细胞计数。②骨髓细胞形态[6]:骨髓穿刺术,制作4~5张骨髓涂片,晾干后行Wright的染色,对其中1张骨髓涂片行铁染色,显微镜下观察细胞形态学:骨髓涂片进行镜下观察(每次视野确保有500个有核细胞),观察细胞的病态造血分类,同时对占比进行计算;至少2~3位阅片者对形态学病态的改变进行辨认;对于MDS亚型诊断,需至少2名阅片人意见统一才可明确。③骨髓活检[7]:骨髓活检针(B65-01型),局麻成功后,为患者进行骨髓穿刺术,获取长度≥0.3cm标本(骨髓),经切片-制片-染色后,在镜下观察并进行分析诊断。
1.3分析指标:①外周血涂片、骨髓细胞形态、骨髓活检及三者联合(并联)检测对MDS的诊断结果分析;②外周血涂片、骨髓细胞形态及骨髓活检及三者联合(并联)检测诊断MDS的相关参数分析。③三项联合检测对MDS分型的诊断结果比较,外周血涂片、骨髓细胞形态、骨髓活检联合检测以并联形式对MDS分型进行诊断,即外周血涂片、骨髓细胞形态、骨髓活检对MDS分型的任一结果准确即可明确为MDS分型正确。
1.4统计学处理:SPSS20.0统计学软件对本次研究数据进行分析,其中外周血涂片、骨髓细胞形态及骨髓活检检出情况采用n(%)表示,组间比较采用χ2检验,采用Kappa检验判断多种检查方法对MDS诊断的结果与随访结果的一致性。以P<0.05为差异有统计学意义。
2 结 果
2.1外周血涂片、骨髓细胞形态、骨髓活检及三者联合检测对MDS的诊断结果分析:外周血涂片、骨髓细胞形态及骨髓活检三者联合检测诊断MDS的效能(Kappa值=0.640)较三者单项检测的(Kappa值=0.503、0.492、0.557)高,见表1。
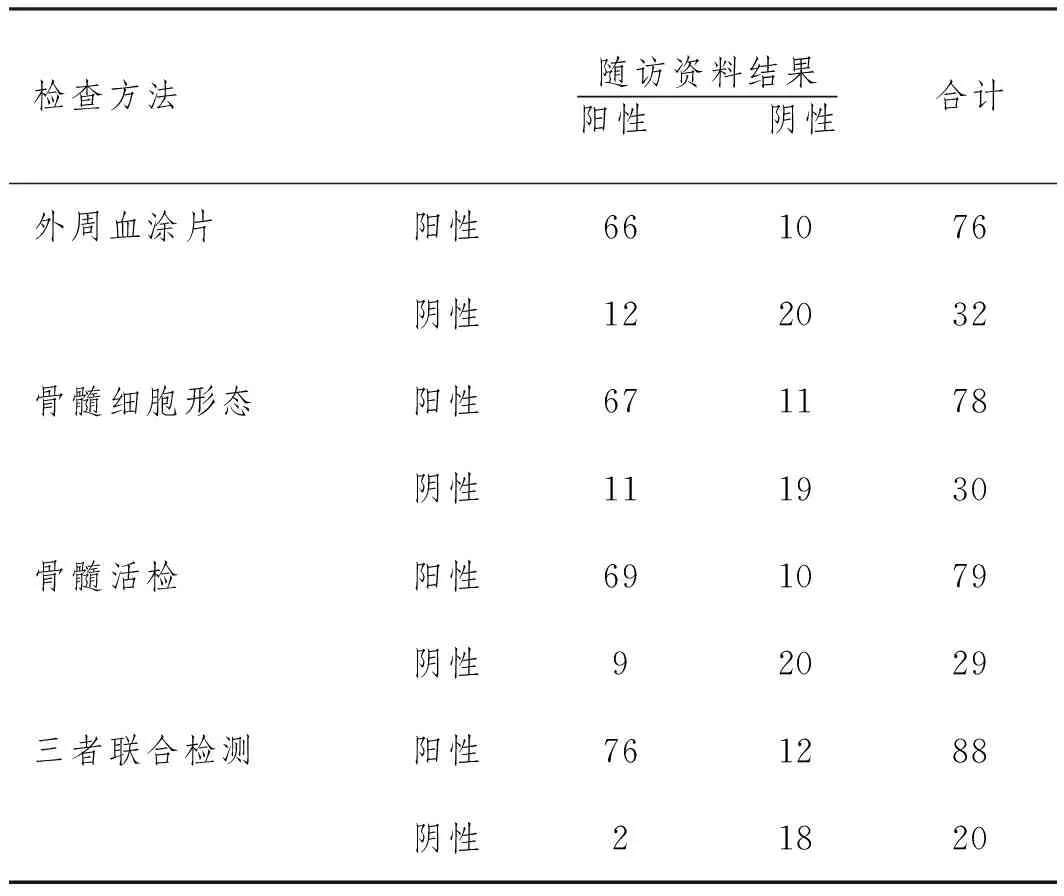
表1 外周血涂片骨髓细胞形态及骨髓活检对MDS的诊断结果分析(n)
2.2外周血涂片、骨髓细胞形态、骨髓活检及三者联合检测诊断MDS的相关参数分析:外周血涂片、骨髓细胞形态、骨髓活检及三者联合诊断MDS的灵敏度较三者单项检测的明显高(P<0.05),而特异度和准确与三者单项检测比较差异无统计学意义(P>0.05),见表2。

表2 三者诊断MDS相关参数比较
2.3三项联合检测诊断MDS分型的结果分析:以随访结果为金标准,外周血涂片、骨髓细胞形态及骨髓活检联合检测诊断MDS分型的准确率为84.62%(66/78),见表3。
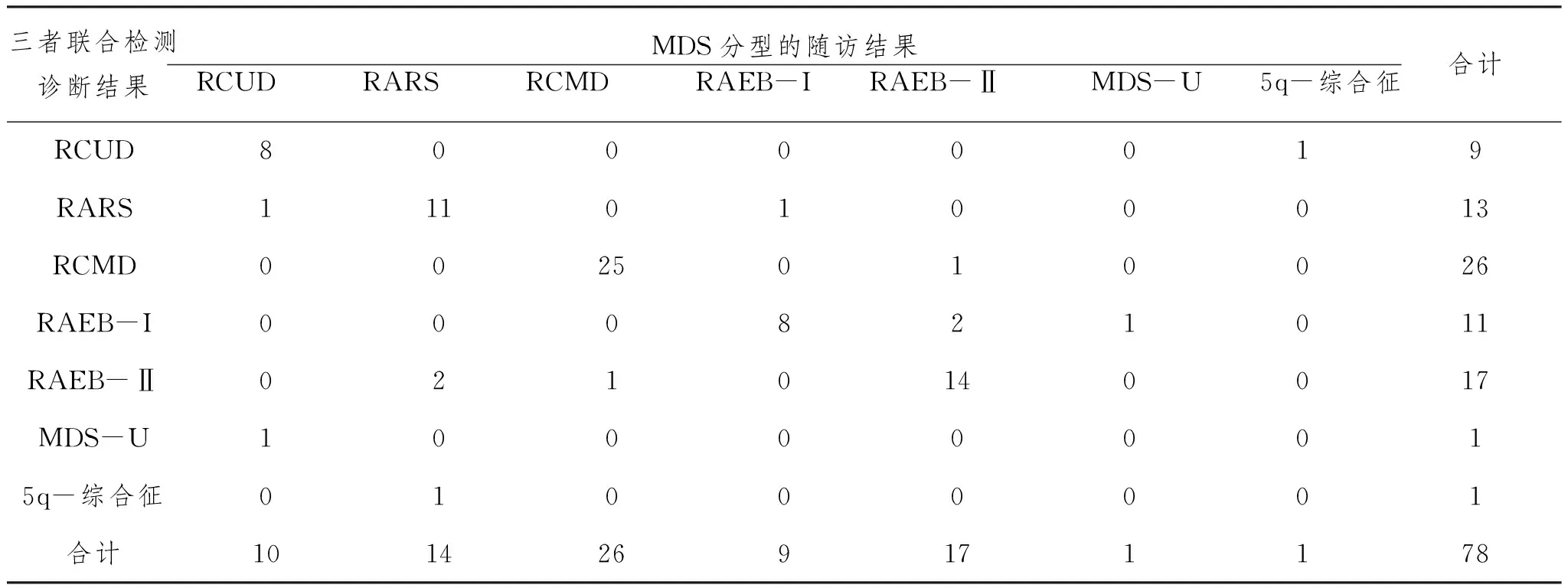
表3 三项联合检测诊断MDS分型的结果分析(n)
3 讨 论
MDS造血干细胞不仅表现为病态发育,且骨髓涂片镜下观察发现其形态学特征几乎无典型的特异性,加之MDS的临床分型亦较为复杂,因而单一的骨髓细胞形态学检测、外周血涂片或骨髓穿刺活检在MDS诊断中的价值有限。2001年世卫组织以细胞形态学、遗传学等为参考,替代了对MDS诊断的FAB标准,且于2008年、2016年分别对MDS诊断和分型标准逐步更新、改正,为MDS诊治提供了更多的参考,然而目前对于MDS的临床诊断仍缺乏快速准确的方案,而探究MDS准确诊断和分型的手段,或有利于MDS患者治疗方案的选择和预后的判断[8,9]。
外周血涂片属于临床常见的MDS诊断方法,其检测原理主要是通过对外周血红细胞、幼稚粒细胞比值进行检测,继而评估MDS是否存在,但研究发现仅依靠外周血涂片诊断MDS的灵敏度及准确度并不高[10]。细胞形态学被认为是MDS诊断的重要依据,而骨髓细胞形态检测形态清晰且利于骨髓细胞病态状况的观察,但在观察骨髓造血全貌和MDS分型诊断中准确率并不高[11]。研究指出骨髓穿刺活检可在一定程度上弥补外周血涂片和骨髓细胞形态检测的不足,利于骨髓组织变化(如骨小梁变化、骨髓坏死以及纤维化、胶样化等)的观察,并且检测过程受骨髓细胞与基质黏附力和纤维化程度等的影响较小[12],可弥补部分骨髓涂片检测的不足,但其单独检测对MDS及其分型诊断的灵敏度、特异度仍较低,对MDS治疗手段的指导意义不高。本次研究结果显示,外周血涂片、骨髓细胞形态及骨髓活检三者联合检测诊断MDS的效能较三者单项检测的明显高,三者联合检测较好发挥协同作用,其中外周血涂片以及骨髓细胞形态学检测可较好地反映患者骨髓造血情况及骨髓细胞形态学的状况[13],骨髓穿刺活检则可准确地观测幼稚细胞前体的定位情况,同时利于单圆巨核细胞数量的观察,而骨髓活检可对骨髓增生情况进行准确地反映[14],因而三者联合检测可更全面精准地评估患者的骨髓造血功能、骨髓细胞形态学状况和骨髓增生情况等,利于提高诊断MDS的灵敏度,对指导MDS患者早期诊治有积极意义。MDS分型诊断是患者预后评估和治疗方案制定的重要依据,早期准确地对MDS进行分型诊断是确保患者合理治疗方案及预后的关键,本次分析结果则显示外周血涂片、骨髓细胞形态及骨髓活检联合检测对MDS分型诊断的准确率高达84.62%(66/78),提示外周血涂片、骨髓细胞形态以及骨髓活检联合检测诊断MDS分型的准确率较高,有望为MDS患者治疗方案选择和预后评估提供参考。
综上,对于疑似MDS患者,在接受骨髓活检的同时,仍需加强对外周血涂片以及骨髓细胞形态的同步观察,三者联合检测有望提高对MDS及其分型诊断的准确性。
